-
¿El Papanicolaou es un procedimiento seguro para todas las mujeres?
SRC:SelfWritten
La prueba de Papanicolaou, o citología cervical, es una herramienta esencial en la detección temprana de anomalías celulares en el cuello uterino, permitiendo identificar lesiones precancerosas y prevenir el desarrollo del cáncer cervicouterino. Este procedimiento es ampliamente reconocido por su seguridad y eficacia en la práctica clínica.Seguridad del procedimiento de Papanicolaou
 La realización de la prueba de Papanicolaou implica la recolección de células del cuello uterino mediante un cepillo suave o espátula durante un examen pélvico. Este proceso es generalmente indoloro y se completa en pocos minutos. Las posibles molestias son mínimas y pueden incluir una ligera sensación de presión o calambres durante la inserción del espéculo. En ocasiones, puede presentarse un leve sangrado vaginal posterior al examen, considerado normal y de corta duración.
La realización de la prueba de Papanicolaou implica la recolección de células del cuello uterino mediante un cepillo suave o espátula durante un examen pélvico. Este proceso es generalmente indoloro y se completa en pocos minutos. Las posibles molestias son mínimas y pueden incluir una ligera sensación de presión o calambres durante la inserción del espéculo. En ocasiones, puede presentarse un leve sangrado vaginal posterior al examen, considerado normal y de corta duración.No se han documentado riesgos significativos asociados a la prueba de Papanicolaou, lo que la convierte en un procedimiento seguro para la mayoría de las mujeres. Sin embargo, es esencial seguir las recomendaciones médicas sobre la frecuencia y necesidad de la prueba, adaptadas a la edad, historial médico y factores de riesgo individuales.
Consideraciones especiales en la realización de la citología cervical
Aunque la prueba de Papanicolaou es segura para la mayoría de las mujeres, existen situaciones específicas que requieren atención particular:
- Edad y frecuencia de la prueba: Las recomendaciones actuales sugieren que las mujeres comiencen a realizarse la prueba de Papanicolaou a los 21 años y la repitan cada tres años hasta los 29 años. Entre los 30 y 65 años, se aconseja realizar la prueba cada cinco años si se combina con la detección del virus del papiloma humano (VPH), o cada tres años si se realiza sola. Después de los 65 años, la necesidad de continuar con la prueba depende de los resultados anteriores y debe ser evaluada por un profesional de la salud.
- Mujeres con histerectomía: Aquellas que han tenido una histerectomía total (extirpación del útero y cuello uterino) por razones no relacionadas con el cáncer cervicouterino pueden no requerir más pruebas de Papanicolaou. Sin embargo, si la cirugía se realizó debido a una condición precancerosa o cancerosa, es posible que se recomiende continuar con las pruebas de detección.
- Condiciones médicas específicas: Mujeres con sistemas inmunitarios debilitados, como aquellas con infección por VIH, o que estuvieron expuestas al dietilestilbestrol (DES) antes de nacer, pueden necesitar realizarse la prueba de Papanicolaou con mayor frecuencia debido a un riesgo incrementado de desarrollar cáncer cervicouterino.
Importancia de la preparación adecuada para la prueba
Para garantizar la precisión y eficacia de la prueba de Papanicolaou, es recomendable que las pacientes eviten las relaciones sexuales, el uso de tampones, duchas vaginales o cualquier producto vaginal, como espumas anticonceptivas o medicamentos vaginales, durante al menos 48 horas antes del examen. Además, es preferible programar la prueba fuera del período menstrual para evitar interferencias en los resultados.
La detección temprana de anomalías cervicales es fundamental para la prevención del cáncer cervicouterino. Se insta a todas las mujeres a priorizar su salud realizando pruebas de laboratorio periódicas, como la prueba de Papanicolaou, en centros especializados. Estas acciones proactivas contribuyen significativamente al bienestar general y a la detección oportuna de posibles afecciones.
-
Cómo Elegir un Centro Médico para tu Ultrasonido Mamario
SRC:SelfWritten
El ultrasonido mamario es una herramienta diagnóstica esencial para evaluar la salud de las mamas, ya sea como parte de un chequeo regular o para investigar posibles anomalías. La precisión de este estudio depende en gran medida de la calidad del centro médico donde se realice. Seleccionar un lugar confiable y profesional no solo garantiza resultados precisos, sino también una experiencia segura y cómoda. A continuación, exploraremos los factores clave que deben considerarse al elegir un centro médico para realizar un ultrasonido mamario.Experiencia y Reputación del Centro Médico
Uno de los principales aspectos a evaluar es la trayectoria del centro médico. La experiencia y la reputación del lugar son indicadores de la calidad de los servicios ofrecidos. Un centro con amplia trayectoria en estudios de imagen mamaria, particularmente en ultrasonidos, suele contar con un equipo médico especializado y personal técnico capacitado.
Especialización en Salud Mamaria
Es recomendable optar por centros médicos que se especialicen en la salud mamaria. Este enfoque garantiza que el personal esté familiarizado con las particularidades de los ultrasonidos mamarios, mejorando la precisión del diagnóstico. Algunos centros incluso cuentan con unidades especializadas en imagen mamaria, donde los equipos y procedimientos están diseñados exclusivamente para este tipo de estudios.
Opiniones y Referencias
Consultar referencias es una práctica útil al seleccionar un centro médico. Preguntar a familiares, amigos o profesionales de la salud de confianza puede proporcionar información valiosa. Asimismo, las reseñas en línea permiten conocer experiencias previas de otros pacientes. Estas opiniones ayudan a evaluar la calidad del servicio, la puntualidad en la atención y el profesionalismo del personal.
Tecnología y Equipos Disponibles
La tecnología empleada en los ultrasonidos mamarios juega un papel crucial en la calidad de las imágenes obtenidas y, por ende, en la precisión del diagnóstico. Los avances tecnológicos han permitido el desarrollo de equipos de alta resolución, que ofrecen imágenes más detalladas y permiten identificar lesiones pequeñas o sutiles.
Importancia de los Equipos Modernos
Un centro médico confiable debe contar con equipos modernos y en buen estado de mantenimiento. La tecnología de última generación mejora significativamente la sensibilidad del ultrasonido, facilitando la detección de quistes, masas sólidas o cambios estructurales en el tejido mamario.
Certificación de los Equipos
Es esencial que los equipos utilizados estén certificados por organismos regulatorios. Esta certificación garantiza que cumplen con los estándares de calidad y seguridad necesarios para ofrecer resultados confiables. Antes de elegir un centro médico, puedes preguntar si sus dispositivos cuentan con las certificaciones correspondientes.
Certificación y Capacitación del Personal Médico
Otro aspecto fundamental a considerar es la formación del personal encargado de realizar e interpretar el ultrasonido mamario. La experiencia y certificación de los médicos y técnicos en imagenología son determinantes para obtener un diagnóstico preciso.
Radiología Especializada
El ultrasonido mamario debe ser realizado e interpretado por un médico radiólogo especializado en imagen mamaria. Este tipo de profesional tiene el conocimiento y la experiencia para identificar anomalías y proporcionar un diagnóstico detallado.
Capacitación Continua
Además de contar con certificaciones, es importante que el personal médico participe en programas de capacitación continua. Esto asegura que estén actualizados en los últimos avances tecnológicos y protocolos médicos, garantizando un servicio de calidad.
Preguntas Clave Antes del Examen
Al acudir a un centro médico para un ultrasonido mamario, es fundamental hacer preguntas específicas que permitan evaluar la calidad del servicio y resolver cualquier duda sobre el procedimiento. Algunas de las preguntas más relevantes incluyen:
¿Quién Realizará e Interpretará el Ultrasonido?
 Es importante confirmar que el estudio será realizado e interpretado por un médico radiólogo especializado. También es útil preguntar si los resultados serán revisados por un equipo médico para garantizar mayor precisión.
Es importante confirmar que el estudio será realizado e interpretado por un médico radiólogo especializado. También es útil preguntar si los resultados serán revisados por un equipo médico para garantizar mayor precisión.¿Qué Tipo de Equipo Utilizan?
Preguntar sobre la tecnología empleada puede ofrecer tranquilidad respecto a la calidad del estudio. Es recomendable elegir centros que utilicen equipos de alta resolución y tecnología avanzada.
¿Cuánto Tiempo Toman en Entregar los Resultados?
El tiempo de entrega de resultados es un aspecto práctico a considerar. Algunos centros ofrecen resultados inmediatos o en el mismo día, mientras que otros pueden requerir más tiempo.
¿Qué Procedimientos Siguen en Caso de Hallazgos?
En caso de detectar alguna anomalía, es importante saber si el centro médico cuenta con protocolos para realizar estudios adicionales, como biopsias guiadas por ultrasonido. Esto facilita un manejo integral y reduce la necesidad de buscar atención en otro lugar.
¿Aceptan Seguros Médicos?
Finalmente, confirmar si el centro acepta seguros médicos o planes de salud puede ser útil para planificar el costo del estudio.
La Importancia de Elegir un Centro de Calidad
Optar por un centro médico de confianza no solo garantiza un diagnóstico preciso, sino también una experiencia más cómoda y segura. La combinación de tecnología avanzada, personal médico especializado y un enfoque en la calidad del servicio es esencial para obtener los mejores resultados en un ultrasonido mamario.
Es fundamental recordar que la salud mamaria requiere de un monitoreo constante, y el ultrasonido mamario es una herramienta invaluable para la detección temprana de posibles problemas. Elegir cuidadosamente el lugar donde se realice este estudio puede marcar una diferencia significativa en la precisión del diagnóstico y en la tranquilidad del paciente.
Análisis Final
La elección de un centro médico para un ultrasonido mamario es una decisión que no debe tomarse a la ligera. Factores como la experiencia del lugar, la tecnología disponible, la certificación del personal médico y las referencias de otros pacientes son determinantes para garantizar un diagnóstico confiable.
Además, hacer preguntas clave antes del examen ayuda a aclarar dudas y a evaluar la calidad del servicio ofrecido. Al priorizar estos aspectos, se contribuye no solo a obtener resultados precisos, sino también a promover un cuidado integral de la salud mamaria. La inversión en un centro médico confiable es, en última instancia, una inversión en bienestar y tranquilidad.
-
Ultrasonido Mamario en Hombres: ¿Por Qué También Es Necesario?
SRC:SelfWritten
Aunque el ultrasonido mamario se asocia comúnmente con la salud femenina, esta herramienta diagnóstica también es de vital importancia en hombres. Si bien las afecciones mamarias en varones son menos frecuentes, pueden incluir problemas significativos como la ginecomastia y el cáncer de mama masculino. Comprender la utilidad de este estudio, el procedimiento y su importancia en la detección temprana es crucial para garantizar un manejo adecuado y oportuno.Casos en los que se Indica un Ultrasonido Mamario en Hombres
Ginecomastia: La Causa Más Común
 La ginecomastia es el crecimiento anormal del tejido mamario en hombres y una de las razones más comunes para realizar un ultrasonido mamario. Esta afección suele estar relacionada con desequilibrios hormonales, uso de ciertos medicamentos o condiciones médicas subyacentes, como enfermedades hepáticas o insuficiencia renal.
La ginecomastia es el crecimiento anormal del tejido mamario en hombres y una de las razones más comunes para realizar un ultrasonido mamario. Esta afección suele estar relacionada con desequilibrios hormonales, uso de ciertos medicamentos o condiciones médicas subyacentes, como enfermedades hepáticas o insuficiencia renal.El ultrasonido mamario en casos de ginecomastia permite distinguir entre el agrandamiento del tejido glandular y la acumulación de grasa, conocida como pseudoginecomastia. Esta diferenciación es esencial para determinar el tratamiento adecuado, que puede variar desde cambios en el estilo de vida hasta intervenciones médicas o quirúrgicas.
Cáncer de Mama Masculino: Un Problema Silencioso
Aunque raro, el cáncer de mama masculino es una realidad que afecta a aproximadamente el 1% de todos los casos de cáncer de mama. Generalmente se presenta como una masa indolora cerca del pezón, pero también puede incluir síntomas como retracción del pezón, secreción o cambios en la piel.
El ultrasonido mamario es una herramienta crucial para evaluar estas masas y determinar si son benignas o malignas. Este estudio permite identificar características específicas, como bordes irregulares o calcificaciones, que podrían sugerir malignidad y justificar una biopsia posterior.
Otras Afecciones Mamarias
Además de la ginecomastia y el cáncer de mama, los hombres pueden experimentar infecciones mamarias, abscesos o quistes. Estas condiciones, aunque menos comunes, también pueden evaluarse eficazmente mediante ultrasonido, asegurando un diagnóstico preciso y un tratamiento oportuno.
Procedimiento y Diagnóstico con Ultrasonido Mamario
El ultrasonido mamario en hombres sigue un procedimiento similar al realizado en mujeres, utilizando ondas sonoras para generar imágenes detalladas del tejido mamario. Es un estudio no invasivo, indoloro y que no utiliza radiación, lo que lo convierte en una opción segura y accesible.
Procedimiento
El paciente se recuesta en una camilla, generalmente con el brazo levantado para facilitar el acceso al área mamaria. Se aplica un gel conductor en la piel para mejorar la transmisión de las ondas sonoras. Luego, un transductor se desliza sobre la zona a evaluar, generando imágenes en tiempo real del tejido mamario y estructuras subyacentes.
Este procedimiento suele durar entre 15 y 30 minutos, dependiendo de la complejidad del caso y las áreas a examinar. No requiere preparación previa ni tiempo de recuperación, lo que permite al paciente retomar sus actividades normales de inmediato.
Diagnóstico
El ultrasonido mamario es especialmente útil para diferenciar entre masas sólidas y quísticas. Las masas sólidas pueden ser benignas, como los lipomas, o malignas, como el cáncer. En cambio, los quistes son formaciones llenas de líquido que generalmente no representan un riesgo significativo.
En casos de ginecomastia, el ultrasonido ayuda a identificar el crecimiento del tejido glandular y descartar otras posibles causas de agrandamiento mamario. Cuando se detectan masas sospechosas, el ultrasonido puede guiar procedimientos como la biopsia con aguja fina para obtener una muestra de tejido para análisis.
Importancia de la Detección Temprana
La detección temprana de afecciones mamarias en hombres es fundamental para mejorar el pronóstico y las opciones de tratamiento. Sin embargo, debido a la baja incidencia de estas condiciones y la falta de conciencia, muchos hombres no buscan atención médica hasta que los síntomas están avanzados.
Beneficios de la Detección Temprana
Detectar anomalías en una etapa inicial permite un tratamiento menos invasivo y mayores tasas de éxito. Por ejemplo, en el caso del cáncer de mama masculino, un diagnóstico temprano puede evitar la necesidad de procedimientos quirúrgicos extensos y mejorar significativamente las tasas de supervivencia.
Además, en condiciones benignas como la ginecomastia, la identificación temprana facilita un manejo más sencillo, reduciendo el impacto en la calidad de vida del paciente. La detección oportuna también permite descartar afecciones subyacentes, como desequilibrios hormonales o problemas metabólicos, que podrían tener implicaciones más amplias para la salud.
Crear Conciencia sobre la Salud Mamaria Masculina
La falta de información sobre la posibilidad de problemas mamarios en hombres contribuye a retrasos en el diagnóstico. Es esencial educar a la población sobre los síntomas iniciales que deben motivar una consulta médica, como bultos, cambios en el pezón o secreciones anormales.
Además, los hombres con antecedentes familiares de cáncer de mama o mutaciones genéticas como BRCA1 y BRCA2 deben ser conscientes de su riesgo aumentado y considerar evaluaciones regulares como parte de su cuidado preventivo.
Análisis Final
El ultrasonido mamario en hombres es una herramienta diagnóstica indispensable para evaluar y manejar una variedad de afecciones mamarias, desde la ginecomastia hasta el cáncer de mama masculino. Su capacidad para proporcionar imágenes detalladas, de forma segura y no invasiva, lo convierte en un procedimiento esencial en la detección y diagnóstico temprano.
La importancia de este estudio radica no solo en su utilidad clínica, sino también en su papel para generar conciencia sobre la salud mamaria masculina. Los hombres deben ser educados sobre la necesidad de buscar atención médica ante cualquier síntoma inusual en el tejido mamario, así como sobre los beneficios de la detección temprana en el manejo efectivo de estas afecciones. Promover el conocimiento y la prevención es fundamental para garantizar una mejor calidad de vida y resultados positivos en la salud masculina.
-
Ultrasonido Hepatobiliar: Una Herramienta Esencial en el Diagnóstico Médico
SRC:SelfWritten
El ultrasonido hepatobiliar es uno de los procedimientos más utilizados en la medicina diagnóstica debido a su capacidad para evaluar de manera no invasiva los órganos del sistema hepatobiliar. Este estudio es una opción eficaz, segura y accesible para identificar y monitorear afecciones que comprometen el hígado, la vesícula biliar y los conductos biliares. A lo largo de este artículo, analizaremos las características, aplicaciones y beneficios del ultrasonido hepatobiliar, destacando su importancia en la atención médica.
¿Qué es el ultrasonido hepatobiliar?
El ultrasonido hepatobiliar es una técnica de imagen que utiliza ondas sonoras de alta frecuencia para generar imágenes detalladas de los órganos del sistema hepatobiliar. Durante el procedimiento, un transductor emite estas ondas hacia el abdomen, y los ecos reflejados por las estructuras internas son transformados en imágenes visibles en un monitor.
Este método es no invasivo y no utiliza radiación, lo que lo hace seguro para personas de todas las edades, incluyendo mujeres embarazadas y niños. Además, su capacidad para capturar imágenes en tiempo real permite observar procesos dinámicos, como el flujo de sangre o el movimiento de cálculos biliares.
Preparación para el estudio
Generalmente, se solicita al paciente que ayune entre 6 y 8 horas antes del procedimiento para obtener imágenes más claras de la vesícula biliar y los conductos biliares. Durante el estudio, el paciente se recuesta en una camilla mientras el médico aplica un gel conductor sobre el abdomen para facilitar la transmisión de las ondas sonoras.
Órganos evaluados en el ultrasonido hepatobiliar
Este examen se centra en tres órganos principales que conforman el sistema hepatobiliar:
Hígado
El hígado es el órgano más grande del cuerpo humano y cumple funciones esenciales como la producción de bilis, el almacenamiento de nutrientes y la desintoxicación de sustancias. El ultrasonido hepatobiliar evalúa su tamaño, forma y textura, y detecta anomalías como:
- Hígado graso (esteatosis): Acumulación de grasa en las células hepáticas.
- Fibrosis o cirrosis: Cambios en la estructura hepática debido a daño crónico.
- Tumores o quistes: Lesiones benignas o malignas.
Vesícula biliar
La vesícula biliar es un órgano encargado de almacenar y liberar bilis para facilitar la digestión de grasas. Con el ultrasonido hepatobiliar, se pueden diagnosticar:
- Colelitiasis: Presencia de cálculos biliares.
- Colecistitis: Inflamación de la vesícula, a menudo relacionada con obstrucciones.
- Pólipos: Crecimientos benignos en la pared vesicular.
Conductos biliares
Los conductos biliares transportan la bilis desde el hígado y la vesícula hacia el intestino delgado. Este procedimiento permite identificar:
- Dilataciones: Ensanchamiento de los conductos por obstrucción.
- Cálculos o tumores: Causas comunes de obstrucción biliar.
- Estenosis: Estrechamientos que dificultan el flujo de bilis.
Aplicaciones clínicas del ultrasonido hepatobiliar
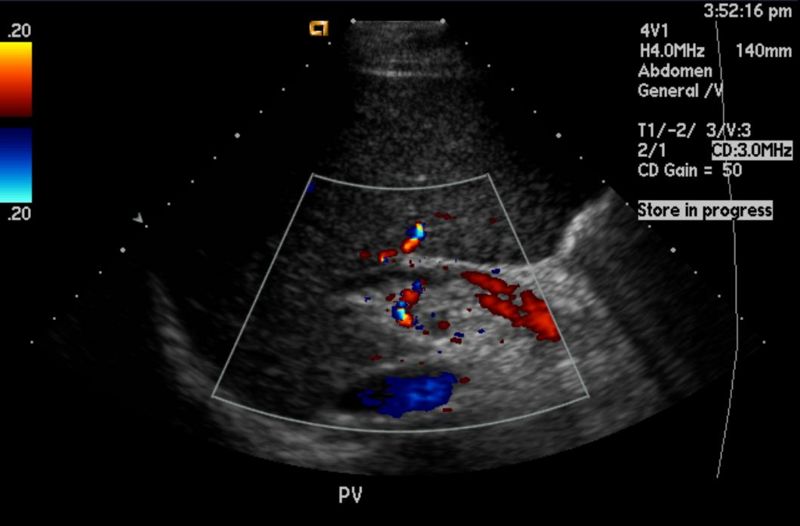 El ultrasonido hepatobiliar es ampliamente utilizado en el diagnóstico y monitoreo de múltiples condiciones médicas. Entre las principales aplicaciones se encuentran:
El ultrasonido hepatobiliar es ampliamente utilizado en el diagnóstico y monitoreo de múltiples condiciones médicas. Entre las principales aplicaciones se encuentran:- Dolor abdominal agudo o crónico: Este procedimiento ayuda a identificar la causa subyacente del dolor, especialmente en el cuadrante superior derecho del abdomen.
- Ictericia: La coloración amarilla en la piel y los ojos puede ser resultado de obstrucciones biliares o enfermedades hepáticas, detectables mediante ultrasonido.
- Monitoreo de enfermedades hepáticas crónicas: Pacientes con hepatitis o cirrosis pueden ser evaluados regularmente para detectar complicaciones.
- Detección de tumores: Ayuda a localizar masas en el hígado, la vesícula o los conductos biliares, diferenciando entre lesiones benignas y malignas.
- Evaluación prequirúrgica: Antes de cirugías hepáticas o biliares, este estudio proporciona información crucial para planificar el procedimiento.
Beneficios del ultrasonido hepatobiliar
El ultrasonido hepatobiliar presenta múltiples ventajas que lo convierten en una herramienta de elección para médicos y pacientes:
Seguridad
Al no utilizar radiación, es completamente seguro para todas las personas, incluso aquellas en situaciones de riesgo como mujeres embarazadas o pacientes pediátricos.
Rapidez
El procedimiento dura entre 15 y 30 minutos y ofrece resultados inmediatos, permitiendo a los médicos tomar decisiones rápidas.
Costo accesible
Comparado con otras pruebas de imagen como la tomografía computarizada o la resonancia magnética, el ultrasonido hepatobiliar es significativamente más económico.
Versatilidad
Puede utilizarse tanto para el diagnóstico inicial como para el monitoreo continuo de enfermedades crónicas, adaptándose a las necesidades específicas de cada paciente.
Comodidad para el paciente
El ultrasonido es un procedimiento no invasivo, indoloro y que no requiere recuperación posterior, lo que mejora la experiencia del paciente.
Limitaciones del ultrasonido hepatobiliar
Aunque el ultrasonido hepatobiliar es una herramienta eficaz, presenta ciertas limitaciones. La calidad de las imágenes puede verse afectada por la presencia de gas intestinal, obesidad o cicatrices quirúrgicas, lo que dificulta la evaluación en algunos casos. En situaciones complejas, puede ser necesario complementar este estudio con otras técnicas de imagen, como la tomografía computarizada o la resonancia magnética.
Reflexión final
El ultrasonido hepatobiliar es un procedimiento esencial en el diagnóstico y manejo de afecciones relacionadas con el hígado, la vesícula biliar y los conductos biliares. Su seguridad, accesibilidad y eficacia lo convierten en una herramienta de primera línea para médicos y pacientes. Aunque presenta ciertas limitaciones, su capacidad para detectar anomalías en etapas tempranas y su facilidad de realización garantizan su lugar como una de las pruebas más utilizadas en la medicina contemporánea.
La integración de esta técnica en el cuidado médico diario ha mejorado significativamente la calidad del diagnóstico y tratamiento de diversas enfermedades hepatobiliares, subrayando su relevancia en la práctica clínica actual.
-
¿Qué relación hay entre el VPH y los resultados anormales en el Papanicolaou?
SRC:SelfWritten
El Papanicolaou es una prueba esencial en la detección temprana de lesiones cervicales y en la prevención del cáncer de cuello uterino. Una de las principales causas de resultados anormales en este estudio es la infección por el virus del papiloma humano (VPH), un patógeno de transmisión sexual que puede generar alteraciones en las células del epitelio cervical. La relación entre el VPH y los cambios celulares detectados en el Papanicolaou es clave para determinar el riesgo de desarrollar lesiones precancerosas o malignas.¿Cómo influye el VPH en las alteraciones celulares del cuello uterino?
El virus del papiloma humano es una infección común que afecta a la mayoría de las personas en algún momento de su vida. Existen más de 100 tipos de VPH, de los cuales algunos se consideran de bajo riesgo, ya que pueden causar verrugas genitales, mientras que otros son de alto riesgo oncogénico, al estar directamente relacionados con el desarrollo de cáncer cervicouterino.
Cuando el VPH de alto riesgo infecta las células del cuello uterino, puede provocar cambios en su estructura y función. Estos cambios pueden ser transitorios, si el sistema inmunológico logra eliminarlos, o persistentes, lo que aumenta la probabilidad de progresión a displasia o cáncer cervical. El Papanicolaou permite identificar estas alteraciones antes de que evolucionen a una enfermedad grave.
¿Qué significan los resultados anormales en el Papanicolaou?
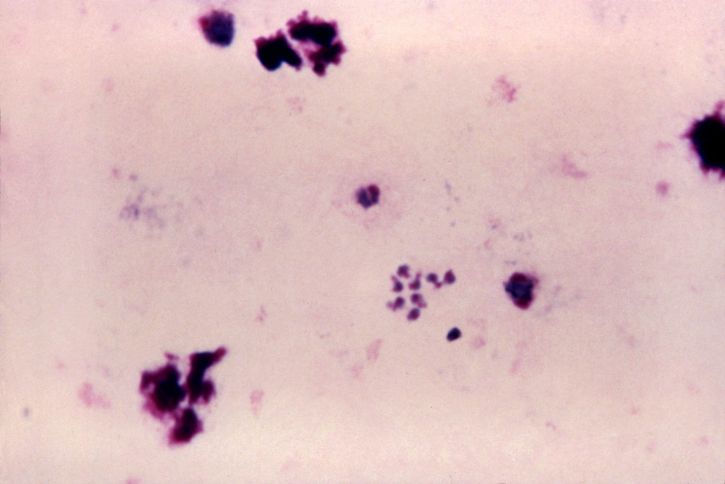 Cuando el examen de Papanicolaou muestra resultados anormales, esto no significa necesariamente que exista cáncer cervicouterino. En muchos casos, las alteraciones detectadas corresponden a cambios benignos o leves que pueden resolverse de manera espontánea. Algunos de los hallazgos más frecuentes incluyen:
Cuando el examen de Papanicolaou muestra resultados anormales, esto no significa necesariamente que exista cáncer cervicouterino. En muchos casos, las alteraciones detectadas corresponden a cambios benignos o leves que pueden resolverse de manera espontánea. Algunos de los hallazgos más frecuentes incluyen:- ASC-US (Células escamosas atípicas de significado indeterminado): Cambios leves en las células cervicales, que pueden estar relacionados con infecciones transitorias por VPH o inflamación.
- LSIL (Lesión escamosa intraepitelial de bajo grado): Alteraciones leves que generalmente son causadas por una infección activa de VPH, pero que suelen resolverse sin necesidad de tratamiento.
- HSIL (Lesión escamosa intraepitelial de alto grado): Cambios celulares más significativos que pueden evolucionar a lesiones precancerosas si no se tratan.
- Células malignas o sospechosas de malignidad: Indican la posible presencia de cáncer cervicouterino y requieren estudios complementarios.
Ante un resultado anormal, el médico puede recomendar estudios adicionales, como la prueba de VPH, una colposcopia o una biopsia, para determinar la causa de los cambios celulares y definir el mejor enfoque terapéutico.
Importancia del Papanicolaou en la detección temprana del cáncer cervical
El cáncer de cuello uterino es una de las principales causas de mortalidad en mujeres, pero su detección temprana a través del Papanicolaou y la identificación del VPH de alto riesgo permiten intervenir oportunamente y evitar complicaciones. La vacunación contra el virus del papiloma humano y la realización de pruebas ginecológicas regulares son estrategias clave en la prevención de esta enfermedad.
El cuidado de la salud ginecológica es fundamental. Programar un Papanicolaou en un laboratorio especializado y seguir las indicaciones médicas es una medida esencial para prevenir enfermedades y mantener el bienestar.
-
Guía Completa para Prepararte para un Ultrasonido Hepatobiliar
SRC:SelfWritten
El ultrasonido hepatobiliar es un estudio de diagnóstico por imágenes que permite evaluar el estado de los órganos y estructuras del sistema hepatobiliar, como el hígado, la vesícula biliar, los conductos biliares y, en algunos casos, el páncreas. Este procedimiento es no invasivo y esencial para detectar alteraciones como cálculos biliares, inflamaciones, tumores y otras afecciones. Prepararte adecuadamente para este estudio garantiza resultados precisos y confiables.¿Qué es un ultrasonido hepatobiliar?
 El ultrasonido hepatobiliar utiliza ondas sonoras de alta frecuencia para generar imágenes detalladas de los órganos. Este estudio se realiza comúnmente cuando el médico sospecha problemas como colelitiasis, hepatitis, obstrucciones biliares o anomalías hepáticas estructurales. Es un procedimiento indoloro que, al no requerir radiación, es seguro para la mayoría de los pacientes, incluidos niños y mujeres embarazadas bajo ciertas condiciones.
El ultrasonido hepatobiliar utiliza ondas sonoras de alta frecuencia para generar imágenes detalladas de los órganos. Este estudio se realiza comúnmente cuando el médico sospecha problemas como colelitiasis, hepatitis, obstrucciones biliares o anomalías hepáticas estructurales. Es un procedimiento indoloro que, al no requerir radiación, es seguro para la mayoría de los pacientes, incluidos niños y mujeres embarazadas bajo ciertas condiciones.
Recomendaciones antes de realizar la prueba
Una preparación adecuada es fundamental para optimizar la calidad de las imágenes obtenidas durante el ultrasonido hepatobiliar. A continuación, se presentan las principales recomendaciones:
1. Ayuno previo
- Duración del ayuno: Es habitual que se solicite un ayuno de entre 6 y 8 horas antes del procedimiento. Esto es necesario para reducir la cantidad de gas en los intestinos y evitar que interfiera con la visualización de los órganos.
- Motivo del ayuno: La vesícula biliar debe estar completamente distendida para que se observe correctamente. La ingesta de alimentos o bebidas puede causar su contracción y dificultar la evaluación.
2. Hidratación
- Aunque se recomienda ayuno, es importante evitar la deshidratación. Si el médico lo permite, puede ingerir pequeños sorbos de agua. Sin embargo, esto debe confirmarse previamente.
- En casos de estudios complementarios con análisis de orina, la ingesta controlada de agua puede ser requerida para llenar la vejiga.
3. Medicamentos
- Consulte con su médico si está tomando medicamentos esenciales. En la mayoría de los casos, estos pueden tomarse con un pequeño sorbo de agua, pero esto debe validarse específicamente para cada paciente.
Procedimiento paso a paso
El ultrasonido hepatobiliar es un proceso sencillo que se lleva a cabo en pocos minutos. Aquí se detalla el procedimiento:
1. Ingreso y preparación inicial
- El paciente llega al centro de diagnóstico y proporciona su historial médico relevante.
- Se le solicita que retire prendas o accesorios en la zona abdominal para evitar interferencias.
2. Posicionamiento en la camilla
- El paciente se recuesta boca arriba en una camilla. En algunos casos, puede ser necesario girarse hacia un lado para obtener imágenes más precisas.
3. Aplicación del gel conductor
- El médico aplica un gel frío en el abdomen. Este gel mejora la transmisión de las ondas sonoras entre el transductor y la piel.
4. Exploración con el transductor
- El transductor se desliza sobre el abdomen mientras el médico examina las imágenes en tiempo real en un monitor.
- Es posible que el especialista solicite al paciente que contenga la respiración brevemente para obtener mejores imágenes.
5. Finalización
- Una vez completado el estudio, el gel se limpia con una toalla desechable. El paciente puede vestirse y retomar sus actividades habituales, salvo indicaciones específicas.
Consejos para pacientes con condiciones especiales
Algunos pacientes pueden requerir adaptaciones adicionales en la preparación o el procedimiento del ultrasonido hepatobiliar. A continuación, se presentan recomendaciones específicas:
1. Pacientes embarazadas
- Aunque el ultrasonido es seguro durante el embarazo, es importante informar al médico sobre su estado gestacional.
- Si el estudio implica áreas cercanas al útero, el médico puede ajustar el protocolo para garantizar la comodidad y seguridad tanto de la madre como del feto.
2. Pacientes con obesidad
- En personas con obesidad, la acumulación de tejido adiposo puede dificultar la transmisión de las ondas sonoras. En estos casos:
- Es posible que se utilicen transductores especializados para mejorar la calidad de las imágenes.
- El paciente podría necesitar posiciones específicas durante el estudio para facilitar la visualización de los órganos.
3. Pacientes con enfermedades crónicas
- Las personas con enfermedades crónicas, como diabetes, deben consultar con su médico sobre cómo ajustar el ayuno previo para evitar hipoglucemias.
- Si toma medicamentos anticoagulantes o presenta problemas de coagulación, también debe informar al especialista antes del procedimiento.
Interpretación de los resultados
Tras el ultrasonido hepatobiliar, el médico radiólogo analizará las imágenes obtenidas y elaborará un informe detallado que será entregado al médico tratante. Este informe incluirá observaciones sobre:
- Tamaño, forma y estructura del hígado.
- Presencia de cálculos biliares o alteraciones en los conductos biliares.
- Cambios inflamatorios, quistes o masas detectadas.
En función de los hallazgos, el médico determinará los pasos a seguir, como realizar estudios adicionales o iniciar un tratamiento específico.
Análisis final
El ultrasonido hepatobiliar es una herramienta esencial en el diagnóstico de enfermedades relacionadas con el sistema hepatobiliar. La preparación adecuada por parte del paciente, siguiendo indicaciones de ayuno, hidratación y ajuste de medicamentos, es crucial para obtener imágenes precisas. Este procedimiento, además de ser seguro, es altamente efectivo para identificar problemas que pueden ser tratados a tiempo, mejorando significativamente la calidad de vida del paciente. Al considerar las necesidades especiales de cada individuo, se garantiza una experiencia más cómoda y resultados confiables que faciliten un manejo clínico óptimo.
-
¿Cada cuánto tiempo debo hacerme una mastografía?
SRC:SelfWritten
 La mastografía, también conocida como mamografía, es una herramienta esencial en la detección temprana del cáncer de mama. Esta técnica de imagen permite identificar anomalías en el tejido mamario antes de que sean palpables, aumentando significativamente las posibilidades de un tratamiento exitoso. La frecuencia con la que una mujer debe someterse a una mastografía depende de diversos factores, incluyendo su edad, historial médico y factores de riesgo individuales.
La mastografía, también conocida como mamografía, es una herramienta esencial en la detección temprana del cáncer de mama. Esta técnica de imagen permite identificar anomalías en el tejido mamario antes de que sean palpables, aumentando significativamente las posibilidades de un tratamiento exitoso. La frecuencia con la que una mujer debe someterse a una mastografía depende de diversos factores, incluyendo su edad, historial médico y factores de riesgo individuales.Recomendaciones generales según la edad
- Mujeres de 40 a 49 años: Las guías actuales sugieren que las mujeres en este grupo de edad consideren iniciar las mastografías de detección cada uno o dos años. La decisión debe basarse en una conversación detallada con su médico, considerando los beneficios y posibles riesgos asociados al tamizaje temprano.
- Mujeres de 50 a 74 años: Se recomienda realizar una mastografía cada dos años. Esta periodicidad ha demostrado ser efectiva en la detección temprana del cáncer de mama y en la reducción de la mortalidad asociada.
- Mujeres mayores de 74 años: La evidencia sobre los beneficios del tamizaje en este grupo es limitada. La decisión de continuar con las mastografías debe individualizarse, considerando el estado de salud general y la expectativa de vida de la paciente.
Factores de riesgo que pueden influir en la frecuencia de las mastografías
Además de la edad, existen factores que pueden aumentar el riesgo de desarrollar cáncer de mama y, por ende, modificar la frecuencia recomendada de las mastografías:
- Historial familiar: Mujeres con familiares de primer grado (madre, hermana, hija) que han sido diagnosticadas con cáncer de mama pueden tener un riesgo más elevado. En estos casos, es posible que se recomiende iniciar las mastografías antes de los 40 años y realizarlas con mayor frecuencia.
- Mutaciones genéticas: Portadoras de mutaciones en los genes BRCA1 o BRCA2 tienen un riesgo significativamente mayor de desarrollar cáncer de mama. Estas mujeres deben seguir un plan de detección personalizado, que puede incluir mastografías más frecuentes y el uso de otras modalidades de imagen, como la resonancia magnética.
- Densidad mamaria: Las mamas densas pueden dificultar la detección de anomalías en las mastografías. En estos casos, se pueden recomendar estudios complementarios, como la ecografía mamaria o la resonancia magnética, además de las mastografías regulares.
Importancia de la detección temprana
La detección precoz del cáncer de mama es fundamental para aumentar las tasas de supervivencia y permitir tratamientos menos invasivos. Las mastografías pueden identificar tumores en etapas iniciales, incluso antes de que sean detectables al tacto. Esto facilita intervenciones oportunas y mejora el pronóstico de las pacientes.
Es esencial que las mujeres discutan con su médico la frecuencia adecuada de las mastografías, basándose en su perfil de riesgo individual. Además, deben estar informadas sobre los beneficios y limitaciones del tamizaje, incluyendo la posibilidad de resultados falsos positivos o negativos.
Conclusión
La mastografía es una herramienta vital en la lucha contra el cáncer de mama. La frecuencia con la que debe realizarse depende de múltiples factores, siendo la edad y el riesgo individual los más relevantes. Una conversación informada con el profesional de salud permitirá establecer un plan de detección adecuado para cada mujer.
Incentivo para el cuidado de la salud
Cuidar de nuestra salud es una responsabilidad que no debemos postergar. La detección temprana del cáncer de mama a través de la mastografía puede salvar vidas. Le invitamos a programar su próxima mastografía y a consultar a su médico sobre otras pruebas de laboratorio que puedan ser pertinentes para su bienestar.
-
Tomografía para Niños: ¿Cómo Se Realiza y Qué Precauciones Tomar?
SRC:SelfWritten
 La tomografía computarizada (TC) es una herramienta diagnóstica crucial en la medicina moderna, especialmente útil para obtener imágenes detalladas del interior del cuerpo humano. Aunque comúnmente se asocia con adultos, la tomografía también se utiliza en pacientes pediátricos, y su aplicación en niños requiere consideraciones especiales. En este artículo, exploraremos cómo se adapta el procedimiento de tomografía computarizada para los niños, los riesgos específicos asociados con su uso en este grupo etario y las recomendaciones para los padres antes, durante y después del examen.
La tomografía computarizada (TC) es una herramienta diagnóstica crucial en la medicina moderna, especialmente útil para obtener imágenes detalladas del interior del cuerpo humano. Aunque comúnmente se asocia con adultos, la tomografía también se utiliza en pacientes pediátricos, y su aplicación en niños requiere consideraciones especiales. En este artículo, exploraremos cómo se adapta el procedimiento de tomografía computarizada para los niños, los riesgos específicos asociados con su uso en este grupo etario y las recomendaciones para los padres antes, durante y después del examen.Adaptación de la Tomografía Computarizada para Pacientes Pediátricos
En términos generales, el procedimiento de tomografía computarizada para niños sigue principios similares al de los adultos, pero existen diferencias clave para garantizar su seguridad y confort. Uno de los factores más importantes al realizar una TC pediátrica es la reducción de la dosis de radiación, que es particularmente crucial debido a la mayor sensibilidad de los niños a la radiación.
Para minimizar la exposición a la radiación, los técnicos radiólogos y médicos ajustan los parámetros del escáner según la edad, el peso y el tamaño del niño. Esto implica la utilización de dosis de radiación más bajas que las empleadas en los adultos, sin comprometer la calidad de la imagen. Además, los avances tecnológicos en los escáneres modernos permiten obtener imágenes claras con menos radiación, lo cual es fundamental para realizar procedimientos pediátricos de manera más segura.
Otro aspecto a tener en cuenta es el proceso de inmovilización del niño durante la exploración. Los pacientes pediátricos pueden sentirse ansiosos o inquietos, lo que dificulta obtener imágenes nítidas. Dependiendo de la edad del niño, se pueden emplear diversas técnicas de sedación o inmovilización para asegurar que permanezca quieto durante el examen. En algunos casos, especialmente con niños más pequeños, se utiliza sedación leve para ayudarlos a relajarse y evitar movimientos involuntarios que puedan distorsionar las imágenes.
En los casos donde la sedación no es necesaria, los técnicos y radiólogos se comunican de manera calmada y amigable con los niños, explicándoles el procedimiento de forma que puedan comprender. Esto les ayuda a sentirse más cómodos y menos temerosos durante la exploración.
Riesgos Específicos y Cómo Minimizarla
Si bien la tomografía computarizada es generalmente segura, existen riesgos asociados, especialmente en pacientes pediátricos debido a su mayor susceptibilidad a los efectos de la radiación. Uno de los principales riesgos de la TC es la exposición a la radiación ionizante, que, aunque es controlada, puede aumentar el riesgo de cáncer a largo plazo si se realiza con frecuencia. Sin embargo, los beneficios de realizar una tomografía computarizada en niños, cuando se indica médicamente, superan ampliamente los riesgos potenciales.
Para minimizar los riesgos, se toman varias precauciones. En primer lugar, los médicos solo recomiendan la tomografía computarizada cuando otros métodos diagnósticos no son suficientes o no están disponibles. Además, los protocolos de protección radiológica, como la colimación (ajuste del haz de radiación) y la utilización de dosis ajustadas según el tamaño del niño, son implementados para reducir la exposición a la radiación.
Otra medida importante es la evaluación detallada del historial clínico del niño antes de la tomografía. Si un niño tiene condiciones preexistentes, como enfermedades genéticas que aumentan su sensibilidad a la radiación, el médico puede considerar otras alternativas diagnósticas, como la resonancia magnética (RM), que no utiliza radiación. Además, los profesionales de la salud también tienen en cuenta la frecuencia de las exploraciones y tratan de espaciar los exámenes por tomografía computarizada en la medida de lo posible.
En algunos casos, los niños que requieren múltiples exámenes en un corto período de tiempo, como aquellos con enfermedades crónicas, pueden recibir un seguimiento específico para controlar su exposición a la radiación.
Recomendaciones para los Padres Antes, Durante y Después del Examen
Antes del Examen
Antes de que el niño se someta a una tomografía computarizada, los padres deben asegurarse de seguir todas las instrucciones proporcionadas por el equipo médico. Estas instrucciones pueden incluir detalles sobre la preparación del niño, como el ayuno previo si se utilizará contraste intravenoso, o la necesidad de retirar objetos metálicos, como joyas o prendas con cierres metálicos, que podrían interferir con las imágenes.
Los padres también deben hablar con el niño sobre el procedimiento de manera calmada y sencilla. Explicar lo que sucederá durante la tomografía puede ayudar a reducir el miedo y la ansiedad del niño. Dependiendo de la edad del niño, se pueden utilizar recursos visuales o juguetes para hacer que el proceso sea más comprensible y menos aterrador.
En algunos casos, los padres pueden ser requeridos para permanecer junto al niño durante el procedimiento, especialmente si el niño está muy pequeño o tiene dificultades para relajarse. Esto les brinda seguridad y apoyo emocional mientras se realiza el examen.
Durante el Examen
Durante el examen, los padres deben asegurarse de que el niño permanezca lo más inmóvil posible. En algunos casos, la inmovilización es necesaria para obtener imágenes claras. Si el niño está sedado, los padres deberán asegurarse de que se sigan todas las indicaciones del equipo médico en cuanto a los cuidados post-sedación.
Es fundamental que los padres estén informados sobre el tiempo que tomará el examen y se preparen para mantener al niño tranquilo. Los técnicos y radiólogos estarán a cargo del procedimiento y se asegurarán de que el niño esté cómodo y seguro durante todo el proceso.
Después del Examen
Una vez finalizado el examen, si se utilizó sedación, los padres deben seguir las recomendaciones sobre los cuidados post-sedación, como evitar que el niño realice actividades extenuantes inmediatamente después del examen. También es importante estar atentos a cualquier efecto secundario, aunque los efectos adversos graves son poco comunes.
En el caso de que se haya utilizado contraste intravenoso, los padres deben asegurarse de que el niño ingiera suficiente líquido para ayudar a eliminar el contraste del cuerpo. Si se presentan síntomas inusuales o preocupantes después del examen, como reacciones alérgicas o malestar general, se debe contactar al médico de inmediato.
Reflexión Final
La tomografía computarizada es una herramienta esencial para el diagnóstico de diversas condiciones médicas en pacientes pediátricos. Sin embargo, su uso en niños requiere un enfoque cuidadoso para garantizar que se minimicen los riesgos asociados, especialmente la exposición a la radiación. Gracias a los avances tecnológicos en los equipos de tomografía computarizada, se han implementado diversas medidas para hacer que el procedimiento sea más seguro y cómodo para los niños. Además, la colaboración entre los padres y el equipo médico es fundamental para garantizar que el niño reciba el mejor cuidado posible antes, durante y después del examen. Con estas precauciones y la orientación adecuada, la tomografía computarizada sigue siendo una herramienta invaluable en el diagnóstico pediátrico.
-
¿La mastografía es dolorosa para todas las mujeres?
SRC:SelfWritten
La mastografía es un estudio de imagen esencial en la detección temprana del cáncer de mama. Aunque es un procedimiento ampliamente recomendado, una de las principales preocupaciones de las pacientes es la posibilidad de experimentar dolor o incomodidad durante la exploración. La percepción del dolor varía entre mujeres debido a diversos factores, como la sensibilidad mamaria, la técnica utilizada y la fase del ciclo menstrual en la que se realice el estudio.Factores que influyen en la percepción del dolor
 No todas las mujeres experimentan dolor durante la mastografía, ya que la tolerancia al malestar es subjetiva y depende de múltiples elementos. Entre los principales factores que pueden influir en la sensación de incomodidad se encuentran:
No todas las mujeres experimentan dolor durante la mastografía, ya que la tolerancia al malestar es subjetiva y depende de múltiples elementos. Entre los principales factores que pueden influir en la sensación de incomodidad se encuentran:- Densidad mamaria: Las mujeres con tejido mamario más denso pueden experimentar una mayor presión durante la compresión, lo que podría generar molestias.
- Momento del ciclo menstrual: Durante la fase premenstrual, los niveles hormonales pueden aumentar la sensibilidad mamaria, haciendo que la exploración sea más incómoda. Se recomienda programar la mastografía en la primera semana después de la menstruación, cuando la sensibilidad es menor.
- Fuerza de compresión aplicada: La presión ejercida por el mamógrafo es necesaria para obtener imágenes claras y detalladas. Sin embargo, los equipos modernos permiten ajustar la intensidad según la respuesta de la paciente, reduciendo la incomodidad.
- Ansiedad o tensión: El nerviosismo antes del estudio puede hacer que los músculos del tórax se contraigan, aumentando la percepción del dolor. Mantener una respiración pausada y relajada puede ayudar a disminuir la molestia.
Diferencias en la sensibilidad de cada paciente
Cada mujer tiene un umbral de dolor distinto, lo que significa que la experiencia durante la mastografía puede ser completamente diferente entre pacientes. Algunas mujeres describen el procedimiento como una leve presión, mientras que otras lo perciben como un malestar más intenso. La mayoría de los estudios indican que la incomodidad es breve y desaparece inmediatamente después de la exploración.
En casos donde la paciente ha tenido cirugías previas en las mamas, implantes o condiciones médicas específicas, es recomendable informar al especialista antes de realizar la prueba para evaluar si se requiere un ajuste en la técnica.
Avances tecnológicos para una exploración más cómoda
Las mejoras en los equipos de mastografía han permitido optimizar la comodidad del procedimiento sin comprometer la calidad de los resultados. Algunas innovaciones incluyen:
- Sistemas de compresión adaptativa, que ajustan la presión según la estructura mamaria de la paciente.
- Mamógrafos con almohadillas de confort, diseñadas para reducir la sensación de presión directa sobre la piel.
- Técnicas de imagen avanzadas, como la tomosíntesis digital, que requieren menor compresión y ofrecen imágenes más detalladas.
Cuidar la salud mamaria con estudios periódicos
A pesar de la posibilidad de experimentar molestias, la mastografía sigue siendo el mejor método para la detección oportuna del cáncer de mama. Programar evaluaciones periódicas según la recomendación médica es fundamental para identificar cualquier alteración en etapas tempranas.
El cuidado de la salud debe ser una prioridad. Realizarse estudios médicos preventivos y acudir a un especialista para una evaluación integral puede marcar la diferencia en la detección y tratamiento oportuno de enfermedades.
-
¿Cómo se realiza un examen general de orina correctamente?
SRC:SelfWritten
El examen general de orina (EGO) es una prueba de diagnóstico fundamental para evaluar la función renal y detectar posibles infecciones o enfermedades metabólicas. Este análisis es comúnmente utilizado para detectar alteraciones en los riñones, la vejiga o las vías urinarias, y es uno de los procedimientos más sencillos pero informativos dentro de la medicina preventiva.Recolección adecuada de la muestra
La correcta recolección de la muestra de orina es esencial para obtener resultados precisos en un examen general de orina. Se recomienda que la muestra sea recolectada en la mañana, cuando la orina está más concentrada. La persona debe iniciar el proceso de micción y, sin interrumpir el flujo de orina, recoger el segundo chorro de orina en un recipiente estéril proporcionado por el laboratorio. Es importante evitar que la muestra se contamine con productos externos, como cabello o productos de higiene.
Higiene antes de la muestra
Antes de realizar la recolección, se deben seguir procedimientos higiénicos. En las mujeres, es recomendable limpiarse la zona genital con agua y jabón, asegurándose de no utilizar productos con perfumes ni sustancias que puedan alterar los resultados. En los hombres, se debe limpiar la cabeza del pene para evitar contaminantes. Esto reduce la posibilidad de que bacterias o elementos ajenos contaminen la muestra, lo cual podría alterar los resultados del examen general de orina.
Almacenaje y transporte de la muestra
Una vez recolectada, la muestra de orina debe ser transportada al laboratorio lo más rápido posible, preferentemente en un tiempo máximo de dos horas. Si por alguna razón no se puede llevar inmediatamente, se debe mantener en un lugar fresco, pero nunca en el refrigerador, ya que esto podría alterar las características químicas de la orina.
¿Qué se evalúa en el examen general de orina?
El examen general de orina incluye el análisis físico, químico y microscópico de la muestra. El análisis físico evalúa el color, la transparencia y el olor de la orina, mientras que el análisis químico permite detectar la presencia de glucosa, proteínas, sangre, entre otros compuestos. El análisis microscópico examina la presencia de células, cristales y bacterias que podrían indicar infecciones o alteraciones en el sistema urinario.
 ¿Qué enfermedades puede detectar el EGO?
¿Qué enfermedades puede detectar el EGO?Un examen general de orina puede ser clave en el diagnóstico de diversas condiciones de salud. Entre las más comunes se encuentran las infecciones del tracto urinario, los cálculos renales, la diabetes, las enfermedades renales crónicas y otras afecciones metabólicas. Los resultados anormales en el examen pueden ser un indicio temprano de problemas de salud, lo que facilita un diagnóstico rápido y un tratamiento oportuno.
Importancia de realizarse un examen general de orina
El examen general de orina es una herramienta diagnóstica accesible y eficaz para detectar diversas enfermedades de manera temprana. Si bien es comúnmente utilizado como parte de chequeos preventivos, también puede ser solicitado cuando el paciente presenta síntomas como dolor al orinar, cambios en la frecuencia urinaria, o signos de infecciones. Es fundamental realizarse este tipo de pruebas de forma periódica para monitorear la salud renal y el bienestar general.
Recuerda que cuidar tu salud es primordial. Realizarte un examen general de orina de manera regular puede ayudarte a prevenir enfermedades y mantener un diagnóstico a tiempo. Visita tu laboratorio de confianza y consulta con un profesional para asegurarte de que tu salud esté en su mejor estado.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.