-
Costo de una mastografía: Todo lo que necesitas saber
SRC:SelfWritten
El costo de una mastografía es una de las preocupaciones más frecuentes entre las mujeres que buscan realizarse este estudio esencial para la detección temprana del cáncer de mama. La mastografía es un examen radiológico que permite observar el tejido mamario para identificar cualquier anomalía, como masas o calcificaciones. Este procedimiento es clave en la prevención y diagnóstico precoz de enfermedades mamarias, y aunque es una herramienta valiosa en términos de salud, también es importante entender los factores que influyen en su costo.Factores que influyen en el costo de una mastografía
El costo de una mastografía puede variar significativamente dependiendo de varios factores. Entre ellos, destacan el tipo de mastografía que se realice, el lugar donde se realice el examen, y si se cuenta o no con seguro médico.
Tipo de mastografía
Existen dos tipos principales de mastografías: la convencional y la digital. La mastografía convencional utiliza radiografías en película, mientras que la digital transforma las imágenes en archivos electrónicos, lo que facilita la visualización y el almacenamiento.
- Mastografía convencional: Este tipo de examen suele tener un costo menor que la mastografía digital, ya que utiliza tecnología más antigua. Sin embargo, en muchos centros de salud, la mastografía convencional ha sido reemplazada por la digital debido a la mayor precisión de esta última.
- Mastografía digital: Aunque es más cara que la convencional, la mastografía digital ofrece mejores imágenes, lo que facilita la detección de anomalías, especialmente en mujeres con densidad mamaria elevada. El precio de la mamografía digital puede ser un poco más elevado, pero se justifica por su mayor eficacia diagnóstica.
Lugar donde se realice el estudio
El lugar donde se realice la mastografía también influye en su costo. En general, los precios tienden a ser más altos en centros privados o clínicas especializadas, en comparación con hospitales públicos o centros comunitarios. Algunos centros de diagnóstico ofrecen estudios económicos de mama, lo que puede reducir considerablemente el costo del examen para quienes no tienen seguro o recursos económicos limitados. Además, las campañas de salud pública pueden proporcionar mastografías gratuitas o de bajo costo en ciertas épocas del año.
Cobertura de seguros
Si cuentas con un seguro médico, el costo de una mastografía puede estar cubierto en su totalidad o parcialmente, dependiendo del tipo de póliza. En muchos países, los seguros de salud, tanto públicos como privados, cubren este examen de rutina para mujeres a partir de cierta edad o con factores de riesgo. Es recomendable consultar con la aseguradora para conocer los detalles sobre la cobertura y si es necesario pagar algún tipo de coaseguro o deducible.
 En caso de no tener seguro médico, el precio puede ser considerablemente más alto. Sin embargo, algunas clínicas y centros de diagnóstico ofrecen precios de mamografías más accesibles o descuentos para pacientes sin seguro. También es importante tener en cuenta que, en ocasiones, el costo puede incluir otros gastos como la interpretación de los resultados o una consulta con un especialista.
En caso de no tener seguro médico, el precio puede ser considerablemente más alto. Sin embargo, algunas clínicas y centros de diagnóstico ofrecen precios de mamografías más accesibles o descuentos para pacientes sin seguro. También es importante tener en cuenta que, en ocasiones, el costo puede incluir otros gastos como la interpretación de los resultados o una consulta con un especialista.Costo promedio de una mastografía
El costo promedio de una mastografía puede oscilar entre los $50 y los $250 USD, dependiendo de los factores antes mencionados. Este rango cubre tanto mastografías convencionales como digitales. A continuación, se detallan los costos estimados en diferentes contextos:
- Centros públicos o campañas de salud: En muchos países, las campañas de prevención organizadas por el sistema de salud público suelen ofrecer mastografías de forma gratuita o a un costo simbólico. Esto puede ser especialmente útil para mujeres sin seguro médico o con recursos económicos limitados.
- Clínicas privadas: En centros de salud privados, el costo puede variar ampliamente. Una mastografía digital en una clínica privada puede tener un precio de entre $100 y $250 USD, dependiendo de la ubicación y la reputación del centro.
- Estudios complementarios: En algunos casos, los resultados de la mastografía pueden requerir pruebas adicionales, como ultrasonidos o biopsias, lo que incrementará el costo total del proceso diagnóstico. Los estudios económicos de mama a menudo ofrecen paquetes que incluyen varios exámenes complementarios a un precio reducido.
Importancia de realizar una mastografía periódica
A pesar de los costos asociados, es fundamental recordar que una mastografía es una inversión en la salud. La detección temprana del cáncer de mama aumenta considerablemente las posibilidades de un tratamiento exitoso. El costo de una mastografía es mínimo en comparación con los beneficios a largo plazo que ofrece en términos de prevención y diagnóstico oportuno.
El cáncer de mama es una de las principales causas de muerte entre mujeres en todo el mundo, y la mastografía sigue siendo la herramienta más eficaz para su detección precoz. Aunque el costo puede parecer elevado para algunas personas, los programas de salud pública y los centros que ofrecen precios de mamografías accesibles hacen que este examen esté al alcance de la mayoría de las mujeres.
¿Con qué frecuencia se debe realizar una mastografía?
La frecuencia con la que se debe realizar una mastografía depende de varios factores, incluyendo la edad, el historial médico personal y familiar, y la densidad mamaria. Generalmente, las mujeres mayores de 40 años deben someterse a una mastografía cada uno o dos años, dependiendo de las recomendaciones de su médico.
En mujeres con factores de riesgo, como antecedentes familiares de cáncer de mama o densidad mamaria alta, el médico puede recomendar un seguimiento más cercano y exámenes complementarios. La densidad mamaria elevada puede dificultar la interpretación de una mastografía, lo que hace necesario realizar ultrasonidos u otros estudios para obtener una imagen más clara del tejido mamario.
Conclusión
El costo de una mastografía puede variar según varios factores, como el tipo de examen, el lugar donde se realice y si se cuenta con seguro médico. A pesar de estas variaciones, la mastografía es una herramienta esencial para la detección temprana del cáncer de mama, lo que subraya la importancia de realizarla de manera periódica, independientemente de los costos. Los avances en tecnología, como la mastografía digital, han mejorado la precisión del examen, especialmente en mujeres con densidad mamaria alta. Asimismo, los programas de salud pública y las campañas de prevención permiten que más mujeres accedan a este examen vital a precios accesibles o incluso de forma gratuita.
En resumen, la inversión en una mastografía, ya sea mediante un seguro médico o de manera privada, es una medida preventiva crucial para la salud femenina.
-
¿Cuánto cuesta un electrocardiograma? Factores que influyen en el precio
El electrocardiograma (EKG o ECG) es uno de los estudios más comunes en la evaluación de la salud del corazón. Este procedimiento permite registrar la actividad eléctrica del corazón y es crucial para diagnosticar afecciones como arritmias, isquemias y otros trastornos cardíacos. Sin embargo, el costo de un electrocardiograma puede variar significativamente dependiendo de varios factores. En este artículo, analizaremos el precio promedio de este estudio y los elementos que influyen en su costo.
Precio promedio de un electrocardiograma
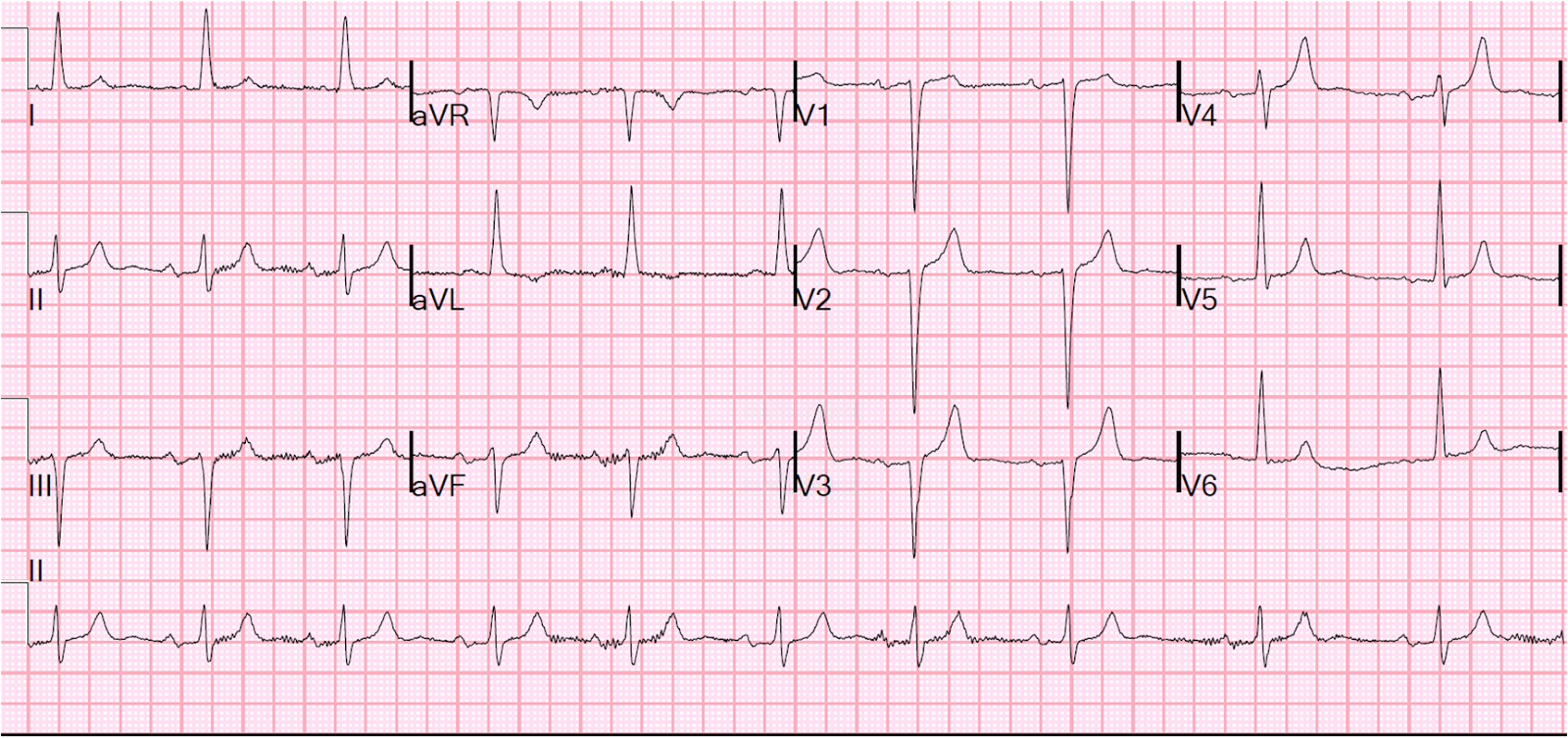 El costo de un electrocardiograma puede oscilar entre $20 y $100 USD en clínicas privadas, dependiendo del país y la ubicación del centro de salud. En instituciones públicas, el precio de un EKG puede ser más accesible, e incluso gratuito en algunos casos, especialmente si forma parte de programas de salud gubernamentales.
El costo de un electrocardiograma puede oscilar entre $20 y $100 USD en clínicas privadas, dependiendo del país y la ubicación del centro de salud. En instituciones públicas, el precio de un EKG puede ser más accesible, e incluso gratuito en algunos casos, especialmente si forma parte de programas de salud gubernamentales.En países desarrollados, los costos suelen ser más altos debido a factores como la tecnología utilizada y los gastos operativos de las instalaciones. Por otro lado, en regiones en desarrollo, los precios pueden ser más bajos, aunque esto podría reflejar una menor disponibilidad de equipos modernos o personal capacitado.
Factores que influyen en el precio de un electrocardiograma
Existen diversos elementos que afectan el costo de un electrocardiograma. A continuación, exploraremos los principales:
1. Tipo de instalación donde se realiza
El lugar donde se lleva a cabo el estudio es uno de los principales determinantes del precio. En hospitales públicos, el costo suele ser más bajo o nulo, mientras que en clínicas privadas, el precio puede ser considerablemente mayor. Además, en centros especializados en cardiología, el precio de un EKG podría incluir servicios adicionales, como consultas médicas o interpretaciones detalladas.
2. Tecnología utilizada
El equipo utilizado para realizar el electrocardiograma también impacta en su costo. Los equipos modernos que ofrecen una mayor precisión y funcionalidad pueden elevar el precio del estudio. Por ejemplo, algunos dispositivos permiten monitoreos prolongados, como el Holter, o incluyen opciones para telemedicina, lo que aumenta el costo total.
3. Ubicación geográfica
El lugar donde se encuentra el centro de salud influye significativamente en el costo del electrocardiograma. En áreas urbanas, donde la demanda de servicios médicos es mayor, los precios tienden a ser más altos. Por el contrario, en zonas rurales o con menos acceso a servicios especializados, el costo podría ser menor, aunque esto podría implicar limitaciones en la calidad o disponibilidad del servicio.
4. Experiencia del personal médico
La experiencia y especialización del personal que interpreta el electrocardiograma también afectan su costo. Un estudio realizado por un técnico podría ser más económico que uno revisado por un cardólogo especializado. Sin embargo, contar con una interpretación detallada y precisa es esencial para garantizar un diagnóstico correcto.
5. Servicios adicionales
En algunos casos, el precio del EKG incluye servicios complementarios, como una consulta médica o la emisión de un informe detallado. Esto puede aumentar el costo del procedimiento, pero también mejora la calidad del servicio y la información disponible para el paciente.
6. Modalidad del estudio
Existen diferentes modalidades de electrocardiogramas que también impactan en el precio. Por ejemplo:
- Electrocardiograma en reposo: Es el tipo más común y generalmente el más accesible.
- Prueba de esfuerzo: Implica un monitoreo durante la actividad física y suele ser más costosa.
- Monitoreo Holter: Registra la actividad cardíaca durante 24 horas o más, lo que incrementa el costo.
Cada modalidad se elige según las necesidades específicas del paciente, lo que también influye en el precio final.
Importancia de realizar un electrocardiograma
Aunque el costo de un electrocardiograma puede ser una preocupación para algunos pacientes, este estudio es una herramienta fundamental en la detección temprana de enfermedades cardíacas. Un EKG permite identificar condiciones graves, como ataques cardíacos inminentes o arritmias peligrosas, que podrían no presentar síntomas evidentes en etapas iniciales.
Además, realizar este estudio periódicamente es vital para pacientes con factores de riesgo, como hipertensión, diabetes o antecedentes familiares de enfermedades cardíacas. La inversión en un electrocardiograma puede marcar una diferencia significativa en la prevención y tratamiento de complicaciones más graves.
Opciones para acceder a un estudio cardíaco accesible
Para quienes buscan alternativas más económicas, existen opciones que pueden reducir el costo de un electrocardiograma:
- Programas de salud pública: En muchos países, los gobiernos ofrecen EKG gratuitos o a precios reducidos en hospitales y centros comunitarios.
- Seguros médicos: Algunos planes de salud cubren el costo de estudios diagnósticos, incluyendo el electrocardiograma.
- Clínicas universitarias: Las universidades con facultades de medicina suelen ofrecer servicios de salud a bajo costo.
- Jornadas de salud: Organizaciones no gubernamentales y entidades públicas a menudo realizan campañas de salud que incluyen electrocardiogramas gratuitos o accesibles.
Estas alternativas permiten a más personas acceder a un estudio cardíaco accesible, promoviendo la prevención de enfermedades y mejorando la calidad de vida.
El costo de un electrocardiograma está determinado por diversos factores, pero su valor para la salud del paciente es incuestionable. Comprender las variables que influyen en el precio permite tomar decisiones informadas y acceder a alternativas adecuadas a las necesidades individuales. Como herramienta diagnóstica esencial, el EKG contribuye significativamente a la detección temprana y prevención de enfermedades cardíacas, reafirmando su importancia dentro del cuidado integral de la salud.
-
¿Qué significan los cuerpos cetónicos en un examen de orina?
SRC:SelfWritten
-
¿Qué indica la presencia de proteínas en un examen general de orina?
SRC:SelfWritten
La presencia de proteínas en un examen de orina, conocida como proteinuria, puede ser un hallazgo ocasional o un signo temprano de alteraciones renales y otras condiciones sistémicas. En circunstancias normales, los riñones filtran la sangre y permiten que pequeñas cantidades de proteínas sean excretadas en la orina. Sin embargo, cantidades significativas pueden indicar problemas en el sistema urinario o en la salud general del paciente.Los análisis urinarios son una herramienta clave para la detección de proteinuria. Este hallazgo puede ser transitorio y benigno, pero también puede reflejar afecciones graves como insuficiencia renal, diabetes no controlada o enfermedades autoinmunes.
¿Qué es la proteinuria?
La proteinuria se define como la excreción de proteínas en la orina en cantidades superiores a lo normal. En un adulto sano, las proteínas en la orina no suelen superar los 150 miligramos al día. Este nivel incluye proteínas como la albúmina, que constituye la mayoría de las proteínas plasmáticas. Cuando se detecta una cantidad mayor, es importante investigar las posibles causas subyacentes.
Existen tres tipos principales de proteinuria:
- Proteinuria transitoria: Ocurre temporalmente en respuesta a factores como fiebre, ejercicio intenso o deshidratación. Generalmente no es indicativa de enfermedad.
- Proteinuria ortostática: Se observa en personas jóvenes y sanas, donde las proteínas solo están presentes después de períodos prolongados en posición vertical.
- Proteinuria persistente: Es más preocupante y puede estar asociada con enfermedades renales crónicas o sistémicas.
Causas comunes de proteínas en un examen de orina
La presencia de proteínas en un análisis urinario anormal puede deberse a una amplia variedad de factores, desde condiciones temporales hasta enfermedades graves. Entre las causas más frecuentes se incluyen:
Factores fisiológicos
En situaciones como el estrés físico o emocional, el ejercicio intenso o la deshidratación, se puede observar un aumento temporal de proteínas en la orina. Este tipo de proteinuria suele ser transitoria y no requiere tratamiento médico.
Enfermedades renales
Los riñones son responsables de filtrar la sangre y retener las proteínas. Cuando su función se ve comprometida, las proteínas pueden filtrarse hacia la orina. Las enfermedades renales más comunes asociadas con proteinuria incluyen:
- Glomerulonefritis: Inflamación de los glomérulos, las unidades de filtración renal, que provoca un escape de proteínas hacia la orina.
- Nefropatía diabética: En pacientes con diabetes, el daño crónico a los riñones puede resultar en proteinuria persistente.
- Insuficiencia renal crónica: La pérdida progresiva de la función renal puede manifestarse con niveles elevados de proteínas en la orina.
Condiciones sistémicas
Algunas enfermedades sistémicas también pueden causar proteinuria, ya que afectan la función renal o la producción de proteínas en el cuerpo. Estas incluyen:
- Hipertensión arterial: La presión elevada puede dañar los vasos sanguíneos de los riñones, aumentando la excreción de proteínas.
- Enfermedades autoinmunes: Trastornos como el lupus eritematoso sistémico pueden inflamar los riñones y alterar su capacidad de filtración.
- Infecciones graves: La presencia de infecciones como pielonefritis puede ocasionar daño renal temporal.
Embarazo
En mujeres embarazadas, la presencia de proteínas en la orina puede ser un signo de preeclampsia, una condición potencialmente grave caracterizada por hipertensión y daño a los órganos.
Diagnóstico y análisis de la proteinuria
El diagnóstico de proteinuria comienza con un examen general de orina, donde se utilizan tiras reactivas para detectar la presencia de proteínas. Si se confirma el hallazgo, se pueden realizar pruebas adicionales, como:
- Recolección de orina de 24 horas: Evalúa la cantidad total de proteínas excretadas en un día.
- Relación proteína/creatinina en orina: Proporciona un cálculo más preciso sin necesidad de una recolección prolongada.
- Análisis de sangre: Permite evaluar la función renal y detectar enfermedades sistémicas subyacentes.
En pacientes con resultados anormales persistentes, se pueden recomendar estudios de imagen, como ecografías renales, o biopsias para determinar el origen del problema.
¿Cuándo es normal encontrar proteínas en la orina?
En condiciones normales, se pueden encontrar pequeñas cantidades de proteínas en la orina, especialmente después de ejercicio físico intenso, estrés o fiebre. Esta proteinuria es transitoria y no indica daño renal. Además, en jóvenes con proteinuria ortostática, el hallazgo es benigno y no requiere intervención médica.
¿Cuándo es signo de enfermedad?
Cuando la presencia de proteínas en el examen de orina es persistente o significativa, es necesario investigar posibles enfermedades subyacentes. Los niveles elevados y constantes suelen ser un signo de daño renal o alteraciones sistémicas. Algunos indicadores de alarma incluyen:
- Edema en extremidades o cara.
- Hipertensión persistente.
- Cambios en la cantidad o frecuencia de la orina.
- Antecedentes de diabetes o enfermedades autoinmunes.
En estos casos, un diagnóstico temprano es crucial para prevenir complicaciones mayores y preservar la función renal.
Importancia del tratamiento y seguimiento
El manejo de la proteinuria depende de la causa subyacente. En casos leves, como proteinuria transitoria, no se requiere tratamiento específico. Sin embargo, en condiciones más graves, es fundamental tratar la enfermedad base para reducir la excreción de proteínas y prevenir daño renal adicional.
Las medidas comunes incluyen:
- Control de la presión arterial y la glucosa en pacientes con hipertensión o diabetes.
- Uso de medicamentos como inhibidores de la enzima convertidora de angiotensina (IECA) para proteger los riñones.
- Cambios en el estilo de vida, como una dieta baja en sal y proteínas, y la adopción de hábitos saludables.
El seguimiento regular con análisis de orina y sangre es esencial para evaluar la progresión de la enfermedad y ajustar el tratamiento según sea necesario.
Reflexión final
La detección de proteínas en un examen de orina puede ser un hallazgo aislado y benigno o un indicador importante de enfermedades renales y sistémicas. Este análisis es una herramienta esencial para identificar problemas de salud en etapas tempranas y garantizar un tratamiento oportuno. Comprender las posibles causas y significados de la proteinuria permite a los pacientes y profesionales de la salud actuar de manera preventiva y eficaz para proteger la función renal y mejorar la calidad de vida.
-
¿Cuándo Se Recomienda una Colposcopia? Causas y Factores de Riesgo
SRC:SelfWritten
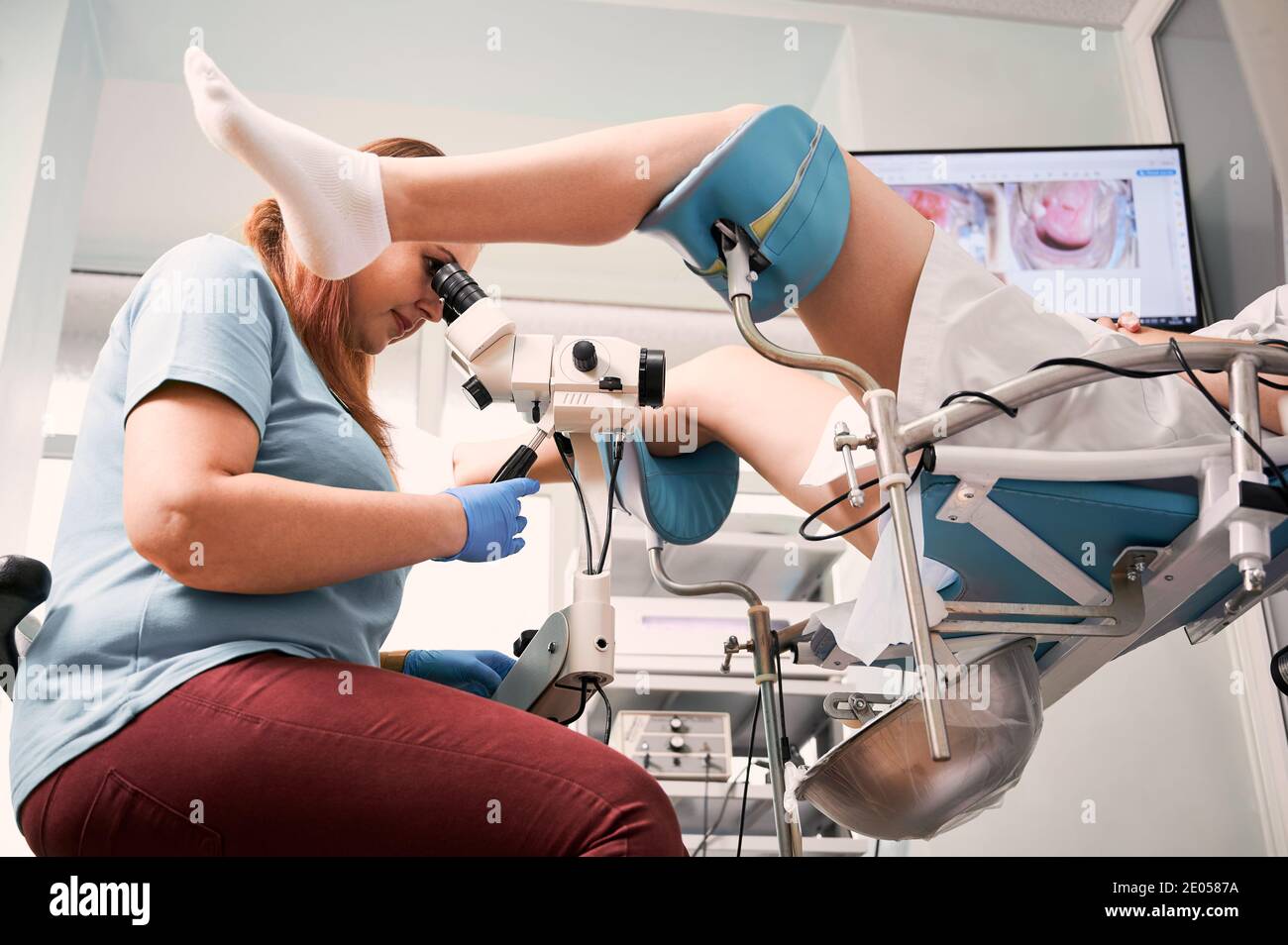 La colposcopia es un procedimiento clínico que se utiliza para examinar de manera detallada el cuello uterino, la vagina y la vulva. Este examen se realiza con el objetivo de identificar signos de enfermedades, particularmente anomalías que pueden ser indicativas de cáncer cervical o infecciones persistentes por el virus del papiloma humano (VPH). A continuación, se explican las principales causas y factores de riesgo que llevan a la indicación de una colposcopia.
La colposcopia es un procedimiento clínico que se utiliza para examinar de manera detallada el cuello uterino, la vagina y la vulva. Este examen se realiza con el objetivo de identificar signos de enfermedades, particularmente anomalías que pueden ser indicativas de cáncer cervical o infecciones persistentes por el virus del papiloma humano (VPH). A continuación, se explican las principales causas y factores de riesgo que llevan a la indicación de una colposcopia.Resultados Anormales en el Papanicolaou
El Papanicolaou es una prueba rutinaria para detectar cambios celulares en el cuello uterino que pueden ser precursoras de cáncer. Cuando los resultados de esta prueba son anormales, se requiere una evaluación más profunda a través de la colposcopia.
Cambios Celulares y Tipos de Resultados Anormales
Existen diferentes grados de cambios celulares que pueden aparecer en los resultados de un Papanicolaou anormal. Estos pueden variar desde cambios leves (llamados lesiones intraepiteliales escamosas de bajo grado o LIE-BG) hasta cambios más severos (lesiones intraepiteliales escamosas de alto grado o LIE-AG), los cuales presentan un mayor riesgo de progresar hacia un cáncer cervical si no se tratan a tiempo.
Cuando el Papanicolaou muestra LIE-AG o células glandulares atípicas, una colposcopia se vuelve imprescindible para determinar la naturaleza de las células anormales y guiar el tratamiento adecuado. En algunos casos, se puede tomar una biopsia durante el procedimiento de colposcopia para confirmar el diagnóstico y evaluar el grado de la lesión.
Presencia del Virus del Papiloma Humano (VPH)
El VPH es una de las infecciones de transmisión sexual más comunes y se reconoce como el principal factor de riesgo para el desarrollo de cáncer cervical. Aunque la mayoría de las infecciones por VPH se resuelven por sí solas, algunas pueden persistir y causar cambios celulares anormales en el cuello uterino. Estos cambios se detectan generalmente en pruebas de Papanicolaou o mediante la identificación directa del VPH a través de pruebas específicas.
Colposcopia en Casos de VPH de Alto Riesgo
No todas las cepas de VPH tienen el mismo potencial oncogénico. Las cepas de VPH de alto riesgo, como el VPH-16 y el VPH-18, están asociadas con un mayor riesgo de cáncer cervical. Si una paciente da positivo en estas cepas de alto riesgo, una colposcopia se indica para examinar más de cerca el tejido cervical y detectar cambios precancerosos o cancerosos. En pacientes con VPH de bajo riesgo, la colposcopia se realiza si también se observan cambios anormales en el Papanicolaou.
Síntomas que Justifican una Colposcopia
Además de los resultados anormales en las pruebas de detección, existen varios síntomas clínicos que pueden hacer que un médico recomiende una colposcopia. Estos síntomas pueden ser indicativos de enfermedades subyacentes del tracto genital inferior y deben ser evaluados adecuadamente para determinar su causa.
Sangrado Irregular
El sangrado vaginal fuera del período menstrual, conocido como sangrado intermenstrual, puede ser motivo de preocupación. Si bien este síntoma puede deberse a varias causas benignas, como cambios hormonales o el uso de anticonceptivos, también puede estar asociado con patologías más graves, incluyendo el cáncer cervical o lesiones precancerosas. La colposcopia permite identificar si el sangrado irregular está relacionado con alguna anormalidad en el cuello uterino que requiera intervención médica.
Dolor Pélvico Persistente
El dolor pélvico, especialmente cuando es persistente y no se relaciona con el ciclo menstrual, puede ser un síntoma de diversas afecciones, entre ellas la inflamación cervical o infecciones crónicas del tracto reproductivo. Si el dolor se acompaña de otros signos de alerta, como secreción anormal o sangrado, se puede realizar una colposcopia para evaluar el cuello uterino y determinar si existe alguna anomalía que explique el dolor.
Cambios en la Secreción Vaginal
Aunque los cambios en la secreción vaginal pueden tener múltiples causas benignas, como infecciones bacterianas o fúngicas, ciertos cambios inusuales, especialmente si se acompañan de sangrado o dolor, pueden ser signos de lesiones cervicales. La colposcopia se utiliza en estos casos para explorar la posible causa subyacente y descartar la presencia de lesiones precancerosas o cancerosas.
Factores de Riesgo para la Colposcopia
Existen varios factores de riesgo que aumentan la probabilidad de que una mujer necesite una colposcopia a lo largo de su vida. La identificación temprana de estos factores puede ayudar en la prevención y el tratamiento adecuado de enfermedades graves.
Infección por el VPH
Como se mencionó previamente, la infección persistente por VPH es el principal factor de riesgo para el desarrollo de cáncer cervical. Las mujeres con antecedentes de VPH de alto riesgo tienen mayores probabilidades de requerir colposcopias a lo largo de su vida para la detección temprana de lesiones precancerosas.
Sistema Inmunitario Comprometido
Las mujeres que tienen el sistema inmunológico debilitado, ya sea por enfermedades como el VIH/SIDA o por el uso de medicamentos inmunosupresores, corren un mayor riesgo de desarrollar cambios anormales en el cuello uterino que puedan progresar rápidamente a cáncer. En estos casos, la colposcopia se utiliza con más frecuencia como parte de un seguimiento regular para garantizar una detección precoz.
Historia de Exposición a Dietilestilbestrol (DES)
El dietilestilbestrol (DES) es un medicamento que se administró a mujeres embarazadas entre los años 1940 y 1970 para prevenir el aborto espontáneo. Se ha demostrado que las hijas de mujeres que tomaron DES tienen un mayor riesgo de desarrollar cáncer de células claras del cuello uterino y de la vagina. A estas mujeres se les recomienda realizarse colposcopias regulares para detectar cualquier cambio anormal en el cuello uterino.
Edad Avanzada
Aunque el cáncer cervical puede ocurrir a cualquier edad, las mujeres mayores de 30 años que han tenido infecciones persistentes por VPH y cambios celulares anormales corren un mayor riesgo de desarrollar cáncer cervical. En estas mujeres, la colposcopia puede ser una herramienta crucial para la vigilancia continua y la detección oportuna de lesiones.
Conclusión
La colposcopia es una prueba esencial en la evaluación de anomalías cervicales, especialmente cuando los resultados del Papanicolaou son anormales o cuando una paciente presenta síntomas preocupantes como sangrado irregular o dolor pélvico. La presencia de VPH de alto riesgo, factores de riesgo como un sistema inmunológico debilitado, y ciertos antecedentes médicos aumentan la probabilidad de necesitar esta prueba. Dada su precisión para detectar cambios celulares precancerosos y cáncer cervical en sus etapas tempranas, la colposcopia es una herramienta fundamental para garantizar un diagnóstico temprano y un tratamiento eficaz, reduciendo así el riesgo de complicaciones graves en la salud reproductiva femenina.
-
¿Cuándo Deberías Realizarte una Biometría Hemática?
SRC:SelfWritten
La biometría hemática es uno de los análisis de laboratorio más solicitados en la práctica médica. Este estudio ofrece una visión detallada del estado de salud general al evaluar diversos parámetros sanguíneos, como los glóbulos rojos, glóbulos blancos y plaquetas. La información que proporciona es crucial para el diagnóstico y seguimiento de diversas patologías. Pero, ¿cuándo es realmente necesario realizarse una biometría hemática? A continuación, se detallan las circunstancias en las que este análisis se vuelve esencial.Síntomas que Pueden Indicar la Necesidad de una Biometría Hemática
 Uno de los principales motivos por los que los médicos solicitan una biometría hemática es la presencia de síntomas que puedan sugerir alteraciones en la sangre o el sistema inmunológico. Estos síntomas pueden ser inespecíficos y comunes a diferentes condiciones, pero son una señal de que el organismo no está funcionando correctamente. Entre los síntomas más frecuentes que podrían justificar la realización de este análisis se incluyen:
Uno de los principales motivos por los que los médicos solicitan una biometría hemática es la presencia de síntomas que puedan sugerir alteraciones en la sangre o el sistema inmunológico. Estos síntomas pueden ser inespecíficos y comunes a diferentes condiciones, pero son una señal de que el organismo no está funcionando correctamente. Entre los síntomas más frecuentes que podrían justificar la realización de este análisis se incluyen:Cansancio o Fatiga Prolongada
La fatiga inexplicable o el cansancio extremo puede ser una señal de diversos problemas de salud, como anemia, infecciones o trastornos inmunológicos. El análisis de los glóbulos rojos y los niveles de hemoglobina en la biometría hemática permite identificar si la fatiga está relacionada con una disminución en la capacidad de la sangre para transportar oxígeno.
Fiebre Persistente o Infecciones Recurrentes
Si una persona experimenta fiebre recurrente o infecciones que no ceden con el tratamiento habitual, podría estar enfrentando un trastorno del sistema inmunológico. En este caso, la biometría hemática es útil para evaluar el conteo de glóbulos blancos, las células encargadas de combatir infecciones, y detectar si hay un aumento o disminución en su número que explique el problema.
Sangrados Anormales o Aparición de Moretones
Los sangrados espontáneos o la aparición de hematomas sin causa aparente son indicativos de un posible problema con las plaquetas o los factores de coagulación. La biometría hemática permite determinar el número de plaquetas y evaluar si hay un recuento bajo (trombocitopenia) que pueda estar causando estos episodios.
Pérdida de Peso Inexplicable
La pérdida de peso significativa sin una causa aparente puede estar asociada a enfermedades graves como el cáncer, infecciones crónicas o trastornos metabólicos. Un análisis de biometría hemática ayuda a identificar anormalidades que sugieran la presencia de estas condiciones.
Exámenes de Rutina y Chequeos Generales
Además de los síntomas específicos, la biometría hemática también se solicita en chequeos médicos de rutina como parte de la evaluación general de la salud. Esto es particularmente importante para la detección precoz de patologías que aún no han manifestado síntomas evidentes. Los exámenes de rutina permiten identificar problemas en etapas tempranas, cuando son más fáciles de tratar.
Evaluación Periódica de la Salud
Muchas veces, los médicos solicitan una biometría hemática como parte de los chequeos anuales o bienales. Este análisis es útil para obtener una “fotografía” del estado de salud de la persona. Si bien el paciente puede no presentar síntomas visibles, el estudio puede detectar alteraciones sutiles en los recuentos de glóbulos rojos, blancos o plaquetas, lo que podría señalar la necesidad de realizar estudios adicionales o modificar el estilo de vida.
Monitoreo de Tratamientos Médicos
Para aquellos que están bajo tratamiento por enfermedades crónicas, como la hipertensión, diabetes o enfermedades autoinmunes, la biometría hemática es fundamental para evaluar la efectividad del tratamiento y monitorear posibles efectos secundarios. Por ejemplo, algunos medicamentos pueden afectar la producción de células sanguíneas, y este análisis permite detectar estas alteraciones antes de que se presenten complicaciones mayores.
Factores de Riesgo que Justifican su Realización
Hay ciertos grupos de personas que, debido a factores de riesgo específicos, deben realizarse una biometría hemática con mayor frecuencia. Estos factores pueden estar relacionados con la edad, el estilo de vida, antecedentes médicos o la exposición a determinadas condiciones.
Edad Avanzada
A medida que envejecemos, aumenta el riesgo de desarrollar diversas enfermedades crónicas, como la anemia, trastornos hematológicos y afecciones inmunológicas. Las personas mayores suelen someterse a chequeos más regulares que incluyen biometría hemática para detectar cualquier cambio en los parámetros sanguíneos.
Enfermedades Crónicas
Aquellos con enfermedades crónicas, como la diabetes, hipertensión, insuficiencia renal o enfermedades cardíacas, suelen estar en riesgo de desarrollar complicaciones adicionales que afectan la sangre. La biometría hemática se convierte en una herramienta indispensable para monitorear su estado de salud y detectar cualquier deterioro.
Exposición a Sustancias Tóxicas
Trabajadores expuestos a productos químicos, radiación u otras sustancias tóxicas deben realizarse biometrías hemáticas de manera regular para detectar cualquier daño en la médula ósea o alteraciones en los recuentos celulares. Esta evaluación es fundamental para la detección temprana de enfermedades como leucemia o anemia aplásica, condiciones que pueden ser desencadenadas por la exposición prolongada a sustancias peligrosas.
Embarazo
Durante el embarazo, la biometría hemática es un análisis estándar que se realiza en varias etapas. Esto permite monitorear los niveles de hemoglobina para detectar anemia gestacional, una condición común en mujeres embarazadas. También ayuda a evaluar la respuesta inmunológica de la madre y asegurar que no haya infecciones subyacentes que puedan afectar al feto.
Historia Familiar de Trastornos Hematológicos
Las personas con antecedentes familiares de enfermedades como anemia, leucemia o trastornos plaquetarios deben realizarse este análisis con más frecuencia para monitorear su salud. La detección temprana de cualquier alteración puede hacer una gran diferencia en la prevención y manejo de posibles enfermedades.
Conclusión
La biometría hemática es un análisis crucial tanto para el diagnóstico temprano como para el monitoreo continuo de diversas patologías. Su aplicación no se limita a aquellos con síntomas evidentes, sino que también es un recurso valioso en chequeos rutinarios, monitoreo de tratamientos y evaluación de personas en riesgo. La información que proporciona permite a los médicos tomar decisiones fundamentadas y garantizar que los pacientes reciban el tratamiento adecuado en el momento oportuno. Ya sea para detectar anemia, infecciones, o alteraciones inmunológicas, la biometría hemática se ha consolidado como un pilar en la medicina moderna, contribuyendo significativamente a la mejora de la salud y calidad de vida de los pacientes.
-
Guía Completa para Prepararte para una Tele de Tórax
SRC:SelfWritten
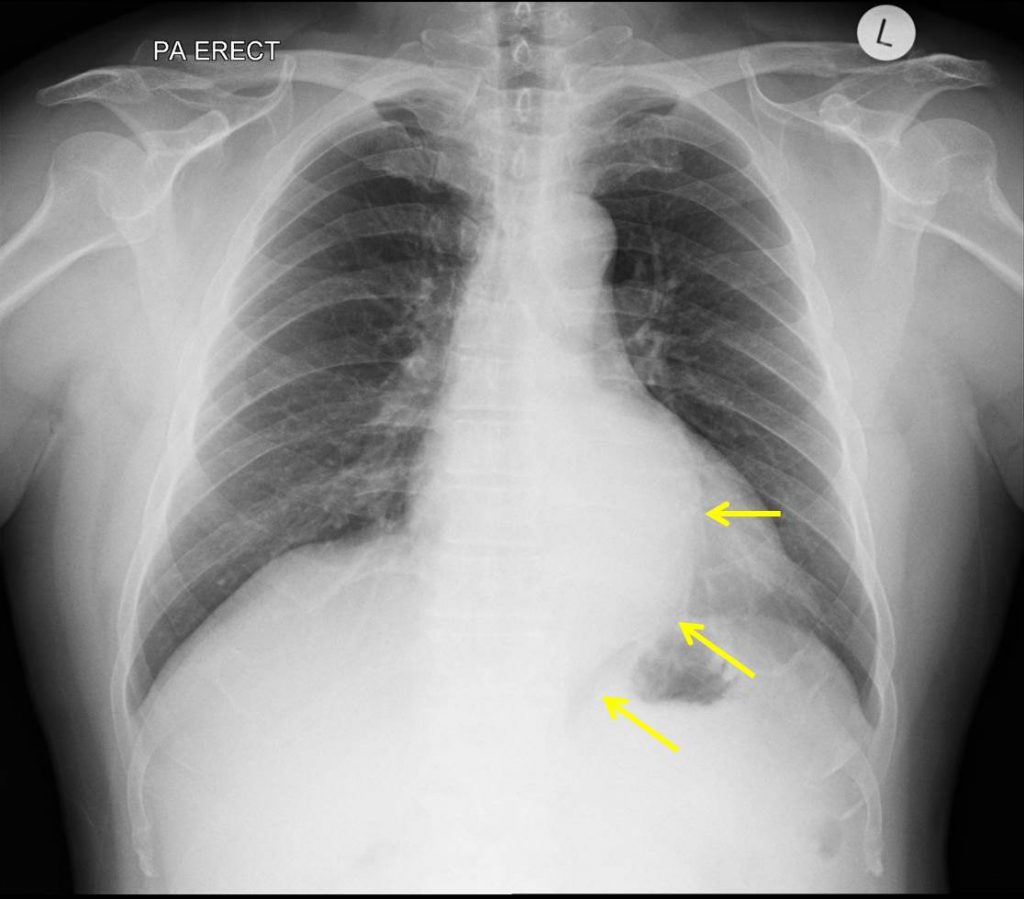 La tele de tórax, también conocida como radiografía de tórax, es una prueba médica comúnmente utilizada para evaluar los pulmones, el corazón y otras estructuras del tórax. Este procedimiento no invasivo permite detectar una variedad de condiciones, desde infecciones pulmonares hasta problemas cardíacos. Sin embargo, para que la tele de tórax se realice de manera eficaz y cómoda, es fundamental que los pacientes se preparen adecuadamente. En este artículo, exploraremos los pasos previos al procedimiento, qué esperar durante la realización de la prueba y algunos consejos especiales para pacientes con condiciones particulares.
La tele de tórax, también conocida como radiografía de tórax, es una prueba médica comúnmente utilizada para evaluar los pulmones, el corazón y otras estructuras del tórax. Este procedimiento no invasivo permite detectar una variedad de condiciones, desde infecciones pulmonares hasta problemas cardíacos. Sin embargo, para que la tele de tórax se realice de manera eficaz y cómoda, es fundamental que los pacientes se preparen adecuadamente. En este artículo, exploraremos los pasos previos al procedimiento, qué esperar durante la realización de la prueba y algunos consejos especiales para pacientes con condiciones particulares.Pasos Previos al Procedimiento
Antes de someterte a una tele de tórax, existen ciertas recomendaciones que ayudarán a facilitar el proceso y asegurar resultados precisos. Aunque no se requiere preparación especial, algunos factores pueden influir en la calidad de la imagen y la comodidad del paciente.
Elección de la Ropa
La ropa es uno de los aspectos más importantes a considerar antes de realizarte una tele de tórax. Es recomendable usar prendas cómodas y fáciles de quitar, ya que durante el procedimiento necesitarás despojarte de cualquier ropa que cubra la zona del tórax. Se debe evitar el uso de prendas con materiales metálicos, como botones, cremalleras o cinturones, ya que estos pueden interferir con la calidad de la imagen. Además, los sujetadores con aros metálicos también deben ser retirados antes de la prueba.
En muchos casos, las instalaciones médicas proporcionan una bata de hospital desechable que puedes usar durante la prueba. Esto garantiza que el área del tórax esté completamente libre de obstrucciones para obtener imágenes claras.
Joyería y Objetos Personales
Antes de realizar la radiografía de tórax, es importante quitarse todos los accesorios como joyería, relojes, collares, piercings o cualquier otro objeto metálico que pueda interferir con los resultados. Estos elementos pueden alterar la imagen, dando lugar a artefactos que dificulten el diagnóstico. Además, si tienes algún tipo de dispositivo médico implantado, como marcapasos o audífonos, es importante informar al radiólogo o técnico antes del procedimiento.
Postura y Preparación
La radiografía de tórax generalmente se realiza en dos posiciones: de pie y de lado. Durante la prueba, es posible que te pidan que te pongas de pie, con los hombros hacia atrás y el pecho expuesto. En algunos casos, si el paciente tiene movilidad reducida o no puede mantenerse de pie, la radiografía se puede realizar mientras el paciente está acostado. El técnico de radiología guiará al paciente para asegurarse de que esté en la postura correcta, lo que es crucial para obtener imágenes claras y detalladas.
También se te pedirá que mantengas la respiración por un breve momento mientras se toma la radiografía. Esto es necesario para evitar distorsiones en la imagen debido al movimiento del diafragma y los pulmones.
Qué Esperar Durante la Realización de la Prueba
El procedimiento de la tele de tórax es rápido, sencillo y generalmente indoloro. A continuación, te explicamos qué esperar durante la realización de la prueba.
Procedimiento
Una vez que hayas cambiado de ropa y te hayas preparado adecuadamente, el técnico en radiología te pedirá que te coloques frente al aparato de rayos X. Como mencionamos anteriormente, te puede pedir que te pongas de pie, con los brazos levantados o al costado, dependiendo de la posición que se necesite para obtener las imágenes más precisas.
En la mayoría de los casos, se toman al menos dos radiografías: una en posición frontal y otra lateral. El técnico ajustará la máquina para obtener las imágenes desde diferentes ángulos, según sea necesario para evaluar adecuadamente los pulmones, el corazón y las estructuras circundantes. Es importante permanecer inmóvil durante el proceso para evitar que la radiografía salga borrosa.
Duración
El procedimiento en sí no suele durar más de 10 a 15 minutos. Es una prueba rápida que no requiere de una preparación extensa. La cantidad de tiempo que debes permanecer en la sala de radiología puede variar dependiendo de las circunstancias, pero generalmente no es una experiencia prolongada.
Sensaciones y Molestias
La mayoría de las personas no experimenta molestias durante la realización de una tele de tórax. Sin embargo, si tienes alguna condición médica, como dolor en el pecho o dificultad para respirar, el proceso puede ser incómodo. A pesar de ello, la prueba sigue siendo muy tolerada y rara vez causa dolor. En algunos casos, si se requiere realizar más de una radiografía en diversas posiciones, el paciente podría sentir una leve incomodidad debido al movimiento y la necesidad de mantener ciertas posturas.
Consejos para Pacientes con Condiciones Especiales
Existen ciertas condiciones especiales que pueden requerir precauciones adicionales antes de una tele de tórax. A continuación, proporcionamos algunos consejos para pacientes en situaciones particulares, como embarazo o movilidad reducida.
Pacientes Embarazadas
Si estás embarazada, es importante informar a tu médico antes de realizarte una tele de tórax. La radiografía de tórax generalmente se evita durante el embarazo, especialmente en el primer trimestre, a menos que sea absolutamente necesario para el diagnóstico de una condición grave. Si la radiografía es esencial, se toman precauciones para minimizar la exposición del feto a los rayos X, como el uso de un delantal plomado para proteger la zona abdominal.
Además, si la tele de tórax es urgente o se debe realizar en una paciente embarazada, el médico evaluará cuidadosamente los beneficios y los riesgos para decidir si la prueba debe llevarse a cabo.
Pacientes con Movilidad Reducida
Para aquellos pacientes con movilidad reducida, ya sea debido a lesiones, cirugías previas o enfermedades crónicas, la tele de tórax se puede realizar en una posición más cómoda. En muchos casos, el paciente puede ser acomodado en una camilla y la prueba se llevará a cabo mientras está acostado. El técnico de radiología trabajará con el paciente y su equipo médico para asegurarse de que se mantenga en la mejor postura posible para obtener resultados precisos.
Pacientes con Dispositivos Médicos Implantados
Si eres portador de dispositivos médicos implantados, como marcapasos o válvulas metálicas, es importante informar al radiólogo antes de realizar la prueba. Aunque la tele de tórax generalmente no afecta a estos dispositivos, siempre es recomendable discutir cualquier posible precaución.
Análisis Final
La tele de tórax es una prueba diagnóstica fundamental que permite evaluar condiciones pulmonares, cardíacas y torácicas de manera rápida y efectiva. Para que el procedimiento sea lo más cómodo y preciso posible, es importante que los pacientes se preparen adecuadamente. Seguir las recomendaciones sobre ropa, joyería y postura, y estar informados sobre qué esperar durante la prueba, garantiza que los resultados sean lo más exactos posible. Además, aquellos pacientes con condiciones especiales deben tomar medidas adicionales para asegurar una experiencia segura y efectiva. Con la preparación adecuada, la tele de tórax puede ser una herramienta clave en la detección temprana y el tratamiento de una variedad de afecciones graves.
-
Valores Normales en una Biometría Hemática: ¿Qué Debes Saber?
SRC:SelfWritten
La biometría hemática es una herramienta esencial en la práctica médica, utilizada para evaluar el estado general de salud de una persona. Este análisis mide los principales componentes de la sangre, como los glóbulos rojos, glóbulos blancos y plaquetas, y ofrece información clave para detectar y prevenir enfermedades. Comprender los valores normales en una biometría hemática es fundamental para interpretar los resultados y determinar si existen alteraciones que requieran atención médica.Rangos normales de los componentes principales
Glóbulos rojos (eritrocitos)
 Los glóbulos rojos son responsables de transportar oxígeno desde los pulmones hasta los tejidos del cuerpo. Los niveles normales varían según la edad y el género:
Los glóbulos rojos son responsables de transportar oxígeno desde los pulmones hasta los tejidos del cuerpo. Los niveles normales varían según la edad y el género:- Hombres adultos: 4.7 a 6.1 millones/µL
- Mujeres adultas: 4.2 a 5.4 millones/µL
- Niños: 4.1 a 5.5 millones/µL
Un recuento bajo puede indicar anemia, mientras que niveles elevados pueden asociarse con deshidratación o trastornos como la policitemia vera.
Hemoglobina y hematocrito
La hemoglobina es la proteína que transporta oxígeno en los glóbulos rojos, mientras que el hematocrito mide el porcentaje de glóbulos rojos en la sangre. Sus valores normales son:
- Hombres adultos: Hemoglobina: 13.8-17.2 g/dL; Hematocrito: 40.7-50.3%
- Mujeres adultas: Hemoglobina: 12.1-15.1 g/dL; Hematocrito: 36.1-44.3%
- Niños: Hemoglobina: 11-16 g/dL; Hematocrito: 35-45%
Estos parámetros son útiles para diagnosticar anemias y enfermedades relacionadas con la producción o pérdida de sangre.
Glóbulos blancos (leucocitos)
Los glóbulos blancos desempeñan un papel esencial en el sistema inmunitario, protegiendo al cuerpo contra infecciones. Los valores normales se encuentran entre 4,500 y 11,000 células/µL.
Cambios en los leucocitos pueden indicar infecciones, inflamaciones o enfermedades hematológicas como leucemia. Un recuento bajo, conocido como leucopenia, puede deberse a infecciones virales, trastornos autoinmunes o efectos secundarios de ciertos medicamentos.
Plaquetas (trombocitos)
Las plaquetas son esenciales para la coagulación de la sangre. El rango normal es de 150,000 a 450,000 plaquetas/µL.
Un recuento bajo, conocido como trombocitopenia, puede aumentar el riesgo de sangrado, mientras que un nivel elevado, o trombocitosis, puede estar relacionado con trastornos como trombocitemia esencial o inflamación crónica.
Diferencias según edad y género
Los valores normales en una biometría hemática pueden variar significativamente según la edad, el género y el estado fisiológico. Por ejemplo, las mujeres embarazadas suelen experimentar una ligera disminución en los niveles de hemoglobina y hematocrito debido a los cambios en el volumen plasmático.
En los recién nacidos, los valores de glóbulos rojos y hemoglobina suelen ser más altos en comparación con los adultos debido a la transición de la hemoglobina fetal a la hemoglobina adulta. A medida que los niños crecen, estos niveles disminuyen gradualmente hasta alcanzar los valores típicos de los adultos.
Variaciones normales y cuándo preocuparse
Aunque las variaciones dentro de los rangos normales son comunes, es importante identificar cuándo estas diferencias podrían ser un signo de alerta.
Glóbulos rojos
Un leve aumento en el recuento de glóbulos rojos puede ser normal en personas que viven a gran altitud debido a la menor disponibilidad de oxígeno. Sin embargo, un incremento significativo podría indicar deshidratación o enfermedades como la policitemia vera.
Por otro lado, una disminución leve puede ser el resultado de una donación de sangre reciente o una dieta baja en hierro, mientras que una reducción considerable puede requerir investigaciones adicionales para descartar anemias severas o pérdida crónica de sangre.
Glóbulos blancos
El recuento de glóbulos blancos puede variar según el estrés, el ejercicio o incluso la hora del día. Sin embargo, un aumento persistente podría ser indicativo de infecciones, inflamaciones o trastornos como leucemia. Una disminución significativa, especialmente si está acompañada de síntomas como fiebre recurrente, requiere atención médica inmediata.
Plaquetas
Las fluctuaciones leves en los niveles de plaquetas son comunes y pueden deberse a infecciones transitorias o al consumo de ciertos medicamentos. Sin embargo, niveles consistentemente bajos o elevados pueden indicar enfermedades subyacentes, como trastornos autoinmunes o problemas en la médula ósea.
Interpretación de los resultados básicos
Interpretar una biometría hemática requiere considerar el contexto clínico del paciente, como sus síntomas, antecedentes médicos y otros estudios complementarios.
Evaluación del médico
Los médicos utilizan la biometría hemática como una herramienta inicial para identificar posibles problemas de salud. Por ejemplo, un paciente con fatiga crónica y niveles bajos de hemoglobina podría ser diagnosticado con anemia por deficiencia de hierro, mientras que un recuento elevado de leucocitos en un paciente febril puede indicar una infección bacteriana activa.
Importancia de la correlación clínica
Es esencial no basar un diagnóstico únicamente en los resultados de una biometría hemática. Las alteraciones detectadas deben correlacionarse con los síntomas y otras pruebas de laboratorio o de imagen para establecer un diagnóstico definitivo.
Análisis final
La biometría hemática es un estudio indispensable en la práctica médica por su capacidad para proporcionar información clave sobre la salud general y detectar una amplia gama de enfermedades. Comprender los valores normales y sus variaciones permite interpretar los resultados de manera adecuada y facilita la identificación de problemas de salud en etapas tempranas. Este análisis no solo es útil para el diagnóstico, sino también para el seguimiento de tratamientos y la prevención de complicaciones. Realizar una biometría hemática regularmente, especialmente en personas con factores de riesgo o condiciones preexistentes, es una estrategia eficaz para mantener una salud óptima.
-
Tecnología avanzada en mastografías: Mamografía 3D
SRC:SelfWritten
 La mamografía 3D, también conocida como tomosíntesis de mama, representa uno de los avances más significativos en el campo de la detección temprana del cáncer de mama. Esta tecnología avanzada permite obtener imágenes tridimensionales del tejido mamario, ofreciendo una precisión superior a la de las mamografías tradicionales. En este artículo, exploraremos en detalle qué es la mastografía tridimensional, cómo funciona y las ventajas que ofrece frente a los métodos convencionales.
La mamografía 3D, también conocida como tomosíntesis de mama, representa uno de los avances más significativos en el campo de la detección temprana del cáncer de mama. Esta tecnología avanzada permite obtener imágenes tridimensionales del tejido mamario, ofreciendo una precisión superior a la de las mamografías tradicionales. En este artículo, exploraremos en detalle qué es la mastografía tridimensional, cómo funciona y las ventajas que ofrece frente a los métodos convencionales.
¿Qué es la mamografía 3D?
La mamografía 3D es un tipo de estudio de imagen especializado que utiliza rayos X para crear una reconstrucción tridimensional del seno. A diferencia de la mamografía convencional, que genera imágenes bidimensionales, esta tecnología captura múltiples proyecciones del tejido mamario desde diferentes ángulos. Estas imágenes se combinan para formar una vista tridimensional que permite a los radiólogos analizar cada capa del tejido mamario con mayor claridad.
El procedimiento es similar al de una mamografía tradicional. La paciente se coloca frente al equipo, y el seno es comprimido suavemente para obtener imágenes claras. Sin embargo, en la mamografía 3D, el dispositivo de rayos X se mueve en un arco alrededor del seno, capturando una serie de imágenes que posteriormente se procesan para generar la reconstrucción tridimensional.
Ventajas de la mamografía 3D frente a la tradicional
La incorporación de la tecnología avanzada en detección ha transformado la forma en que se evalúan y diagnostican las anomalías mamarias. A continuación, se destacan las principales ventajas de la mamografía 3D:
1. Mayor precisión en la detección temprana
Una de las ventajas más importantes de la mamografía tridimensional es su capacidad para identificar tumores pequeños y otras anomalías en etapas iniciales. Al analizar cada capa del tejido mamario, esta tecnología reduce la superposición de estructuras, que es una de las principales limitaciones de las mamografías convencionales. Esto es especialmente útil en mujeres con tejido mamario denso, donde la superposición puede dificultar la visualización de lesiones.
2. Reducción de falsos positivos
La mamografía 3D disminuye significativamente la tasa de falsos positivos, es decir, resultados que indican la presencia de anomalías que en realidad no son cancerígenas. Esto se debe a que la tomosíntesis ofrece imágenes más detalladas, lo que facilita la diferenciación entre tejidos normales y posibles lesiones sospechosas. Como resultado, se reduce la necesidad de estudios adicionales y las molestias asociadas.
3. Evaluación más completa del tejido mamario
La capacidad de examinar el tejido mamario capa por capa permite a los radiólogos identificar anomalías que podrían pasar desapercibidas en una mamografía bidimensional. Esto mejora la sensibilidad del estudio, especialmente en casos de lesiones ocultas detrás de tejido denso o superpuesto.
4. Menor ansiedad para las pacientes
La precisión de la mamografía 3D y la reducción de falsos positivos contribuyen a disminuir la ansiedad en las pacientes. Las mujeres reciben resultados más confiables, lo que reduce el estrés asociado con la posibilidad de diagnósticos erróneos o la necesidad de procedimientos adicionales.
5. Indicada para diferentes tipos de pacientes
Si bien la mamografía tridimensional es especialmente beneficiosa para mujeres con tejido mamario denso, también es útil para pacientes en seguimiento de lesiones previamente identificadas o con antecedentes familiares de cáncer de mama. Su capacidad de proporcionar imágenes detalladas la convierte en una herramienta valiosa para casos complejos.
¿Cómo mejora la tecnología avanzada en detección la experiencia del paciente?
La mamografía 3D no solo aporta ventajas diagnósticas, sino que también mejora la experiencia general de las pacientes. La duración del procedimiento es similar a la de una mamografía convencional, y los equipos modernos están diseñados para ofrecer mayor comodidad durante la compresión del seno.
Adicionalmente, el procesamiento avanzado de las imágenes permite a los radiólogos proporcionar resultados más rápidos y precisos, agilizando el diagnóstico y reduciendo la incertidumbre. En casos en que se detecten anomalías, la información obtenida con esta tecnología facilita la planificación de estudios adicionales o tratamientos personalizados.
¿Existen desventajas o limitaciones?
A pesar de sus múltiples beneficios, la mamografía 3D presenta algunas consideraciones que deben tenerse en cuenta:
- Mayor exposición a radiación: Aunque la dosis de radiación utilizada es ligeramente superior a la de una mamografía convencional, sigue estando dentro de los límites seguros establecidos por las normativas internacionales. Los beneficios de la detección temprana superan ampliamente este riesgo potencial.
- Disponibilidad limitada: No todos los centros médicos cuentan con esta tecnología avanzada. Su costo más elevado y la necesidad de equipos especializados pueden limitar su acceso en ciertas regiones.
- Cobertura médica: En algunos casos, los seguros de salud no cubren completamente el costo de la mamografía tridimensional, lo que puede representar una barrera económica para algunas pacientes.
Aplicaciones clínicas de la mamografía 3D
La mamografía tridimensional es una herramienta versátil que ha demostrado ser eficaz en diversas aplicaciones clínicas. Entre sus usos principales se encuentran:
- Detección de cáncer de mama en mujeres con tejido denso: Estas pacientes suelen beneficiarse significativamente de esta tecnología debido a la dificultad de obtener imágenes claras con mamografías convencionales.
- Seguimiento de lesiones sospechosas: En pacientes con hallazgos previos, la tomosíntesis ofrece una evaluación más detallada y precisa.
- Evaluación de pacientes de alto riesgo: Mujeres con antecedentes familiares de cáncer de mama o portadoras de mutaciones genéticas pueden requerir monitoreo más exhaustivo con esta tecnología.
Reflexión final
La mamografía 3D representa un avance significativo en la detección temprana del cáncer de mama. Su capacidad para proporcionar imágenes detalladas y tridimensionales mejora la precisión diagnóstica, reduce los falsos positivos y permite una evaluación más completa del tejido mamario. Estas características hacen de la mastografía tridimensional una herramienta esencial, especialmente para mujeres con tejido mamario denso o factores de riesgo elevados.
Aunque su disponibilidad aún puede ser limitada en algunas regiones, los beneficios de esta tecnología son evidentes. Promover su implementación y garantizar el acceso equitativo contribuirá a mejorar los resultados en el diagnóstico y tratamiento del cáncer de mama, reforzando el compromiso con la salud de las mujeres en todo el mundo.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.

