-
El proceso detrás del tamiz neonatal: Desde la recolección de muestras hasta los resultados.
Importancia del tamiz neonatal: Detectando a tiempo condiciones médicas en recién nacidos
El tamiz neonatal es una prueba crucial que se realiza a los recién nacidos para detectar de manera temprana una amplia gama de enfermedades que pueden afectar su salud. A través de este proceso, se pueden identificar condiciones médicas que, de no ser tratadas a tiempo, podrían tener consecuencias graves e incluso poner en riesgo la vida del bebé. En este artículo, exploraremos la importancia del tamiz neonatal y cómo puede marcar la diferencia en la salud de los recién nacidos.
Tipos de pruebas en el tamiz neonatal y qué enfermedades pueden identificar
 El tamiz neonatal se compone de diferentes pruebas que se realizan a través de una muestra de sangre tomada del talón del bebé. Estas pruebas buscan detectar la presencia de enfermedades genéticas o metabólicas que pueden no ser evidentes al momento del nacimiento. Algunas de las enfermedades que se pueden identificar mediante el tamiz neonatal incluyen el hipotiroidismo congénito, la fenilcetonuria, enfermedades metabólicas y trastornos de la hemoglobina, entre otros. La detección temprana de estas condiciones permite comenzar el tratamiento adecuado de inmediato, mejorando así la calidad de vida del bebé.
El tamiz neonatal se compone de diferentes pruebas que se realizan a través de una muestra de sangre tomada del talón del bebé. Estas pruebas buscan detectar la presencia de enfermedades genéticas o metabólicas que pueden no ser evidentes al momento del nacimiento. Algunas de las enfermedades que se pueden identificar mediante el tamiz neonatal incluyen el hipotiroidismo congénito, la fenilcetonuria, enfermedades metabólicas y trastornos de la hemoglobina, entre otros. La detección temprana de estas condiciones permite comenzar el tratamiento adecuado de inmediato, mejorando así la calidad de vida del bebé.Preguntas frecuentes sobre el tamiz neonatal: ¿Qué debes saber como padre?
Como padre, es natural tener preguntas sobre el tamiz neonatal. Algunas de las preguntas más frecuentes incluyen: ¿Cuándo se realiza la prueba? ¿Es obligatorio? ¿Es doloroso para el bebé? ¿Qué se hace si se detecta una condición médica? Este artículo responderá estas y otras preguntas comunes, brindando información útil y práctica para los padres que deseen entender mejor esta prueba y su importancia en la salud de sus hijos.
Tamiz neonatal ampliado: Explorando su papel en la detección temprana de enfermedades hereditarias
El tamiz neonatal ampliado es una variante de la prueba estándar que se realiza a los recién nacidos. A diferencia del tamiz neonatal básico, el tamiz neonatal ampliado busca detectar un mayor número de enfermedades, incluyendo enfermedades hereditarias que pueden no ser detectadas mediante pruebas convencionales. Este artículo explicará en detalle en qué consiste el tamiz neonatal ampliado y cómo puede ayudar a identificar enfermedades que podrían pasar desapercibidas en una prueba tradicional.
El proceso detrás del tamiz neonatal: Desde la recolección de muestras hasta los resultados
El tamiz neonatal implica un proceso que va más allá de la simple recolección de una muestra de sangre. En este artículo, se revisará paso a paso el proceso completo, incluyendo la recolección de la muestra, los procedimientos de laboratorio y el análisis de los resultados. Comprender cómo se lleva a cabo el tamiz neonatal puede ser de gran ayuda para los padres, ya que les permitirá estar informados y sentirse más tranquilos durante todo el proceso.
Perspectiva médica: Cómo los resultados del tamiz neonatal guían la atención médica infantil
Los resultados del tamiz neonatal son una herramienta invaluable para los profesionales de la salud, ya que proporcionan información clave sobre la salud del bebé desde el principio. En este artículo, se explorará cómo los resultados del tamiz neonatal influyen en la atención médica infantil, desde el monitoreo y seguimiento de posibles condiciones médicas hasta el inicio del tratamiento necesario. Entender cómo los resultados del tamiz neonatal guían la atención médica puede ayudar a los padres a tomar decisiones informadas y colaborar activamente en el cuidado de sus hijos.
Tamiz neonatal en casa vs. en el hospital: Ventajas y consideraciones
Existen diferentes opciones para realizar el tamiz neonatal, incluyendo la posibilidad de realizarlo en el hogar o en un entorno hospitalario. En este artículo, se analizarán las ventajas y consideraciones de cada opción, ayudando a los padres a tomar una decisión informada sobre qué método es el más adecuado para ellos y su bebé.
Historias de éxito: Cómo el tamiz neonatal ha impactado vidas al detectar condiciones médicas
El tamiz neonatal ha tenido un impacto significativo en la salud de los recién nacidos. En este artículo, mastografía se compartirán historias de éxito reales de personas cuyas vidas se vieron afectadas positivamente gracias a la detección temprana de condiciones médicas a través del tamiz neonatal. Estas historias conmovedoras destacarán la importancia de esta prueba y cómo puede marcar la diferencia en la vida de los bebés y sus familias.
Actualizaciones recientes en el tamiz neonatal: Nuevas enfermedades añadidas y avances tecnológicos
El campo del tamiz neonatal está en constante evolución, con nuevas enfermedades y avances tecnológicos que amplían la capacidad de esta prueba para detectar condiciones médicas. En este artículo, se explorarán las actualizaciones recientes en el tamiz neonatal, incluyendo nuevas enfermedades añadidas a la lista de detección y los avances tecnológicos que están mejorando la precisión y eficiencia de esta prueba vital.
Comprendiendo los resultados del tamiz neonatal: ¿Qué hacer si se detecta una condición médica?
Recibir los resultados del tamiz neonatal puede ser una experiencia abrumadora para los padres, especialmente si se detecta una condición médica. En este artículo, se ofrecerán consejos prácticos sobre qué hacer y a quién recurrir en caso de recibir un resultado positivo en el tamiz neonatal. También se proporcionará información sobre los recursos disponibles para obtener apoyo y obtener el mejor tratamiento para el bebé.
En conclusión, el tamiz neonatal es una herramienta esencial en la detección temprana de condiciones médicas en los recién nacidos. A través de pruebas cuidadosamente seleccionadas, el tamiz neonatal puede marcar la diferencia en la vida de los bebés y sus familias, permitiendo un diagnóstico y tratamiento tempranos que mejoran la calidad de vida a largo plazo. Es fundamental que los padres estén informados sobre el proceso, la importancia y las opciones disponibles en relación con el tamiz neonatal, ya que esto les permitirá tomar decisiones informadas y colaborar activamente en la salud de sus hijos.
-
Mitos comunes sobre el procedimiento de la mastografía desmentidos.
 Introducción
IntroducciónLas mastografías son un estudio médico fundamental para la detección temprana del cáncer de mama. A través de imágenes de rayos X, este procedimiento permite a los profesionales de la salud examinar los senos en busca de posibles anomalías o indicios de cáncer. En este artículo, te presentaremos testimonios reales de mujeres que se han realizado mastografías. Conoce de primera mano las experiencias y la importancia que este estudio tiene en la vida de las mujeres.
Laura, 38 años
“Cuando me hablaron por primera vez sobre la importancia de hacerme una mastografía, confieso que me sentí un poco insegura. Afortunadamente, el equipo médico fue muy amable y me explicó detalladamente el procedimiento. La verdad es que la mastografía resultó ser una experiencia rápida y cómoda. Además, me dio la tranquilidad de saber que estaba tomando medidas de prevención para cuidar mi salud”.
Ana, 45 años
“Mi experiencia con la mastografía fue muy positiva. Si bien podría generar algo de ansiedad, es importante recordar que este estudio es fundamental para la detección temprana del cáncer de mama. Mi recomendación es que todas las mujeres se realicen una mastografía, sin importar su edad. El proceso es bastante rápido y seguro, y puede marcar una gran diferencia en nuestros resultados”.
Sara, 50 años
“Cada vez que me hago una mastografía, siento una mezcla de ansiedad y alivio. La ansiedad proviene del miedo a los resultados, ya que siempre existe la posibilidad de encontrar alguna anomalía. Sin embargo, el alivio viene de saber que estoy siendo proactiva en el cuidado de mi salud. La mastografía es una herramienta maravillosa y necesaria para todas las mujeres. No duden en realizarse este estudio”.
Conclusión
Los testimonios mencionados son solo algunos ejemplos de mujeres que han experimentado el proceso de una mastografía. Si bien es normal sentir ansiedad o nerviosismo ante la posibilidad de obtener resultados anormales, es importante recordar la relevancia de realizar este estudio como medida de prevención y detección temprana del cáncer de mama.
La mastografía es un procedimiento seguro y confiable que puede brindar tranquilidad y seguridad a las mujeres. Recuerda que es fundamental seguir las recomendaciones médicas y realizarse este estudio de manera regular a partir de cierta edad o si existen factores de riesgo. Tu salud es importante, no dejes de cuidarte.
-
Mitos comunes sobre el procedimiento de la mastografía desmentidos.
 Introducción
Introducción Las mastografías son un estudio médico fundamental para la detección temprana del cáncer de mama. A través de imágenes de rayos X, este procedimiento permite a los profesionales de la salud examinar los senos en busca de posibles anomalías o indicios de cáncer. En este artículo, te presentaremos testimonios reales de mujeres que se han realizado mastografías. Conoce de primera mano las experiencias y la importancia que este estudio tiene en la vida de las mujeres.
Las mastografías son un estudio médico fundamental para la detección temprana del cáncer de mama. A través de imágenes de rayos X, este procedimiento permite a los profesionales de la salud examinar los senos en busca de posibles anomalías o indicios de cáncer. En este artículo, te presentaremos testimonios reales de mujeres que se han realizado mastografías. Conoce de primera mano las experiencias y la importancia que este estudio tiene en la vida de las mujeres.Laura, 38 años
“Cuando me hablaron por primera vez sobre la importancia de hacerme una mastografía, confieso que me sentí un poco insegura. Afortunadamente, el equipo médico fue muy amable y me explicó detalladamente el procedimiento. La verdad es que la mastografía resultó ser una experiencia rápida y cómoda. Además, me dio la tranquilidad de saber que estaba tomando medidas de prevención para cuidar mi salud”.
Ana, 45 años
“Mi experiencia con la mastografía fue muy positiva. Si bien podría generar algo de ansiedad, es importante recordar que este estudio es fundamental para la detección temprana del cáncer de mama. Mi recomendación es que todas las mujeres se realicen una mastografía, sin importar su edad. El proceso es bastante rápido y seguro, y puede marcar una gran diferencia en nuestros resultados”.
Sara, 50 años
“Cada vez que me hago una mastografía, siento una mezcla de ansiedad y alivio. La ansiedad proviene del miedo a los resultados, ya que siempre existe la posibilidad de encontrar alguna anomalía. Sin embargo, el alivio viene de saber que estoy siendo proactiva en el cuidado de mi salud. La mastografía es una herramienta maravillosa y necesaria para todas las mujeres. No duden en realizarse este estudio”.
Conclusión
Los testimonios mencionados son solo algunos ejemplos de mujeres que han experimentado el proceso de una mastografía. Si bien es normal sentir ansiedad o nerviosismo ante la posibilidad de obtener resultados anormales, es importante recordar la relevancia de realizar este estudio como medida de prevención y detección temprana del cáncer de mama.
La mastografía es un procedimiento seguro y confiable que puede brindar tranquilidad y seguridad a las mujeres. Recuerda que es fundamental seguir las recomendaciones médicas y realizarse este estudio de manera regular a partir de cierta edad o si existen factores de riesgo. Tu salud es importante, no dejes de cuidarte.
-
Avances tecnológicos en resonancia magnetica costo: ¿Qué nos depara el futuro?
La imagen por resonancia magnetica costo (IRM) ha experimentado notables avances desde su creación, revolucionando el diagnóstico médico por imagen. A medida que la tecnología sigue evolucionando, también lo hace la IRM, allanando el camino para interesantes innovaciones y mejoras en el campo de la radiología. Este artículo explora los últimos avances tecnológicos en RM y ofrece una visión del prometedor futuro de esta potente modalidad de imagen.
 1. resonancia magnetica costo de campo ultraalto
1. resonancia magnetica costo de campo ultraaltoUno de los avances tecnológicos más significativos en RM es el desarrollo de sistemas de RM de campo ultraalto (UHF). Las máquinas de RM tradicionales funcionan con intensidades de campo de 1,5 Tesla (T) o 3T. Sin embargo, la IRM UHF funciona con intensidades de campo de 7 T y superiores. La IRM UHF ofrece una mayor resolución espacial y una mejor relación señal/ruido, lo que permite obtener imágenes más detalladas y claras de la anatomía humana.
La mayor sensibilidad de la RM UHF permite visualizar estructuras más pequeñas y cambios sutiles en los tejidos. Esta tecnología es muy prometedora en la investigación neurológica, ya que puede proporcionar una visión sin precedentes de la estructura y la función del cerebro, ayudando en el estudio de los trastornos neurológicos y la conectividad cerebral.
2. Avances de la IRM funcional (IRMf)
La resonancia magnetica costo funcional (RMf) es una técnica de RM especializada que se utiliza para medir la actividad cerebral mediante la detección de cambios en el flujo sanguíneo. Se utiliza ampliamente en la investigación neurocientífica y la práctica clínica para estudiar las funciones cerebrales relacionadas con los procesos sensoriales, motores y cognitivos.
Los recientes avances tecnológicos en fMRI se han centrado en mejorar la resolución temporal y espacial, aumentando la precisión del mapeo cerebral. Estas mejoras permiten una localización más precisa de las activaciones cerebrales y los patrones de conectividad, lo que conduce a una comprensión más profunda de las funciones cerebrales y los trastornos neurológicos.
3. Integración de la Inteligencia Artificial (IA)
La integración de la inteligencia artificial (IA) en la resonancia magnetica costo puede revolucionar la adquisición, el análisis y la interpretación de imágenes. Los algoritmos de IA pueden optimizar los parámetros de obtención de imágenes, reducir los tiempos de exploración y mejorar la calidad de las imágenes, haciendo que la RM sea más eficiente y más fácil de usar para el paciente.
Los algoritmos de procesamiento de imágenes y reconocimiento de patrones basados en IA pueden ayudar a los radiólogos a realizar diagnósticos precisos y rápidos, lo que se traduce en mejores resultados para los pacientes. Estas innovaciones impulsadas por la IA tienen el potencial de transformar la forma en que se utiliza la IRM en diversos campos de la medicina, como la oncología, la neurología y la imagen musculoesquelética.
4. resonancia magnetica costo en tiempo real
La resonancia magnetica costo en tiempo real es una tecnología emergente que permite visualizar procesos dinámicos dentro del cuerpo en tiempo real. Este avance es especialmente valioso para los procedimientos intervencionistas, como la colocación de agujas guía y las intervenciones quirúrgicas.
La IRM en tiempo real puede proporcionar imágenes continuas durante las intervenciones, lo que permite a los médicos supervisar el progreso de los procedimientos y realizar ajustes inmediatos si es necesario. Esta tecnología tiene el potencial de mejorar la seguridad y precisión de las terapias intervencionistas, reduciendo la necesidad de otras modalidades de obtención de imágenes durante los procedimientos.
5. resonancia magnetica costo cuantitativa
La IRM cuantitativa es un campo en evolución cuyo objetivo es proporcionar mediciones objetivas y cuantitativas de las propiedades de los tejidos, como los tiempos de relajación y los coeficientes de difusión. Este enfoque va más allá de la interpretación cualitativa convencional de las imágenes, permitiendo evaluaciones más precisas y reproducibles de las características de los tejidos.
La RM cuantitativa tiene aplicaciones prometedoras en oncología, neurología e imagen musculoesquelética, donde puede ayudar en la caracterización tisular, la evaluación de la respuesta al tratamiento y el seguimiento de la enfermedad.
6. resonancia magnetica costo portátil
Las máquinas de IRM tradicionales son grandes e inmóviles, lo que limita su accesibilidad en determinados entornos, como las zonas rurales o durante emergencias. Se están desarrollando sistemas de IRM portátiles para hacer frente a estos retos.
Los dispositivos de IRM portátiles son más pequeños, ligeros y fáciles de transportar a distintos lugares. Tienen el potencial de llevar capacidades avanzadas de diagnóstico por imagen a regiones desatendidas, mejorando el acceso al diagnóstico por imagen y la atención al paciente.
7. resonancia magnetica costo multinuclear
La IRM convencional utiliza principalmente el núcleo de hidrógeno (protón) para la obtención de imágenes. Sin embargo, la resonancia magnetica costo multinuclear utiliza otros núcleos, como el carbono-13, el sodio-23 y el flúor-19, para proporcionar una visión única de tejidos y procesos metabólicos específicos.
La RM multinuclear puede ofrecer información valiosa sobre el metabolismo celular y la composición de los tejidos, lo que la convierte en una herramienta valiosa en la investigación y las aplicaciones clínicas, como los estudios del metabolismo del cáncer y las imágenes musculoesqueléticas.
8. Terapias guiadas por RM
La integración de la IRM con intervenciones terapéuticas es un área de desarrollo apasionante. Las terapias guiadas por RM combinan la obtención de imágenes y la administración de tratamientos en tiempo real, lo que permite la localización precisa de tumores y anomalías.
Las terapias guiadas por RM tienen el potencial de revolucionar los tratamientos contra el cáncer, las cirugías mínimamente invasivas y la administración selectiva de fármacos, aumentando la eficacia de los tratamientos y reduciendo los efectos secundarios.
Los avances tecnológicos en resonancia magnetica costo (RM) están configurando continuamente el futuro de la imagen y el diagnóstico médicos. Innovaciones como la resonancia magnetica costo de campo ultraalto, las mejoras de la resonancia magnetica costo funcional, la integración de la inteligencia artificial y la obtención de imágenes en tiempo real están transformando las capacidades y aplicaciones de la resonancia magnetica costo.
Estos avances prometen proporcionar a los profesionales sanitarios información más precisa y detallada para mejorar la atención al paciente. Desde la detección precoz del cáncer hasta la mejora de la neuroimagen y las terapias guiadas por imagen, el futuro de la IRM encierra un inmenso potencial para avanzar en el conocimiento médico y mejorar los resultados de los pacientes. A medida que la tecnología siga avanzando, el papel de la RM en medicina no hará sino crecer, consolidando su posición como modalidad de imagen potente e indispensable.
-
La función de los rayos X y el diagnóstico de lesiones óseas
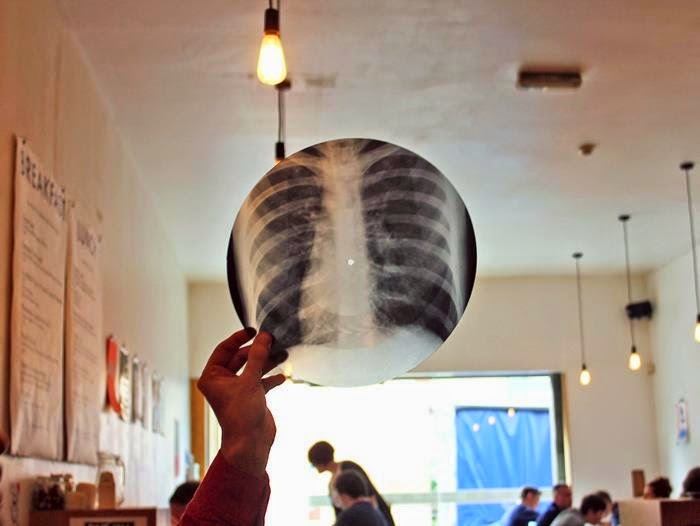
Cuando se trata de diagnosticar fracturas y lesiones óseas, los rayos X desempeñan un papel fundamental en el campo de la medicina. Los beneficios del diagnóstico por rayos X superan con creces los riesgos cuando se utilizan adecuadamente. Los rayos X permiten diagnosticar enfermedades potencialmente mortales, como la obstrucción de vasos sanguíneos, el cáncer de huesos y las infecciones.
Sin embargo, es esencial ser consciente de que los rayos X emiten radiaciones ionizantes, una forma de radiación que puede dañar los tejidos vivos. Aunque este riesgo aumenta con el número de exposiciones acumuladas a lo largo de la vida de una persona, la probabilidad de desarrollar cáncer debido a la exposición a la radiación es generalmente baja.
Comprender el poder diagnóstico de los rayos X
Los rayos X son un tipo de radiación electromagnética que puede atravesar el cuerpo y crear imágenes de estructuras internas como huesos, órganos y tejidos. Esta capacidad de obtención de imágenes hace que los rayos X sean indispensables para diagnosticar fracturas óseas y diversas lesiones musculoesqueléticas. Cuando un paciente sufre una lesión, las radiografías pueden proporcionar a los profesionales sanitarios información crucial sobre el alcance y la localización del daño.
En el caso de las fracturas óseas, las radiografías ofrecen varias ventajas diagnósticas:
1. Precisión: Las radiografías permiten a los profesionales médicos visualizar la localización exacta y el tipo de fractura, lo que les ayuda a formular planes de tratamiento adecuados.
2. 2. Diagnóstico rápido: Los rayos X producen imágenes en tiempo real, proporcionando resultados rápidos y permitiendo intervenciones oportunas.
3. 3. No invasivos: Los procedimientos radiográficos no son invasivos, lo que significa que no requieren incisiones quirúrgicas. Por tanto, las molestias para los pacientes son mínimas.
Equilibrio entre ventajas y riesgos
Aunque las ventajas diagnósticas de los rayos X son significativas, es fundamental reconocer los riesgos potenciales asociados a la radiación ionizante.
La radiación ionizante tiene energía suficiente para eliminar los electrones fuertemente ligados de los átomos, lo que puede causar daños en el ADN y otras estructuras celulares. La sobreexposición a la radiación ionizante puede aumentar el riesgo de cáncer y otros problemas de salud.
Sin embargo, es esencial destacar que el riesgo de desarrollar cáncer por la exposición a los rayos X es generalmente bajo. Los profesionales médicos siguen estrictas directrices y protocolos de seguridad para minimizar la exposición a la radiación durante los procedimientos radiográficos.
Además, los beneficios de un diagnóstico preciso y un tratamiento rápido superan con creces los riesgos potenciales.
Minimización de la exposición a la radiación
Para reducir aún más la exposición a la radiación, los médicos tienen en cuenta factores como la edad, el sexo y el estado general de salud a la hora de prescribir radiografías. Las mujeres embarazadas y los niños pequeños son especialmente sensibles a la radiación y normalmente sólo se exponen a los rayos X cuando es médicamente necesario.
Avances en la tecnología de rayos X
Los continuos avances en la tecnología de rayos X han permitido reducir las dosis de radiación y mejorar la calidad de las imágenes. La radiografía digital y los sistemas de radiografía computarizada han sustituido a las radiografías tradicionales con película, minimizando la exposición a la radiación y produciendo imágenes de alta resolución.
Los rayos X son una herramienta vital para el diagnóstico de fracturas y lesiones óseas, ya que proporcionan a los profesionales médicos información valiosa sobre el cuerpo humano. Cuando se utilizan adecuadamente, las ventajas diagnósticas de los rayos X superan con creces los riesgos potenciales de la exposición a la radiación.
La posibilidad de diagnosticar rápidamente enfermedades como fracturas, vasos sanguíneos obstruidos, cáncer de huesos e infecciones ha revolucionado la asistencia sanitaria moderna.
Si sufre una lesión o sospecha que tiene una fractura ósea, no dude en solicitar atención médica. Confíe en la experiencia de los profesionales que utilizan la tecnología de rayos X con criterio para proporcionar diagnósticos precisos y planes de tratamiento eficaces.
Tomar medidas proactivas para tratar las fracturas óseas y las lesiones puede conducir a una recuperación más rápida y, en última instancia, contribuir a una vida más sana y feliz.
Cuando le gustó este artículo informativo y le gustaría recibir detalles sobre rayos x por favor visite nuestro sitio web.
-
Prueba de VPH y la detección del virus del papiloma humano
El virus del papiloma humano (VPH) es una enfermedad de transmisión sexual prueba VPH común. La mayoría de las personas con VPH no saben que lo tienen y nunca experimentan síntomas ni problemas de salud. Sin embargo, ciertos tipos de VPH pueden causar problemas de salud y, por lo tanto, es importante realizar una prueba de VPH. En este artículo, conoceremos en qué consiste la prueba de VPH, su utilidad y por qué puede ser necesaria.
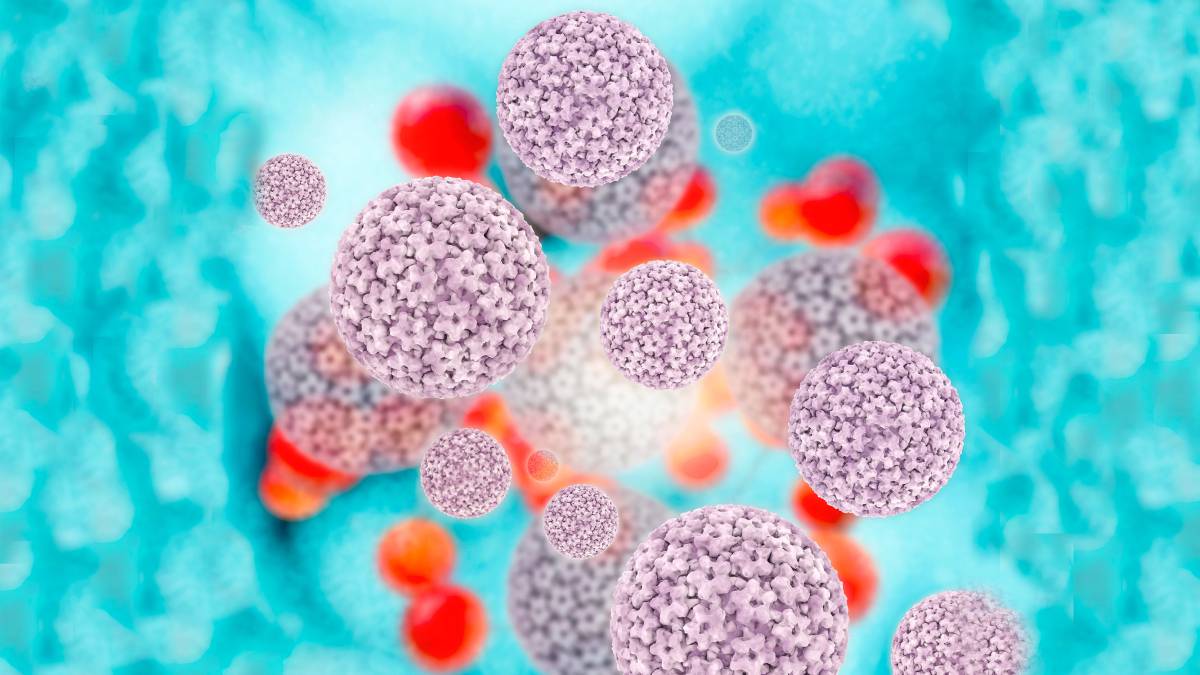 La prueba de VPH se utiliza para detectar la presencia del virus del papiloma humano. Existen muchos tipos diferentes de VPH, algunos de los cuales pueden causar problemas de salud. Los tipos de VPH se clasifican generalmente como de bajo riesgo o de alto riesgo. El VPH de bajo riesgo puede causar verrugas en el área genital, anal y en la boca. Por otro lado, el VPH de alto riesgo puede provocar infecciones persistentes que pueden conducir al desarrollo de cáncer, como el cáncer cervical, anal, vaginal, de pene, de boca y de garganta.
La prueba de VPH se utiliza para detectar la presencia del virus del papiloma humano. Existen muchos tipos diferentes de VPH, algunos de los cuales pueden causar problemas de salud. Los tipos de VPH se clasifican generalmente como de bajo riesgo o de alto riesgo. El VPH de bajo riesgo puede causar verrugas en el área genital, anal y en la boca. Por otro lado, el VPH de alto riesgo puede provocar infecciones persistentes que pueden conducir al desarrollo de cáncer, como el cáncer cervical, anal, vaginal, de pene, de boca y de garganta.Realizarse la prueba de VPH ayuda principalmente para detectar el tipo de VPH que puede causar cáncer cervical. A menudo, se realiza junto con una prueba de Papanicolaou, que busca células anormales que también pueden llevar al desarrollo de cáncer cervical. Cuando se realiza una prueba de VPH y un papanicolau al mismo tiempo, se denomina “co-test”.
Es posible que necesites una prueba de VPH si:
Eres una mujer de entre 30 y 65 años. La Sociedad Americana del Cáncer recomienda que las mujeres en este grupo de edad se realicen una prueba de VPH junto con un Pap (co-test) cada cinco años.
Eres una mujer de cualquier edad y has obtenido un resultado anormal en un papanicolau. No se recomienda la prueba de VPH para mujeres menores de 30 años que hayan tenido resultados normales en un papanicolau, ya que el cáncer cervical es poco común en este grupo de edad y la mayoría de las infecciones por VPH en mujeres jóvenes desaparecen sin tratamiento.
¿Qué sucede durante una prueba de VPH?
Durante una prueba de VPH, te recostarás boca arriba en una mesa de examen, con las rodillas flexionadas y los pies apoyados en soportes llamados estribos. Tu proveedor de atención médica utilizará un instrumento de plástico o metal llamado espéculo para abrir la vagina y poder ver el cuello uterino. Luego, utilizará un cepillo suave o una espátula de plástico para recolectar células del cuello uterino. Si también te están realizando un papanicolau, es posible que utilicen la misma muestra para ambos exámenes o que tomen una segunda muestra de células.
La prueba de VPH es una herramienta importante para la detección temprana del virus del papiloma humano, especialmente en mujeres de 30 a 65 años. Esta prueba, que generalmente se realiza junto con un papanicolau, permite detectar la presencia de tipos de VPH de alto riesgo que pueden llevar al desarrollo de cáncer cervical u otros tipos de cáncer. Si has recibido un resultado anormal en un papanocolau o si perteneces al grupo de edad recomendado, es importante hablar con tu médico sobre la posibilidad de realizar una prueba de VPH. Recuerda que la prevención y la detección temprana son clave para mantener tu salud sexual y general.
-
Prueba de VPH y la detección del virus del papiloma humano
El virus del papiloma humano (VPH) es una enfermedad de transmisión sexual prueba VPH común. La mayoría de las personas con VPH no saben que lo tienen y nunca experimentan síntomas ni problemas de salud. Sin embargo, ciertos tipos de VPH pueden causar problemas de salud y, por lo tanto, es importante realizar una prueba de VPH. En este artículo, conoceremos en qué consiste la prueba de VPH, su utilidad y por qué puede ser necesaria.
 La prueba de VPH se utiliza para detectar la presencia del virus del papiloma humano. Existen muchos tipos diferentes de VPH, algunos de los cuales pueden causar problemas de salud. Los tipos de VPH se clasifican generalmente como de bajo riesgo o de alto riesgo. El VPH de bajo riesgo puede causar verrugas en el área genital, anal y en la boca. Por otro lado, el VPH de alto riesgo puede provocar infecciones persistentes que pueden conducir al desarrollo de cáncer, como el cáncer cervical, anal, vaginal, de pene, de boca y de garganta.
La prueba de VPH se utiliza para detectar la presencia del virus del papiloma humano. Existen muchos tipos diferentes de VPH, algunos de los cuales pueden causar problemas de salud. Los tipos de VPH se clasifican generalmente como de bajo riesgo o de alto riesgo. El VPH de bajo riesgo puede causar verrugas en el área genital, anal y en la boca. Por otro lado, el VPH de alto riesgo puede provocar infecciones persistentes que pueden conducir al desarrollo de cáncer, como el cáncer cervical, anal, vaginal, de pene, de boca y de garganta.Realizarse la prueba de VPH ayuda principalmente para detectar el tipo de VPH que puede causar cáncer cervical. A menudo, se realiza junto con una prueba de Papanicolaou, que busca células anormales que también pueden llevar al desarrollo de cáncer cervical. Cuando se realiza una prueba de VPH y un papanicolau al mismo tiempo, se denomina “co-test”.
Es posible que necesites una prueba de VPH si:
Eres una mujer de entre 30 y 65 años. La Sociedad Americana del Cáncer recomienda que las mujeres en este grupo de edad se realicen una prueba de VPH junto con un Pap (co-test) cada cinco años.
Eres una mujer de cualquier edad y has obtenido un resultado anormal en un papanicolau. No se recomienda la prueba de VPH para mujeres menores de 30 años que hayan tenido resultados normales en un papanicolau, ya que el cáncer cervical es poco común en este grupo de edad y la mayoría de las infecciones por VPH en mujeres jóvenes desaparecen sin tratamiento.
¿Qué sucede durante una prueba de VPH?
Durante una prueba de VPH, te recostarás boca arriba en una mesa de examen, con las rodillas flexionadas y los pies apoyados en soportes llamados estribos. Tu proveedor de atención médica utilizará un instrumento de plástico o metal llamado espéculo para abrir la vagina y poder ver el cuello uterino. Luego, utilizará un cepillo suave o una espátula de plástico para recolectar células del cuello uterino. Si también te están realizando un papanicolau, es posible que utilicen la misma muestra para ambos exámenes o que tomen una segunda muestra de células.
La prueba de VPH es una herramienta importante para la detección temprana del virus del papiloma humano, especialmente en mujeres de 30 a 65 años. Esta prueba, que generalmente se realiza junto con un papanicolau, permite detectar la presencia de tipos de VPH de alto riesgo que pueden llevar al desarrollo de cáncer cervical u otros tipos de cáncer. Si has recibido un resultado anormal en un papanocolau o si perteneces al grupo de edad recomendado, es importante hablar con tu médico sobre la posibilidad de realizar una prueba de VPH. Recuerda que la prevención y la detección temprana son clave para mantener tu salud sexual y general.
-
Prueba del VIH en laboratorio vs la prueba casera
Hacerse la prueba del VIH con regularidad es un aspecto crucial para hacerse cargo de la salud sexual y prueba de VIH el bienestar general. Gracias a los avances de la tecnología médica, en la actualidad existen dos opciones principales para someterse a la prueba del VIH: la prueba de laboratorio tradicional que se realiza en centros sanitarios y la comodidad de la prueba casera.
En este artículo, exploraremos las diferencias entre la “prueba del VIH en laboratorio” y la “prueba casera”, permitiéndote tomar una decisión informada sobre qué opción se adapta mejor a tus necesidades y te anima a priorizar tu salud.
Prueba de laboratorio del VIH: El patrón oro
La prueba de laboratorio del VIH, realizada en un centro sanitario, se considera la prueba de referencia del VIH por su alto nivel de precisión. Esta prueba suele realizarse con una muestra de sangre extraída de una vena, lo que permite a los profesionales sanitarios detectar la presencia de anticuerpos del VIH o del propio virus.
Ventajas de la prueba de laboratorio del VIH
Precisión: La prueba de laboratorio ofrece el mayor nivel de precisión en la detección del VIH. Los profesionales sanitarios realizan la prueba en un entorno controlado, lo que garantiza unos resultados fiables.
Detección precoz: La prueba de laboratorio puede detectar infecciones por VIH de forma precoz, lo que permite una intervención médica oportuna y mejores resultados de salud.
 Servicios adicionales: Hacerse la prueba en un centro sanitario ofrece la ventaja de acceder a servicios de asesoramiento y apoyo, en caso de recibir un resultado positivo.
Servicios adicionales: Hacerse la prueba en un centro sanitario ofrece la ventaja de acceder a servicios de asesoramiento y apoyo, en caso de recibir un resultado positivo.Atención de seguimiento: Si los resultados indican que está infectado por el VIH, los profesionales sanitarios pueden orientarle sobre los pasos siguientes, incluidas las opciones de tratamiento y el seguimiento de su salud.
Prueba casera del VIH: Comodidad y privacidad
La prueba casera del VIH es una opción cómoda y privada para las personas que prefieren realizarse la prueba en la comodidad de su propio espacio. Estas pruebas suelen utilizar una muestra de fluido oral o una gota de sangre de un dedo para la detección del VIH.
Ventajas de la prueba casera del VIH:
Comodidad: La prueba casera ofrece privacidad y comodidad, permitiéndole realizar la prueba a su conveniencia y en un entorno familiar.
Resultados rápidos: Las pruebas caseras pueden proporcionar resultados en tan solo 20 o 30 minutos, reduciendo el tiempo de espera para conocer su estado serológico.
Discreta y confidencial: Con una prueba casera, usted tiene la opción de mantener su prueba del VIH completamente confidencial.
Accesibilidad: Las pruebas caseras del VIH están fácilmente disponibles en farmacias y en Internet, lo que las hace accesibles a un amplio abanico de personas.
Pero recuerda que para tener resultados más precisos, te recomendamos que consultes a tu médico para confirmar o descartar la prueba.
Consideraciones para elegir la prueba adecuada
A la hora de decidir entre la prueba del VIH en laboratorio y la prueba casera, tenga en cuenta los siguientes factores:
Precisión: Si la detección precoz y la alta precisión son esenciales para usted, la prueba de laboratorio del VIH puede ser la mejor opción.
Comodidad y privacidad: Si valora la comodidad y la privacidad, la prueba casera del VIH puede ajustarse mejor a sus preferencias.
Atención de seguimiento: Si el resultado de la prueba es positivo, el acceso a la atención de seguimiento y a los servicios de apoyo puede ser más accesible a través de un centro sanitario.
Potenciar la salud mediante la prueba del VIH
Tanto si elige la prueba del VIH en el laboratorio como la prueba casera, el aspecto más importante es hacerse la prueba con regularidad. Hacerse la prueba del VIH con regularidad es un paso proactivo para tomar el control de su salud, protegerse a sí mismo y a sus parejas, y buscar atención médica oportuna en caso necesario.
Recuerda que conocer tu estado serológico es una poderosa herramienta para prevenir la transmisión y acceder al tratamiento adecuado. Dé prioridad a su salud y bienestar eligiendo la opción de prueba del VIH que se ajuste a sus preferencias y le anime a someterse a las pruebas con regularidad. Toma las riendas de tu salud y haz de la prueba del VIH una prioridad: Tu bienestar lo merece. Consulta a tu médico
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 Sin embargo, es igualmente esencial que las madres lactantes den prioridad a su propia salud. Las revisiones periódicas de la salud de los senos, incluido el ultrasonido mamario, son cruciales para la detección de cualquier anomalía.
Sin embargo, es igualmente esencial que las madres lactantes den prioridad a su propia salud. Las revisiones periódicas de la salud de los senos, incluido el ultrasonido mamario, son cruciales para la detección de cualquier anomalía. ¿Qué son los trastornos metabólicos hereditarios?
¿Qué son los trastornos metabólicos hereditarios?