-
¿Qué indica una biometría hemática con plaquetas bajas?
-
¿Qué es una mastografía de control?
 Una mastografía de control es un examen que se realiza con el objetivo de monitorear la salud mamaria de una persona, especialmente en aquellas mujeres que han tenido mastografías previas y no presentan síntomas de cáncer de mama. Este tipo de mastografía se utiliza para seguir de cerca posibles cambios en los tejidos mamarios, permitiendo la detección temprana de cualquier anomalía o tumor que pueda haber surgido desde el último examen. En términos generales, las mastografías de control son parte del seguimiento a largo plazo para detectar signos de cáncer de mama en mujeres que no presentan síntomas, pero que tienen antecedentes personales o familiares de la enfermedad.
Una mastografía de control es un examen que se realiza con el objetivo de monitorear la salud mamaria de una persona, especialmente en aquellas mujeres que han tenido mastografías previas y no presentan síntomas de cáncer de mama. Este tipo de mastografía se utiliza para seguir de cerca posibles cambios en los tejidos mamarios, permitiendo la detección temprana de cualquier anomalía o tumor que pueda haber surgido desde el último examen. En términos generales, las mastografías de control son parte del seguimiento a largo plazo para detectar signos de cáncer de mama en mujeres que no presentan síntomas, pero que tienen antecedentes personales o familiares de la enfermedad.¿Qué implica una mastografía de tamizaje?
La mastografía de tamizaje, también conocida como mastografía de detección, es una prueba radiológica que se realiza a mujeres que no tienen síntomas evidentes de cáncer de mama. Su principal objetivo es detectar la enfermedad en etapas tempranas, incluso antes de que se presenten bultos o molestias. Este tipo de mastografía está dirigido a mujeres asintomáticas y generalmente se recomienda como una medida preventiva, especialmente en aquellas mayores de 40 años o en aquellas con un mayor riesgo de desarrollar cáncer de mama debido a antecedentes familiares o factores genéticos.
Diferencias entre mastografía de control y mastografía de tamizaje
Si bien ambas son pruebas importantes para la detección de cáncer de mama, existen diferencias clave entre la mastografía de control y la de tamizaje. La mastografía de control se realiza a mujeres que ya han tenido mastografías previas, con el fin de vigilar cualquier cambio que pudiera haberse producido en los tejidos mamarios. En cambio, la mastografía de tamizaje se lleva a cabo de manera preventiva, sin que la mujer haya presentado previamente síntomas de la enfermedad.
El objetivo principal de la mastografía de tamizaje es encontrar signos de cáncer de mama en sus primeras etapas, cuando el tratamiento es más efectivo. En la mastografía de control, el enfoque está en comparar los resultados actuales con los anteriores para detectar posibles alteraciones en la salud mamaria a lo largo del tiempo.
¿Cuándo se recomienda una mastografía de tamizaje?
La recomendación de realizarse una mastografía de tamizaje varía según la edad, los antecedentes familiares y los factores de riesgo de cada mujer. En general, se aconseja que las mujeres mayores de 40 años se sometan a una mastografía de tamizaje cada 1 o 2 años. Para aquellas que tienen antecedentes familiares de cáncer de mama o factores genéticos que aumentan su riesgo, se puede recomendar realizar el examen a una edad más temprana y con mayor frecuencia. Además, las mujeres que noten cambios en sus mamas, como bultos, dolor o secreción, deben buscar atención médica sin esperar al siguiente tamizaje programado.
Importancia de las mastografías en la prevención
Las mastografías, tanto de control como de tamizaje, juegan un papel fundamental en la detección temprana del cáncer de mama, lo que aumenta las posibilidades de un tratamiento exitoso. Estos exámenes permiten identificar tumores en fases iniciales, cuando son más pequeños y más fáciles de tratar. Detectar el cáncer de mama en sus primeras etapas puede salvar vidas, por lo que es esencial que las mujeres se sometan a estas pruebas de manera regular, siguiendo las recomendaciones de su médico.
Mantenerse al tanto de su salud mamaria es crucial para prevenir el cáncer de mama. Si no ha realizado recientemente una mastografía, consulte con su médico para programar la prueba que más le convenga según su perfil de riesgo.
-
¿Qué significa cuando el ultrasonido obstétrico indica placenta previa?
SRC:SelfWritten
La placenta es un órgano vital durante el embarazo, responsable de suministrar oxígeno y nutrientes al bebé, además de eliminar los desechos metabólicos. En algunos casos, un ultrasonido obstétrico puede revelar una condición conocida como placenta previa, un trastorno en el que la placenta se encuentra situada en una posición anómala en el útero, cubriendo parcial o completamente el cuello uterino. Esta condición puede tener implicaciones importantes para la salud de la madre y el bebé, y su detección temprana es crucial para planificar el manejo adecuado del embarazo.¿Qué es la placenta previa?
La placenta previa es una condición en la que la placenta se implanta en la parte baja del útero, cubriendo parcial o completamente el cuello uterino. En un embarazo saludable, la placenta se adhiere a la parte superior del útero, lejos del cuello uterino. Sin embargo, en casos de placenta previa, la placenta está ubicada en una posición que podría bloquear el canal de parto, lo que puede ocasionar complicaciones durante el parto, como hemorragias significativas. Esta afección puede variar en severidad, y en función de la ubicación exacta de la placenta, se clasifica en tres tipos principales:
- Placenta previa completa: En este caso, la placenta cubre completamente el cuello uterino, lo que impide el paso del bebé durante el parto vaginal.
- Placenta previa parcial: La placenta cubre parcialmente el cuello uterino, lo que puede dificultar un parto vaginal, pero no lo impide completamente.
- Placenta previa marginal: La placenta se encuentra en el borde del cuello uterino, sin cubrirlo por completo.
¿Cómo se detecta la placenta previa?
La placenta previa generalmente se detecta a través de un ultrasonido obstétrico, que permite visualizar la ubicación de la placenta en el útero. Durante el ultrasonido, el médico observa las imágenes del útero y el cuello uterino para determinar si la placenta se encuentra en una posición anómala. Esta condición es más comúnmente identificada en el segundo trimestre del embarazo, generalmente entre las semanas 20 y 24, aunque puede no ser evidente hasta etapas más avanzadas.
En algunos casos, un ultrasonido transvaginal puede ser necesario para obtener una visión más clara de la placenta y su relación con el cuello uterino. A pesar de que la placenta previa puede ser diagnosticada tempranamente, es posible que la placenta se mueva a medida que el embarazo avanza, lo que podría mejorar la situación y permitir un parto vaginal.
Riesgos asociados con la placenta previa
La placenta previa presenta varios riesgos tanto para la madre como para el bebé. Uno de los principales riesgos es el sangrado excesivo durante el embarazo, especialmente en el tercer trimestre. La placenta, al estar ubicada cerca del cuello uterino, puede desprenderse parcialmente a medida que el útero se dilata durante el trabajo de parto, lo que provoca hemorragias graves que pueden comprometer la salud materna y fetal. En casos graves, la placenta previa puede requerir una cesárea para evitar riesgos durante el parto vaginal.
Otros riesgos asociados con la placenta previa incluyen el bajo peso del bebé al nacer, parto prematuro y la posibilidad de que el bebé esté en una posición anómala, lo que podría complicar el parto.
Tratamiento y manejo de la placenta previa
El tratamiento y manejo de la placenta previa dependen de la gravedad de la condición y del momento del embarazo. Si se diagnostica una placenta previa, los médicos monitorean cuidadosamente a la madre y al bebé a lo largo del embarazo, controlando el sangrado y evaluando el bienestar fetal. En muchos casos, el descanso y la evitación de actividades físicas intensas pueden ser recomendados para reducir el riesgo de hemorragias.
Si la placenta previa persiste en el tercer trimestre y se produce sangrado, generalmente se opta por una cesárea para evitar complicaciones durante el parto vaginal. En algunos casos, si la placenta se mueve hacia la parte superior del útero a medida que el embarazo avanza, es posible que el parto vaginal sea una opción.
Importancia de la detección temprana
La detección temprana de la placenta previa mediante ultrasonido obstétrico es crucial para planificar el manejo adecuado del embarazo. Si se detecta a tiempo, el médico puede monitorear la salud materna y fetal, y tomar las decisiones necesarias para garantizar un parto seguro. Es fundamental seguir las indicaciones médicas y realizar los ultrasonidos programados para detectar cualquier anomalía y asegurar que tanto la madre como el bebé se mantengan en óptimas condiciones de salud.
Realizarse los ultrasonidos y las pruebas recomendadas durante el embarazo es esencial para la salud de la madre y el bebé. No dudes en realizarte las pruebas necesarias y seguir las recomendaciones de tu médico para mantener un embarazo saludable y seguro.
-
¿El ultrasonido mamario es seguro? Desmitificando los riesgos
SRC:SelfWritten
El ultrasonido mamario es una técnica de imagen utilizada ampliamente para evaluar las mamas. Su seguridad y eficacia lo convierten en una herramienta indispensable en el diagnóstico y seguimiento de diversas condiciones médicas mamarias. A pesar de su uso frecuente, persisten dudas sobre los riesgos asociados con esta práctica. Este artículo aborda estas preocupaciones y explica por qué el ultrasonido mamario es considerado un procedimiento seguro.Principios básicos del ultrasonido mamario
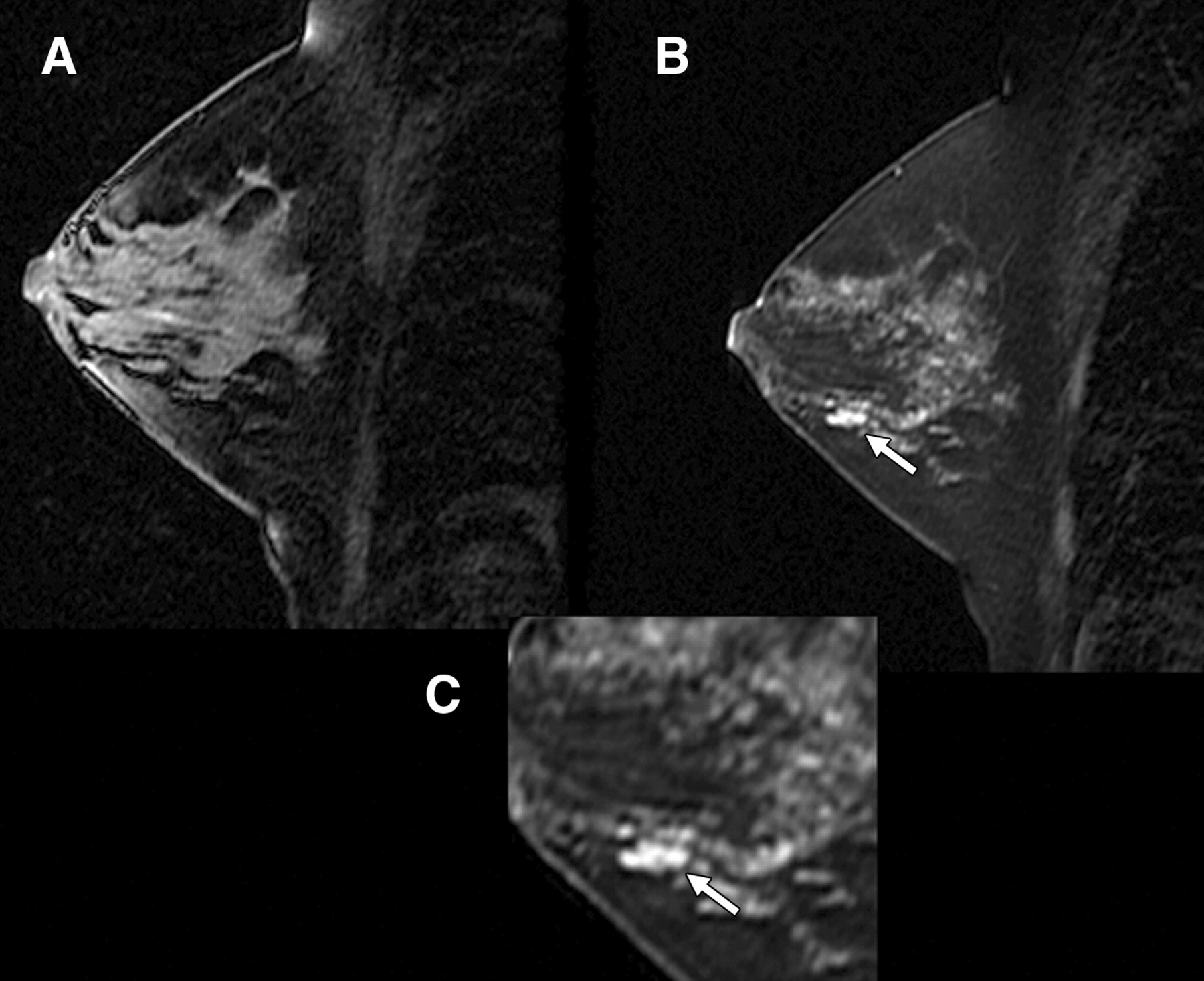 El ultrasonido mamario funciona mediante el uso de ondas sonoras de alta frecuencia que se emiten hacia el tejido mamario. Un transductor, que es el dispositivo utilizado durante el examen, envía estas ondas sonoras, que rebotan en los tejidos y crean ecos. Estos ecos son captados por el transductor y transformados en imágenes digitales. Este proceso no involucra radiación ionizante, a diferencia de otras formas de diagnóstico por imagen como las radiografías y las tomografías computarizadas.
El ultrasonido mamario funciona mediante el uso de ondas sonoras de alta frecuencia que se emiten hacia el tejido mamario. Un transductor, que es el dispositivo utilizado durante el examen, envía estas ondas sonoras, que rebotan en los tejidos y crean ecos. Estos ecos son captados por el transductor y transformados en imágenes digitales. Este proceso no involucra radiación ionizante, a diferencia de otras formas de diagnóstico por imagen como las radiografías y las tomografías computarizadas.Ausencia de radiación en el ultrasonido mamario
Una de las mayores ventajas del ultrasonido mamario es que no utiliza radiación. Esto elimina cualquier preocupación sobre la exposición a radiación ionizante, que puede ser un factor de riesgo para el desarrollo de cáncer si se acumula a lo largo del tiempo. La ausencia de radiación hace que el ultrasonido sea una opción segura para todas las pacientes, incluidas aquellas que están embarazadas o en periodo de lactancia, para quienes la exposición a la radiación puede ser una preocupación significativa.
Seguridad del ultrasonido mamario en aplicaciones repetidas
Dado que el ultrasonido mamario no implica radiación, puede utilizarse de manera segura para seguimientos regulares sin preocupaciones sobre los efectos acumulativos de la radiación. Esto es especialmente importante para pacientes con condiciones mamarias que requieren monitoreo continuo, como quistes o fibroadenomas, donde es crucial realizar evaluaciones periódicas para observar cualquier cambio en el tamaño o la naturaleza de las lesiones.
Efectividad y limitaciones del ultrasonido mamario
Si bien el ultrasonido mamario es extremadamente seguro, es importante reconocer sus limitaciones. No reemplaza a la mamografía en la detección del cáncer de mama en poblaciones de riesgo estándar, pero actúa de manera complementaria, ofreciendo imágenes adicionales que pueden ser necesarias para un diagnóstico preciso. Además, es particularmente útil para examinar tejido mamario denso en el que la mamografía puede no ser tan efectiva.
Promoviendo un enfoque proactivo hacia la salud mamaria
El ultrasonido mamario es un método seguro y eficaz que desempeña un papel crucial en la gestión de la salud mamaria. Su seguridad, combinada con la capacidad de proporcionar imágenes detalladas y específicas, lo convierte en una herramienta valiosa en el arsenal de diagnóstico médico. Es fundamental para las mujeres tomar decisiones informadas sobre su salud y participar activamente en su cuidado preventivo. Consulte a su médico sobre la frecuencia y los tipos de pruebas de imagen que son adecuados para usted y no dude en incluir el ultrasonido mamario como parte de su estrategia de salud preventiva. Visite un centro médico certificado para realizarse esta prueba y asegúrese de mantener su salud mamaria con el mejor estándar de cuidado posible.
-
¿El ultrasonido mamario puede detectar cáncer en mamas densas?
SRC:SelfWritten
El tejido mamario denso ha sido reconocido como un factor de complicación tanto en la detección como en el diagnóstico del cáncer de mama. La densidad mamaria puede oscurecer las masas o lesiones en las mamografías convencionales, lo que plantea la pregunta: ¿es el ultrasonido mamario efectivo para detectar cáncer en este tipo de tejidos? Este artículo explora la eficacia del ultrasonido mamario en la identificación del cáncer de mama en mujeres con tejido mamario denso.Densidad mamaria y su impacto en la detección del cáncer
La densidad mamaria se refiere a la proporción de tejido fibroglandular en comparación con el tejido graso en las mamas. Las mamas densas, que contienen más tejido fibroglandular, pueden hacer más difícil la detección de anomalías en las mamografías debido a que ambos tejidos aparecen blancos en las imágenes, lo que puede ocultar tumores potenciales. Esto subraya la necesidad de métodos diagnósticos complementarios, como el ultrasonido mamario.
Ventajas del ultrasonido mamario en tejidos densos
El ultrasonido mamario se utiliza como complemento de la mamografía, especialmente en mujeres con tejido mamario denso. A diferencia de la mamografía, el ultrasonido no depende de la radiación sino que utiliza ondas sonoras para crear una imagen de los tejidos internos de la mama. Esta tecnología permite diferenciar mejor entre las masas sólidas y los quistes, y es particularmente efectiva para visualizar el tejido mamario denso.
¿Es suficiente el ultrasonido para detectar cáncer en mamas densas?
Mientras que el ultrasonido mamario es altamente efectivo en la identificación de irregularidades en mamas densas, no siempre puede determinar si una anomalía es cancerosa o benigna. En estos casos, aún puede ser necesario realizar una biopsia para obtener un diagnóstico definitivo. Sin embargo, el ultrasonido puede dirigir con precisión la toma de muestras de tejido cuando se realiza una biopsia, especialmente en áreas difíciles de alcanzar que no son claramente visibles en mamografías.
Evaluación integral para mujeres con tejido mamario denso
Para mujeres con mamas densas, los médicos a menudo recomiendan una combinación de mamografía y ultrasonido para mejorar las tasas de detección del cáncer de mama. Algunos estudios sugieren que agregar ultrasonido mamario a la mamografía puede aumentar significativamente la detección de cáncer en mujeres con tejido denso, sin incrementar de manera considerable las biopsias innecesarias.
Fomentando la prevención y detección temprana
Es crucial para las mujeres con tejido mamario denso discutir sus opciones de detección con su médico, quien puede recomendar la frecuencia y los métodos de prueba más adecuados. Realizarse evaluaciones regulares, como el ultrasonido mamario, es un paso esencial hacia la detección temprana, lo cual puede mejorar significativamente el pronóstico y las opciones de tratamiento en caso de cáncer.
Le animamos a mantener una vigilancia regular y a realizar los exámenes recomendados por su especialista de salud. La detección temprana es una de las mejores estrategias para combatir el cáncer de mama, y el ultrasonido mamario es una herramienta valiosa en esta lucha, especialmente para aquellas con tejido mamario denso. Consulte a su médico sobre la frecuencia con la que debe realizarse estas pruebas para mantener su salud óptima.
-
¿La tomografía puede reemplazar una endoscopía?
SRC:SelfWritten
La tomografía computarizada (TC) y la endoscopía son dos técnicas de diagnóstico médico fundamentales, pero cada una tiene sus propias ventajas y limitaciones dependiendo de la situación clínica. Ambas se utilizan para visualizar el interior del cuerpo, pero difieren significativamente en su funcionamiento, sus aplicaciones y los tipos de información que pueden proporcionar. Una pregunta común que surge es si la tomografía puede reemplazar a la endoscopía en algunos contextos médicos. A continuación, se detallan las diferencias y consideraciones clave que deben tenerse en cuenta cuando se evalúa el papel de la tomografía y la endoscopia en el diagnóstico.¿Qué es la tomografía computarizada?
 La tomografía computarizada es una técnica de imagen que utiliza rayos X para obtener imágenes detalladas del interior del cuerpo humano. A través de la toma de múltiples imágenes en cortes transversales, la tomografía permite a los médicos examinar órganos, tejidos y estructuras internas con alta precisión. Esta tecnología es especialmente útil para evaluar lesiones, masas tumorales, infecciones o anomalías en órganos como los pulmones, el hígado, los riñones y el cerebro.
La tomografía computarizada es una técnica de imagen que utiliza rayos X para obtener imágenes detalladas del interior del cuerpo humano. A través de la toma de múltiples imágenes en cortes transversales, la tomografía permite a los médicos examinar órganos, tejidos y estructuras internas con alta precisión. Esta tecnología es especialmente útil para evaluar lesiones, masas tumorales, infecciones o anomalías en órganos como los pulmones, el hígado, los riñones y el cerebro.La tomografía es particularmente efectiva para obtener imágenes de áreas profundas dentro del cuerpo, y es ampliamente utilizada en la detección de cáncer, enfermedades cardiovasculares y lesiones traumáticas. Sin embargo, a pesar de su alta precisión, la tomografía tiene limitaciones, como la incapacidad para proporcionar imágenes directas de ciertas cavidades internas del cuerpo que solo pueden ser vistas directamente mediante una endoscopia.
¿Qué es una endoscopía?
La endoscopía es una técnica médica que permite observar directamente el interior de cavidades del cuerpo, como el tracto gastrointestinal, las vías respiratorias y otros conductos internos, utilizando un endoscopio. Este instrumento es un tubo flexible y delgado con una cámara en su extremo, que se introduce en el cuerpo a través de aberturas naturales, como la boca, el ano o la uretra. A través de este dispositivo, el médico puede observar áreas como el esófago, el estómago, los pulmones o los intestinos, y, en algunos casos, realizar procedimientos terapéuticos, como la toma de biopsias o la eliminación de pólipos.
La endoscopía se utiliza principalmente para la visualización de las superficies internas de los órganos, lo que permite una evaluación directa y detallada. Esto hace que la endoscopia sea ideal para la detección de enfermedades como el cáncer gastrointestinal, las úlceras, la inflamación y las infecciones, entre otras.
Diferencias fundamentales entre tomografía y endoscopía
Imágenes directas vs. imágenes en cortes transversales
Una de las principales diferencias entre la tomografía y la endoscopia es la forma en que se obtienen las imágenes. La tomografía computarizada ofrece imágenes transversales del cuerpo, que permiten a los médicos examinar los órganos y tejidos desde diferentes ángulos, pero no proporciona imágenes directas de las cavidades internas. En cambio, la endoscopía permite ver directamente las superficies internas de las cavidades y órganos, lo que facilita la evaluación de detalles que no pueden observarse en una tomografía.
Invasividad
La endoscopía se considera un procedimiento mínimamente invasivo, ya que implica la inserción de un endoscopio a través de una abertura natural del cuerpo. Aunque generalmente es menos invasiva que la cirugía, aún puede implicar cierto grado de incomodidad o riesgos asociados, como infecciones o sangrados.
Por otro lado, la tomografía computarizada no implica la introducción de ningún dispositivo dentro del cuerpo, ya que se basa únicamente en el uso de rayos X. Sin embargo, dado que los estudios de tomografía requieren que el paciente se mantenga inmóvil durante la exploración, pueden resultar incómodos en algunos casos, especialmente si el paciente debe estar en una posición específica o debe sostener la respiración.
Propósito diagnóstico
La tomografía es más útil para la evaluación de estructuras internas generales, como los órganos internos, los huesos y los tejidos blandos. Se emplea para identificar tumores, hemorragias, infecciones, fracturas y otras condiciones que afectan las estructuras internas del cuerpo. La tomografía también es eficaz en la planificación de procedimientos quirúrgicos, ya que proporciona una visión completa de la anatomía interna.
En cambio, la endoscopía se centra en la evaluación directa de las cavidades internas, como el tracto gastrointestinal o las vías respiratorias. Es ideal para la detección de enfermedades localizadas en estas áreas, como el cáncer esofágico, las úlceras gástricas, las afecciones pulmonares y las enfermedades inflamatorias intestinales.
¿Puede la tomografía reemplazar a la endoscopía?
En algunos casos, la tomografía computarizada puede ser útil como herramienta de diagnóstico alternativa a la endoscopía, pero no necesariamente puede reemplazarla en todos los contextos. Ambas técnicas tienen aplicaciones específicas que las hacen valiosas en distintos escenarios clínicos.
Detección de cáncer
En la detección de cáncer, tanto la tomografía como la endoscopía tienen un papel importante. La tomografía es eficaz para detectar tumores en órganos internos, como los pulmones, el hígado y los riñones. Sin embargo, para detectar cánceres en el tracto gastrointestinal o en las vías respiratorias, la endoscopía sigue siendo la técnica de elección. Aunque la tomografía puede detectar masas grandes, las lesiones más pequeñas o superficiales a menudo requieren la visualización directa de las cavidades internas mediante endoscopia.
Evaluación de enfermedades gastrointestinales
En el caso de afecciones gastrointestinales, como las úlceras, las hemorragias internas o la inflamación del esófago o del estómago, la endoscopía es superior a la tomografía. A través de este procedimiento, los médicos pueden observar las lesiones de forma directa, tomar biopsias para análisis patológicos y, en algunos casos, incluso tratar problemas como la eliminación de pólipos. La tomografía, por su parte, puede proporcionar una visión general de los órganos y detectar posibles anomalías, pero no puede reemplazar la evaluación directa de la mucosa.
Casos donde la tomografía puede ser útil
En situaciones donde los pacientes no pueden someterse a una endoscopía debido a razones médicas o de otro tipo, la tomografía computarizada puede servir como una alternativa inicial para evaluar el área afectada. En estos casos, la tomografía puede ayudar a identificar masas, inflamaciones o problemas estructurales que luego pueden ser evaluados con técnicas adicionales como la endoscopía.
Limitaciones de la tomografía frente a la endoscopía
Aunque la tomografía computarizada tiene la ventaja de ser menos invasiva, sus imágenes no son tan detalladas ni específicas como las obtenidas por endoscopia en ciertas áreas. La endoscopía permite una visualización directa, lo que no solo facilita la detección de enfermedades, sino que también permite la intervención terapéutica en tiempo real. Además, la tomografía no es adecuada para examinar la superficie de las mucosas o para tomar muestras de tejido de forma directa.
En resumen, aunque la tomografía computarizada es una herramienta diagnóstica valiosa, no puede reemplazar por completo la endoscopía en todos los casos. Dependiendo de la condición clínica del paciente y de la parte del cuerpo que se necesita examinar, ambas técnicas pueden ser complementarias, y no sustitutas, en el diagnóstico y tratamiento de diversas patologías.
-
¿El ultrasonido hepatobiliar es eficaz para detectar anomalías en el sistema hepatobiliar?
SRC:SelfWritten
El ultrasonido hepatobiliar es una de las herramientas más utilizadas para evaluar la salud del hígado, la vesícula biliar y los conductos biliares. Esta técnica de diagnóstico por imágenes emplea ondas sonoras de alta frecuencia para generar imágenes de estos órganos internos, permitiendo a los médicos detectar una variedad de anomalías que puedan comprometer su función. A continuación, se explica cómo el ultrasonido es eficaz para identificar diversas afecciones en el sistema hepatobiliar.Detectando enfermedades hepáticas y biliares
El ultrasonido hepatobiliar es particularmente efectivo para identificar una amplia gama de afecciones hepáticas y biliares, como el hígado graso, la cirrosis, los tumores hepáticos, la hepatitis y la colelitiasis (cálculos biliares). Este examen proporciona una visión detallada del hígado y de la vesícula biliar, lo que facilita la evaluación de su tamaño, estructura y presencia de anomalías.
Por ejemplo, en casos de hígado graso, el ultrasonido puede revelar una acumulación excesiva de grasa en las células hepáticas, lo que es indicativo de un trastorno conocido como esteatosis hepática. De manera similar, en pacientes con cirrosis, esta técnica permite observar cambios en la estructura del hígado, como el agrandamiento o endurecimiento del mismo, que son característicos de esta enfermedad crónica.
Identificación de tumores y masas hepáticas
El ultrasonido hepatobiliar es eficaz en la identificación de tumores hepáticos, tanto benignos como malignos. A través de la visualización en tiempo real, los médicos pueden detectar masas dentro del hígado que podrían indicar la presencia de cáncer o de otras afecciones como hemangiomas hepáticos o adenomas. Aunque el ultrasonido es útil para detectar estas masas, en algunos casos, las imágenes obtenidas pueden no ser lo suficientemente claras para determinar si la masa es cancerosa o benigna, por lo que se pueden recomendar pruebas adicionales, como la tomografía computarizada (TC) o la resonancia magnética (RM).
Evaluación de la vesícula biliar y los conductos biliares
La vesícula biliar y los conductos biliares son componentes cruciales del sistema hepatobiliar, y el ultrasonido es particularmente útil para evaluar estos órganos. Esta técnica es altamente eficaz para detectar la presencia de cálculos biliares, que son depósitos duros que se forman dentro de la vesícula biliar y que pueden causar dolor, infecciones o incluso obstrucciones en los conductos biliares.
Además, el ultrasonido permite visualizar la inflamación de la vesícula biliar (colecistitis), que a menudo ocurre debido a la presencia de cálculos. Los conductos biliares también pueden evaluarse para identificar obstrucciones o dilataciones que podrían indicar problemas como la colangitis o la presencia de tumores.
Ventajas sobre otros métodos diagnósticos
 Una de las principales ventajas del ultrasonido hepatobiliar es que es un procedimiento no invasivo y rápido, lo que lo convierte en una excelente opción para la detección temprana de problemas hepáticos y biliares. A diferencia de otros métodos de diagnóstico, como la biopsia hepática, que implica la extracción de una muestra de tejido, el ultrasonido no requiere intervenciones invasivas y no presenta riesgos significativos para el paciente.
Una de las principales ventajas del ultrasonido hepatobiliar es que es un procedimiento no invasivo y rápido, lo que lo convierte en una excelente opción para la detección temprana de problemas hepáticos y biliares. A diferencia de otros métodos de diagnóstico, como la biopsia hepática, que implica la extracción de una muestra de tejido, el ultrasonido no requiere intervenciones invasivas y no presenta riesgos significativos para el paciente.Asimismo, el ultrasonido no utiliza radiación, lo que lo convierte en una opción segura para personas de todas las edades, incluidas las mujeres embarazadas y los niños. Su capacidad para generar imágenes detalladas en tiempo real también lo hace ideal para el monitoreo de afecciones crónicas, como la cirrosis o la hepatitis, permitiendo a los médicos observar cualquier cambio en la salud del hígado a lo largo del tiempo.
Limitaciones del ultrasonido hepatobiliar
Aunque el ultrasonido hepatobiliar es altamente eficaz para detectar una amplia gama de anomalías, tiene algunas limitaciones. Por ejemplo, las imágenes pueden ser menos claras en pacientes con sobrepeso u obesidad debido a la cantidad de grasa corporal, lo que puede interferir con la calidad de las imágenes obtenidas. Asimismo, el ultrasonido puede no ser tan eficaz para detectar lesiones hepáticas pequeñas o tempranas, por lo que se pueden requerir pruebas complementarias si se sospechan enfermedades más difíciles de detectar.
En casos de anomalías complejas, como tumores pequeños, el ultrasonido puede no proporcionar suficiente información para confirmar el diagnóstico. En tales situaciones, el médico puede recomendar una resonancia magnética o una tomografía computarizada para obtener una imagen más detallada.
La importancia de realizarse un ultrasonido hepatobiliar
El ultrasonido hepatobiliar juega un papel crucial en la detección temprana de enfermedades hepáticas y biliares. Gracias a su accesibilidad, rapidez y seguridad, se ha convertido en la primera opción para muchos médicos al evaluar el estado del hígado y los órganos biliares. Si experimentas síntomas como dolor abdominal, ictericia, pérdida de peso inexplicada o problemas digestivos, es recomendable realizarse un ultrasonido hepatobiliar para evaluar el estado de tu sistema hepatobiliar. Mantener una rutina de chequeos regulares puede ayudar a prevenir complicaciones graves y mejorar tu calidad de vida.
-
¿Cuáles son los síntomas que indican la necesidad de una tele de tórax?
SRC:SelfWritten
La tele de tórax es un estudio radiológico fundamental en la evaluación de enfermedades pulmonares, cardíacas y óseas. Su indicación depende de la presencia de signos y síntomas que sugieran una posible alteración en la cavidad torácica. Detectar estas señales a tiempo permite un diagnóstico oportuno y un tratamiento adecuado para diversas afecciones respiratorias y cardiovasculares.Dificultad para respirar y tos persistente
 Uno de los síntomas más frecuentes que requieren una tele de tórax es la disnea o dificultad para respirar. Este síntoma puede indicar enfermedades como:
Uno de los síntomas más frecuentes que requieren una tele de tórax es la disnea o dificultad para respirar. Este síntoma puede indicar enfermedades como:- Neumonía: Infección pulmonar que provoca inflamación y acumulación de líquido en los alvéolos, visible en la radiografía como opacidades pulmonares.
- Enfermedad pulmonar obstructiva crónica (EPOC): Genera un patrón de hiperinsuflación pulmonar y alteraciones en la estructura de los bronquios.
- Derrame pleural: Acumulación de líquido en la pleura, lo que puede causar dificultad respiratoria y dolor torácico.
La tos persistente, especialmente cuando se acompaña de flema o sangre, también puede ser un indicio de afecciones pulmonares crónicas, infecciones o incluso enfermedades neoplásicas que pueden ser evaluadas con una tele de tórax.
Dolor torácico y alteraciones cardíacas
El dolor en el pecho es un síntoma que puede estar relacionado con enfermedades pulmonares y cardiovasculares. Una tele de tórax permite descartar diversas afecciones asociadas, tales como:
- Cardiomegalia: Aumento anormal del tamaño del corazón, indicativo de insuficiencia cardíaca.
- Pericarditis: Inflamación del pericardio que puede generar cambios en la silueta cardíaca.
- Tromboembolismo pulmonar: Obstrucción de una arteria pulmonar por un coágulo sanguíneo, que puede manifestarse con disnea súbita y dolor torácico.
En pacientes con antecedentes de enfermedades cardíacas, la tele de tórax es útil para evaluar la presencia de signos de insuficiencia cardíaca, congestión pulmonar o hipertensión pulmonar.
Fiebre sin causa aparente y fatiga extrema
La fiebre persistente sin una causa identificada puede estar relacionada con infecciones respiratorias graves, como tuberculosis pulmonar, abscesos pulmonares o neumonías atípicas. En estos casos, una tele de tórax ayuda a detectar infiltrados pulmonares o cavitaciones que orienten el diagnóstico.
La fatiga extrema, cuando se acompaña de pérdida de peso inexplicada o debilidad progresiva, puede estar relacionada con enfermedades pulmonares crónicas, cáncer de pulmón o enfermedades intersticiales que afectan la función respiratoria.
Sospecha de fracturas costales o lesiones torácicas
En casos de traumatismos torácicos, una tele de tórax es fundamental para identificar fracturas costales, neumotórax o contusión pulmonar. También permite evaluar la alineación de la caja torácica y descartar complicaciones asociadas a lesiones traumáticas.
El reconocimiento temprano de síntomas que sugieren alteraciones en el tórax permite una intervención oportuna. Acudir a un especialista y realizarse estudios médicos periódicos, como una tele de tórax, es clave para prevenir complicaciones y mantener una buena salud.
-
¿En qué países es obligatorio el tamiz neonatal?
SRC:SelfWritten
 El tamiz neonatal es una prueba de detección temprana que permite identificar enfermedades congénitas y metabólicas en recién nacidos antes de que presenten síntomas. Su importancia radica en la posibilidad de iniciar tratamientos oportunos para prevenir complicaciones graves en el desarrollo infantil. Debido a su relevancia en la salud pública, muchos países han establecido la obligatoriedad de esta prueba en sus sistemas de salud, garantizando que todos los recién nacidos tengan acceso a ella.
El tamiz neonatal es una prueba de detección temprana que permite identificar enfermedades congénitas y metabólicas en recién nacidos antes de que presenten síntomas. Su importancia radica en la posibilidad de iniciar tratamientos oportunos para prevenir complicaciones graves en el desarrollo infantil. Debido a su relevancia en la salud pública, muchos países han establecido la obligatoriedad de esta prueba en sus sistemas de salud, garantizando que todos los recién nacidos tengan acceso a ella.Países donde el tamiz neonatal es obligatorio
La implementación del tamiz neonatal varía entre países, dependiendo de sus políticas de salud, infraestructura médica y capacidad para el diagnóstico temprano de enfermedades. Entre los países que han establecido la obligatoriedad de esta prueba se encuentran:
- Estados Unidos: La detección mediante el tamiz neonatal es obligatoria en todos los estados. Cada estado tiene su propio programa de detección, y la cantidad de enfermedades incluidas en la prueba varía, pero en promedio se detectan entre 30 y 50 enfermedades.
- Canadá: La mayoría de las provincias y territorios exigen la realización del tamiz neonatal, aunque los trastornos detectados pueden diferir según la región.
- México: El tamiz neonatal es una prueba obligatoria en el sector salud público. La Secretaría de Salud establece la detección de al menos seis enfermedades dentro del tamiz básico, aunque en instituciones privadas se ofrece una versión ampliada con más patologías.
- Brasil: Se encuentra dentro del programa de salud pública y es obligatorio en todos los hospitales del país, detectando múltiples enfermedades metabólicas, endocrinas y hematológicas.
- Reino Unido: El programa de tamiz neonatal es obligatorio y cubre diversas enfermedades, incluyendo fibrosis quística, hipotiroidismo congénito y enfermedades metabólicas hereditarias.
- España: Se encuentra regulado por el Sistema Nacional de Salud y es de carácter obligatorio. La cantidad de enfermedades detectadas varía según la comunidad autónoma.
- Alemania: La prueba es obligatoria y forma parte del sistema de salud pública. Se realizan detecciones para diversas enfermedades metabólicas y endocrinas.
- Japón: El gobierno ha establecido el tamiz neonatal como un requisito obligatorio en hospitales públicos y privados, abarcando varias enfermedades congénitas.
- Australia: Se incluye dentro del sistema de salud pública, siendo obligatorio para todos los recién nacidos y cubriendo un amplio rango de enfermedades.
Diferencias en la cobertura del tamiz neonatal en el mundo
Si bien en muchos países el tamiz neonatal es obligatorio, la cantidad de enfermedades detectadas varía considerablemente. Algunas naciones tienen programas que solo cubren las patologías más frecuentes, mientras que otras han ampliado la detección para abarcar un mayor número de trastornos metabólicos, genéticos y endocrinos.
En algunos países en desarrollo, la obligatoriedad del tamiz neonatal aún no está completamente implementada debido a limitaciones en recursos médicos y acceso a laboratorios especializados. Sin embargo, diversas organizaciones de salud trabajan en la expansión de estos programas para garantizar la detección temprana de enfermedades en recién nacidos.
Detectar enfermedades desde los primeros días de vida es una herramienta fundamental para garantizar la salud infantil. Acudir a un laboratorio confiable para realizar el tamiz neonatal es una de las mejores decisiones que pueden tomar los padres para proteger el bienestar de su bebé.
-
¿Cuánto tarda en entregarse una química sanguínea?
SRC:SelfWritten
La química sanguínea es un estudio diagnóstico ampliamente utilizado por los profesionales médicos para evaluar la salud integral del paciente. Consiste en analizar diversas sustancias químicas presentes en la sangre, lo que permite detectar alteraciones en órganos como hígado, riñones y corazón, además de trastornos metabólicos como diabetes, dislipidemias o enfermedades renales. Debido a su relevancia clínica, es frecuente que los pacientes deseen saber cuánto tiempo tarda el laboratorio en entregar los resultados.Tiempo promedio para obtener resultados de un perfil bioquímico
 Generalmente, los resultados de una química sanguínea están disponibles en un periodo de 24 horas, aunque en algunos casos específicos pueden entregarse el mismo día. El tiempo dependerá del laboratorio clínico al que acudas, la hora en que se realice la prueba y la urgencia con la que el médico solicite el estudio. En situaciones donde se requiere atención inmediata, como urgencias hospitalarias, los resultados pueden estar listos en menos de una hora.
Generalmente, los resultados de una química sanguínea están disponibles en un periodo de 24 horas, aunque en algunos casos específicos pueden entregarse el mismo día. El tiempo dependerá del laboratorio clínico al que acudas, la hora en que se realice la prueba y la urgencia con la que el médico solicite el estudio. En situaciones donde se requiere atención inmediata, como urgencias hospitalarias, los resultados pueden estar listos en menos de una hora.¿Por qué algunos resultados tardan más en entregarse?
Existen parámetros que forman parte de una química sanguínea básica, como glucosa, creatinina, colesterol y electrolitos, que suelen obtenerse rápidamente por métodos automatizados. Sin embargo, existen sustancias específicas que requieren técnicas de análisis más complejas y pueden tardar más tiempo. Por ejemplo, ciertas pruebas hormonales, proteínas específicas, enzimas hepáticas poco comunes o marcadores tumorales pueden tardar más de 24 horas, ya que requieren técnicas más complejas o análisis confirmatorios adicionales.
¿Qué factores influyen en el tiempo de entrega de resultados?
Diversos factores pueden influir en el tiempo de espera para obtener los resultados de una química sanguínea. El volumen de trabajo del laboratorio clínico es uno de los más comunes; mientras mayor sea la demanda de análisis, mayor será el tiempo de procesamiento. La tecnología disponible también juega un papel importante: laboratorios equipados con analizadores automatizados modernos ofrecen resultados más rápidos y precisos. Por otro lado, laboratorios pequeños o que dependen de equipos externos podrían demorar más.
¿Qué hacer si mis resultados tardan más de lo esperado?
Si notas que el tiempo de entrega es mayor al acordado o habitual, es recomendable contactar directamente al laboratorio para conocer el estado de tu estudio. También puedes consultar con tu médico tratante, quien podría comunicarse con el laboratorio para agilizar la entrega de los resultados, especialmente si se trata de un análisis urgente o relevante para tu diagnóstico clínico.
Beneficios clínicos de obtener los resultados oportunamente
La entrega oportuna de los resultados de una química sanguínea es crucial para la toma de decisiones clínicas rápidas y precisas. Un diagnóstico temprano mejora significativamente el pronóstico de muchas enfermedades, permitiendo al médico indicar un tratamiento adecuado antes de que aparezcan complicaciones.
Es importante recordar que los resultados de este estudio proporcionan una imagen detallada del funcionamiento de tu organismo y ofrecen información esencial para prevenir y controlar múltiples enfermedades.
Tu salud es prioridad. No esperes a presentar síntomas evidentes para acudir a realizarte una química sanguínea. Programa regularmente visitas a tu laboratorio de confianza, mantente informado sobre tu estado de salud y toma decisiones oportunas. Recuerda que la prevención es clave para mantener una vida saludable.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.


