-
Recuperación rápida tras una prótesis de rodilla
Volver a caminar sin dolor después de años de limitaciones es una experiencia que muchos pacientes describen como recuperar la libertad. La cirugía de rodilla con prótesis no solo sustituye una articulación desgastada, también abre la puerta a una vida más activa y plena. Gracias a los avances médicos y a los programas de rehabilitación personalizados, la recuperación puede ser más ágil de lo que se piensa.
Prótesis de rodilla y primeros pasos en la rehabilitación
El reemplazo de rodilla es un procedimiento en el que se retira la superficie dañada de la articulación y se coloca un implante de rodilla diseñado para imitar los movimientos naturales. Durante los primeros días tras la cirugía, el objetivo principal es controlar el dolor, prevenir la rigidez y comenzar con ejercicios suaves. Los fisioterapeutas suelen indicar movimientos de extensión y flexión que ayudan a mantener activa la articulación artificial de rodilla y a evitar complicaciones. Iniciar la rehabilitación temprana es clave para que el cuerpo se adapte mejor al implante.El proceso de recuperación está dividido en fases que se ajustan a cada paciente. En las primeras semanas se recomienda caminar con ayuda de andadera o bastón, siempre siguiendo las indicaciones médicas. A medida que la fuerza muscular aumenta, el paciente puede recuperar la confianza en sus pasos y reducir la dependencia de dispositivos de apoyo. La constancia en los ejercicios de rehabilitación es determinante para lograr avances significativos.
Estrategias para acelerar la recuperación
Además de la fisioterapia, existen hábitos que favorecen una recuperación rápida tras una prótesis de rodilla. Mantener una dieta equilibrada, rica en proteínas y vitaminas, ayuda a fortalecer los tejidos y a mejorar la cicatrización. Controlar el peso corporal también es fundamental, ya que una carga excesiva sobre el implante de rodilla puede retrasar el proceso. Por otra parte, seguir al pie de la letra las recomendaciones médicas respecto a medicamentos y cuidados de la herida quirúrgica previene infecciones y asegura mejores resultados.Algunos especialistas integran terapias complementarias, como la hidroterapia, que permite realizar ejercicios en agua reduciendo la presión sobre la articulación. Estas técnicas ayudan a aumentar la movilidad sin dolor y proporcionan un entorno seguro para entrenar la fuerza. En la mayoría de los casos, los pacientes logran caminar de manera independiente entre el tercer y sexto mes, aunque la recuperación completa puede extenderse hasta un año.
Calidad de vida después del reemplazo de rodilla
Uno de los mayores beneficios de optar por una cirugía de rodilla con prótesis es la posibilidad de retomar actividades que antes parecían imposibles. Subir escaleras, dar paseos largos o practicar ejercicios de bajo impacto, como la natación o el ciclismo, se convierten en objetivos alcanzables. Más allá de lo físico, recuperar la movilidad genera un impacto emocional positivo, al devolver la independencia y la confianza en el día a día.En síntesis, la prótesis de rodilla representa una solución eficaz para quienes buscan dejar atrás el dolor articular y recuperar su ritmo de vida. Con disciplina en la rehabilitación, seguimiento médico adecuado y hábitos saludables, la recuperación puede ser rápida y gratificante, demostrando que la medicina moderna ofrece alternativas seguras para volver a caminar con libertad.
-
Inmovilización de fracturas: errores comunes a evitar
 Un hueso fracturado es una urgencia médica que requiere actuar con calma y precisión. La inmovilización de fracturas es una de las primeras medidas que debe aplicarse para proteger la integridad del paciente, pero un error en su ejecución puede complicar el tratamiento y retrasar la recuperación. Conocer las prácticas equivocadas más frecuentes ayuda a prevenir consecuencias indeseadas y garantiza que la atención inicial cumpla su propósito.
Un hueso fracturado es una urgencia médica que requiere actuar con calma y precisión. La inmovilización de fracturas es una de las primeras medidas que debe aplicarse para proteger la integridad del paciente, pero un error en su ejecución puede complicar el tratamiento y retrasar la recuperación. Conocer las prácticas equivocadas más frecuentes ayuda a prevenir consecuencias indeseadas y garantiza que la atención inicial cumpla su propósito.Uno de los errores más comunes al intentar inmovilizar una fractura es manipular la extremidad lesionada con la intención de “acomodar” el hueso. Esta acción puede provocar daños adicionales en músculos, nervios o vasos sanguíneos. Lo correcto es mantener la extremidad en la posición en que se encuentra y aplicar los tratamientos de inmovilización adecuados sin forzarla. Otro fallo habitual es colocar férulas demasiado apretadas, lo que puede afectar la circulación sanguínea y generar dolor intenso. Por ello, siempre debe revisarse la sensibilidad y el color de la piel después de colocar el dispositivo.
Inmovilización de fracturas: prácticas incorrectas frecuentes
Dentro de las técnicas para fracturas óseas, improvisar sin conocimientos básicos puede ser riesgoso. Utilizar materiales inadecuados o colocarlos de forma incorrecta puede dejar la zona inestable, anulando el efecto protector de la férula. También es un error frecuente no incluir las articulaciones adyacentes al hueso lesionado, lo que permite cierto movimiento y favorece el desplazamiento de los fragmentos. Otro descuido importante es no verificar la comodidad del paciente: una férula mal colocada puede causar presión excesiva y complicaciones en la piel.
En casos de fracturas abiertas, muchas personas cometen el error de intentar limpiar en exceso o introducir objetos en la herida antes de inmovilizar, lo que aumenta el riesgo de infección. La recomendación es cubrir la lesión con una gasa limpia y luego proceder con la inmovilización de fracturas, dejando el tratamiento definitivo en manos del personal médico.
Recomendaciones para una inmovilización segura
La clave está en aplicar los tratamientos de inmovilización con cuidado y siguiendo principios básicos. Es necesario asegurar que la férula abarque al menos la articulación superior e inferior al hueso fracturado, evitar movimientos innecesarios y revisar constantemente la circulación de la extremidad. En situaciones de emergencia, incluso materiales improvisados como tablas, cartón o prendas rígidas pueden ser útiles, siempre que se ajusten con moderación.
Una vez colocada la férula o yeso, se recomienda mantener la extremidad elevada para reducir la inflamación y trasladar al paciente lo antes posible a un hospital. Allí se confirmará el diagnóstico mediante estudios de imagen y se definirá el tratamiento definitivo. La inmovilización de fracturas es solo el primer paso de un proceso que debe complementarse con seguimiento médico y fisioterapia.
En conclusión, evitar errores al inmovilizar una fractura marca la diferencia entre una recuperación rápida y un proceso complicado. Respetar las técnicas correctas, usar los materiales adecuados y prestar atención a los detalles garantiza que la inmovilización cumpla su función de proteger, aliviar y preparar al paciente para una atención especializada.
-
Ventiladores mecánicos: tecnología vital en unidades de cuidados intensivos
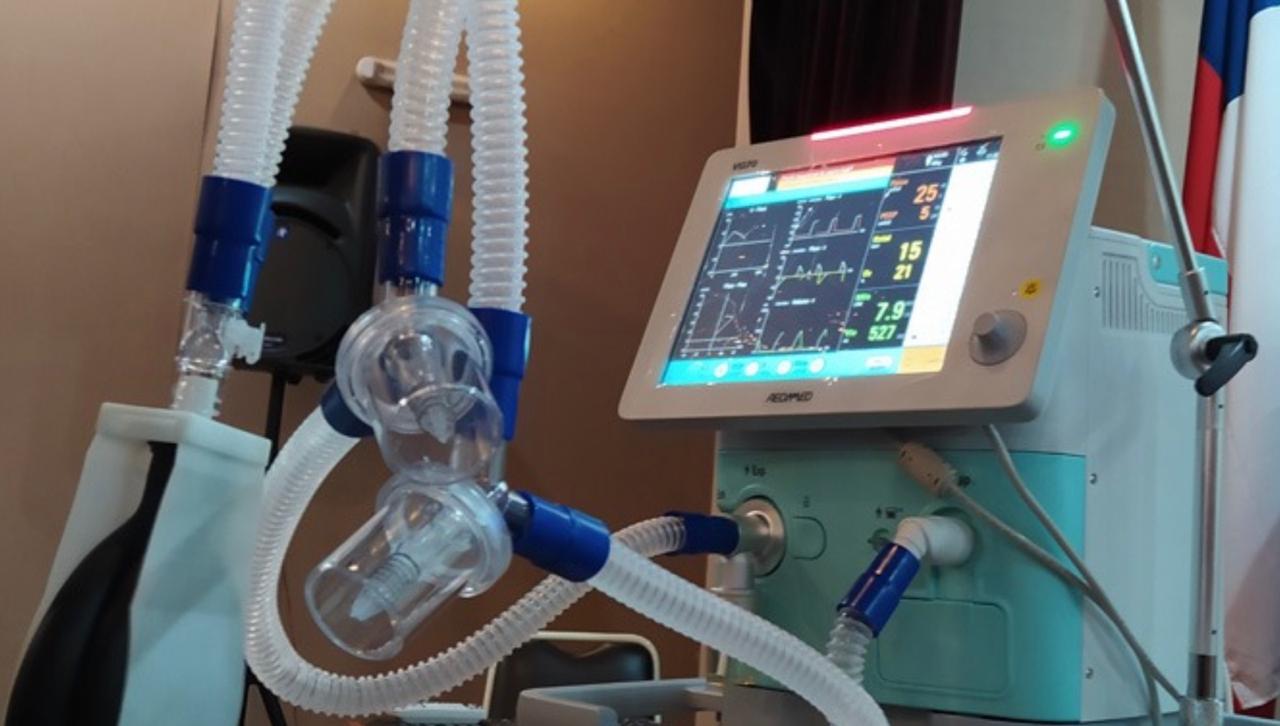 En los entornos hospitalarios más críticos, los ventiladores mecánicos representan una pieza clave en la supervivencia de muchos pacientes. Estos dispositivos no solo suplen una función fisiológica vital, sino que permiten al equipo médico intervenir de manera eficaz cuando los pulmones ya no pueden hacerlo por sí mismos. En las unidades de cuidados intensivos (UCI), su presencia es tan esencial como la del personal especializado. Este artículo explora la importancia de estos equipos, su funcionamiento, sus aplicaciones y su papel en el soporte respiratorio avanzado.
En los entornos hospitalarios más críticos, los ventiladores mecánicos representan una pieza clave en la supervivencia de muchos pacientes. Estos dispositivos no solo suplen una función fisiológica vital, sino que permiten al equipo médico intervenir de manera eficaz cuando los pulmones ya no pueden hacerlo por sí mismos. En las unidades de cuidados intensivos (UCI), su presencia es tan esencial como la del personal especializado. Este artículo explora la importancia de estos equipos, su funcionamiento, sus aplicaciones y su papel en el soporte respiratorio avanzado.El papel de los ventiladores mecánicos en la atención crítica
Los ventiladores mecánicos son dispositivos diseñados para asistir o reemplazar la función respiratoria de un paciente. En situaciones donde la insuficiencia respiratoria compromete la vida, como en casos de neumonía grave, síndrome de distrés respiratorio agudo (SDRA) o lesiones cerebrales, estos equipos brindan el soporte necesario para mantener una oxigenación adecuada.
En una unidad de cuidados intensivos, cada segundo cuenta, y los ventiladores mecánicos permiten controlar de forma precisa parámetros respiratorios como el volumen corriente, la frecuencia respiratoria, la presión de las vías aéreas y la concentración de oxígeno. Esto no solo mejora el pronóstico de los pacientes, sino que también proporciona al personal médico una herramienta versátil para manejar una amplia gama de patologías pulmonares.
Tipos de ventiladores mecánicos utilizados en terapia intensiva
Los ventiladores mecánicos pueden clasificarse en varias categorías según su modo de funcionamiento y la tecnología incorporada. En cuidados intensivos, se utilizan principalmente ventiladores invasivos, que requieren intubación endotraqueal o traqueostomía, aunque también existen modelos no invasivos que funcionan con mascarillas faciales o nasales.
Entre los más comunes se encuentran:
- Ventiladores de presión controlada: suministran un flujo de aire hasta alcanzar una presión determinada.
- Ventiladores de volumen controlado: entregan un volumen fijo de aire por cada ciclo respiratorio.
- Ventiladores híbridos: combinan funciones de presión y volumen, adaptándose a la condición clínica del paciente.
Cada uno de estos equipos puede programarse con diferentes modos ventilatorios como el control asistido, el soporte por presión (PSV), la ventilación mandataria intermitente sincronizada (SIMV) y la ventilación con presión positiva al final de la espiración (PEEP), que ayuda a mantener los alveolos abiertos y prevenir el colapso pulmonar.
Indicaciones clínicas para el uso de ventiladores mecánicos
Los ventiladores mecánicos son empleados en una amplia gama de escenarios clínicos. La decisión de iniciar ventilación asistida depende de factores como la saturación de oxígeno, la capacidad ventilatoria del paciente y el intercambio gaseoso observado en gases arteriales.
Algunas de las condiciones más frecuentes que requieren ventilación mecánica en una UCI incluyen:
- Insuficiencia respiratoria aguda
- Paro respiratorio
- Trauma craneoencefálico severo
- Cirugías mayores con anestesia general prolongada
- Enfermedades neuromusculares como la ELA o la miastenia gravis
- Casos graves de COVID-19 o influenza
Gracias a la versatilidad de los ventiladores mecánicos modernos, el equipo médico puede ajustar la ventilación en función de la evolución clínica del paciente, ofreciendo así una terapia personalizada.
Monitorización y seguridad en el uso de ventilación mecánica
Uno de los aspectos más importantes del uso de ventiladores mecánicos en terapia intensiva es la monitorización constante. El monitoreo respiratorio permite detectar de forma oportuna problemas como el barotrauma (lesiones pulmonares por presión elevada), la hipoventilación o la desconexión accidental del circuito.
Los ventiladores actuales cuentan con alarmas integradas que se activan ante cambios anormales en la presión, volumen o saturación de oxígeno. Además, muchos modelos se integran con plataformas digitales que permiten al equipo clínico revisar tendencias, generar reportes y tomar decisiones más informadas.
La seguridad también depende del mantenimiento regular de los ventiladores mecánicos. Es vital realizar calibraciones, pruebas de fuga, desinfecciones rigurosas y reemplazo de componentes como filtros y tuberías. Esto no solo prolonga la vida útil del equipo, sino que también previene infecciones respiratorias asociadas al ventilador, una de las principales complicaciones en terapia intensiva.
Avances tecnológicos en ventilación mecánica
La innovación en el diseño de ventiladores mecánicos ha transformado radicalmente su funcionalidad. Hoy en día, muchos dispositivos incluyen inteligencia artificial y algoritmos adaptativos que ajustan automáticamente los parámetros ventilatorios según la respuesta del paciente. Estas tecnologías permiten una ventilación más “gentil” con los pulmones y reducen el riesgo de lesiones inducidas por el ventilador (VILI).
Además, el diseño ergonómico y la interfaz gráfica intuitiva facilitan su uso por parte de médicos y enfermeros, mientras que la conectividad con sistemas de historia clínica electrónica mejora la trazabilidad del tratamiento. En el contexto de pandemias o desastres naturales, los ventiladores portátiles y de emergencia también han cobrado protagonismo, permitiendo el traslado seguro de pacientes críticos sin interrupciones en su soporte vital.
Capacitación del personal y protocolos estandarizados
El manejo de ventiladores mecánicos requiere personal altamente capacitado. La programación de modos ventilatorios, el ajuste de parámetros y la interpretación de curvas y alarmas son competencias fundamentales en el entorno intensivo. Por ello, es indispensable contar con protocolos institucionales bien establecidos que regulen el inicio, el seguimiento y el retiro progresivo de la ventilación asistida.
La educación continua y la simulación clínica han demostrado ser estrategias efectivas para reducir errores, mejorar la respuesta ante emergencias y optimizar el uso de los ventiladores en entornos de alta presión. Además, la colaboración interdisciplinaria entre médicos intensivistas, terapeutas respiratorios y personal de enfermería permite un enfoque integral en el cuidado del paciente ventilado.
Desafíos éticos y logísticos en el uso de ventiladores mecánicos
Aunque los ventiladores mecánicos son sinónimo de vida en terapia intensiva, su disponibilidad puede convertirse en un desafío logístico y ético, sobre todo en situaciones de crisis sanitaria. La asignación de estos equipos en contextos de escasez, como ocurrió durante la pandemia de COVID-19, llevó a muchos hospitales a establecer criterios de priorización basados en la probabilidad de recuperación del paciente.
Este tipo de decisiones requieren no solo juicio clínico, sino también un marco ético claro que respete la dignidad humana. Por otro lado, es fundamental que las instituciones inviertan en infraestructura y planificación estratégica para asegurar un número suficiente de ventiladores mecánicos, garantizando así el acceso equitativo al soporte vital en todo momento.
Impacto de los ventiladores mecánicos en la recuperación del paciente
El uso adecuado de ventiladores mecánicos no solo es determinante para la supervivencia en el corto plazo, sino que también influye en la calidad de la recuperación. Una estrategia ventilatoria bien manejada puede prevenir complicaciones como el daño pulmonar, la debilidad muscular o la dependencia prolongada del equipo.
En muchos casos, el objetivo no es únicamente mantener la vida, sino preparar al paciente para una salida progresiva del ventilador, mediante un proceso llamado destete ventilatorio. Este procedimiento incluye evaluaciones diarias de la función respiratoria, ajustes graduales de los parámetros y fisioterapia respiratoria, con el fin de lograr una desconexión segura.
Los ventiladores mecánicos, lejos de ser solo tecnología, representan una oportunidad para que el cuerpo recupere su capacidad de respirar por sí mismo. En manos expertas y en contextos clínicos adecuados, estos dispositivos marcan la diferencia entre una crisis respiratoria y la posibilidad de volver a vivir con autonomía.
-
Desfibriladores automáticos: aliados clave en la respuesta ante emergencias cardíacas
En una situación de paro cardíaco súbito, cada segundo cuenta. La rapidez con la que se actúe puede marcar la diferencia entre la vida y la muerte. Los desfibriladores automáticos se han convertido en herramientas esenciales para brindar una atención inmediata y eficaz antes de que lleguen los servicios médicos especializados. Su facilidad de uso, precisión y efectividad los posicionan como una solución accesible y vital para enfrentar emergencias cardíacas en todo tipo de espacios, desde oficinas y escuelas hasta aeropuertos y centros deportivos.
¿Qué son los desfibriladores automáticos y cómo actúan?
 Los desfibriladores automáticos son dispositivos electrónicos diseñados para analizar el ritmo del corazón y, si detectan una arritmia potencialmente mortal, administrar una descarga eléctrica que ayuda a restablecer un ritmo cardíaco normal. Estos equipos están programados para guiar al usuario paso a paso mediante instrucciones visuales y sonoras, lo que permite que incluso personas sin formación médica puedan utilizarlos con seguridad.
Los desfibriladores automáticos son dispositivos electrónicos diseñados para analizar el ritmo del corazón y, si detectan una arritmia potencialmente mortal, administrar una descarga eléctrica que ayuda a restablecer un ritmo cardíaco normal. Estos equipos están programados para guiar al usuario paso a paso mediante instrucciones visuales y sonoras, lo que permite que incluso personas sin formación médica puedan utilizarlos con seguridad.La mayoría de los modelos están diseñados para detectar ritmos como la fibrilación ventricular o la taquicardia ventricular sin pulso. Estos ritmos impiden que el corazón bombee sangre de manera eficaz, por lo que su pronta corrección mediante desfibrilación es esencial. La intervención dentro de los primeros cinco minutos tras el colapso puede aumentar significativamente las posibilidades de supervivencia.
La importancia de la desfibrilación temprana
Diversos estudios han demostrado que la probabilidad de supervivencia disminuye entre un 7% y un 10% por cada minuto que pasa sin recibir desfibrilación. En consecuencia, los desfibriladores automáticos representan una alternativa crítica para brindar atención inmediata mientras se espera la llegada de una ambulancia o personal especializado.
Su capacidad para evaluar automáticamente si una descarga es necesaria —y evitar errores humanos— los convierte en dispositivos confiables incluso en contextos de alta presión. Esta característica los hace especialmente valiosos en lugares con alto flujo de personas o en actividades donde el riesgo cardiovascular es mayor.
¿Dónde deben estar disponibles los desfibriladores automáticos?
Cada vez más normativas y recomendaciones internacionales sugieren la instalación de desfibriladores automáticos en lugares públicos y privados de alta concurrencia. Algunos de los espacios donde su presencia puede ser determinante incluyen:
- Centros comerciales
- Estaciones de transporte público
- Escuelas y universidades
- Estadios y centros deportivos
- Empresas e industrias
- Hoteles y complejos turísticos
- Comunidades residenciales
Además, muchas empresas ya incluyen estos equipos como parte de sus protocolos de seguridad y salud ocupacional. La instalación estratégica de desfibriladores automáticos, acompañada de una señalización visible y accesible, permite actuar con rapidez y eficacia ante una emergencia.
¿Quién puede utilizar un desfibrilador automático?
Una de las ventajas más significativas de los desfibriladores automáticos es que pueden ser utilizados por cualquier persona, incluso sin formación médica previa. Estos dispositivos están diseñados para ser intuitivos y seguros, guiando al usuario con instrucciones paso a paso que minimizan el margen de error.
Si bien es ideal que haya personal capacitado en primeros auxilios en cada institución, el acceso al desfibrilador automático permite que cualquier testigo del evento pueda intervenir. Aun así, promover programas de formación básica en reanimación cardiopulmonar (RCP) y el uso de desfibriladores en empresas, escuelas y comunidades fortalece la respuesta colectiva ante una situación crítica.
Beneficios de contar con desfibriladores automáticos en entornos laborales
Los entornos laborales, especialmente aquellos con alta carga de estrés o con empleados de edad avanzada, pueden presentar un riesgo más elevado de eventos cardiovasculares. Contar con desfibriladores automáticos en oficinas, fábricas o centros de distribución no solo muestra un compromiso con la seguridad y el bienestar de los trabajadores, sino que también puede salvar vidas.
Entre los beneficios concretos de tener estos equipos en el lugar de trabajo destacan:
- Disminución del tiempo de respuesta ante emergencias cardíacas.
- Mayor confianza entre el personal ante situaciones de crisis.
- Cumplimiento con normativas de salud y seguridad.
- Fomento de una cultura organizacional centrada en el cuidado de la vida.
Mantenimiento y actualización de los desfibriladores automáticos
Para garantizar su correcto funcionamiento, los desfibriladores automáticos requieren revisiones periódicas y mantenimiento preventivo. Aunque son dispositivos duraderos y resistentes, es fundamental:
- Verificar la carga de la batería.
- Confirmar que los electrodos estén dentro de su fecha de caducidad.
- Realizar pruebas de autoverificación según lo indique el fabricante.
- Mantenerlos accesibles, visibles y libres de obstáculos.
También es importante contar con un plan de registro y seguimiento de los desfibriladores disponibles, sobre todo en grandes instalaciones o redes de edificios. Algunos modelos ofrecen conectividad para monitoreo remoto del estado del equipo, lo que permite una supervisión más eficiente.
Accesorios complementarios para una respuesta completa
Además del equipo principal, existen diversos accesorios que optimizan el uso de los desfibriladores automáticos y permiten brindar una respuesta más integral. Entre ellos se encuentran:
- Electrodos pediátricos para niños menores de 8 años o 25 kg.
- Estuches de transporte resistentes al agua o impactos.
- Kits de RCP que incluyen mascarilla, guantes, rasuradora y toallas.
- Señalización luminosa o de alto contraste para facilitar su localización.
Estos elementos no solo mejoran la funcionalidad del dispositivo, sino que también garantizan un entorno adecuado para su uso durante una emergencia.
Capacitación y sensibilización: claves para una comunidad cardioprotegida
Aunque los desfibriladores automáticos están diseñados para ser fáciles de usar, su impacto aumenta significativamente cuando las personas están preparadas. Las campañas de sensibilización sobre la importancia de actuar en los primeros minutos y la capacitación en RCP y uso del desfibrilador permiten construir comunidades cardioprotegidas, es decir, entornos donde múltiples personas están listas para intervenir ante un paro cardíaco.
Este enfoque no solo salva vidas, también genera una cultura solidaria, activa y consciente del valor de la prevención. Instituciones públicas y privadas que impulsan estas iniciativas no solo mejoran la seguridad de sus espacios, sino que fortalecen su compromiso social.
Los desfibriladores automáticos son, sin duda, una de las innovaciones más valiosas en el campo de la atención prehospitalaria. Su integración en la vida cotidiana representa un paso decisivo hacia una sociedad más preparada, empática y eficiente frente a las emergencias cardíacas.
-
La importancia del mantenimiento en un DEA desfibrilador y sus accesorios esenciales
Contar con un DEA desfibrilador puede marcar una diferencia fundamental en situaciones de emergencia. Este dispositivo salva vidas al ofrecer una descarga eléctrica que puede restaurar el ritmo cardíaco normal en personas que sufren un paro cardíaco súbito. Sin embargo, su efectividad depende en gran medida de su correcto funcionamiento. Por esta razón, el mantenimiento periódico del equipo y de sus accesorios esenciales es una tarea que ninguna institución debe pasar por alto.
 El simple hecho de tener un desfibrilador externo automático no es suficiente si no se garantiza que esté en condiciones óptimas para su uso inmediato. Tanto empresas como escuelas, gimnasios, aeropuertos y otros espacios públicos deben comprometerse con una rutina de revisión que asegure que el equipo esté siempre disponible y en estado operativo.
El simple hecho de tener un desfibrilador externo automático no es suficiente si no se garantiza que esté en condiciones óptimas para su uso inmediato. Tanto empresas como escuelas, gimnasios, aeropuertos y otros espacios públicos deben comprometerse con una rutina de revisión que asegure que el equipo esté siempre disponible y en estado operativo.Qué implica el mantenimiento de un DEA desfibrilador
El mantenimiento de un DEA desfibrilador va más allá de una inspección visual. Se trata de un procedimiento integral que asegura que cada componente del dispositivo cumpla su función cuando se le requiera. Esto incluye la revisión del estado general del equipo, la verificación de la batería, el estado de los electrodos, la limpieza del aparato y, en algunos casos, la actualización del software si el modelo lo permite.
Una de las funciones más importantes que debe tener cualquier DEA es la capacidad de realizar autodiagnósticos. Muchos modelos modernos cuentan con un sistema que efectúa pruebas diarias, semanales o mensuales, y que alerta mediante señales visuales o auditivas si se detecta alguna falla. Sin embargo, incluso si el equipo realiza estas pruebas de forma automática, es fundamental que una persona capacitada verifique con regularidad los indicadores y registre el historial de mantenimiento.
Accesorios que también requieren revisión periódica
Además del DEA desfibrilador en sí, los accesorios también son componentes fundamentales que deben mantenerse en condiciones ideales. Algunos de los accesorios esenciales y su importancia son los siguientes:
- Electrodos (parches adhesivos): Son los encargados de conducir la descarga eléctrica al paciente. Tienen una fecha de caducidad y deben reemplazarse antes de llegar a ella, ya que el gel conductor puede secarse con el tiempo, afectando su eficacia.
- Batería: La fuente de energía del equipo. Aunque muchos modelos ofrecen una duración de varios años, su estado debe verificarse regularmente para asegurar que el dispositivo pueda cumplir su función cuando sea necesario.
- Kit de emergencia: Generalmente incluye una rasuradora, guantes, tijeras, toallas y mascarilla de RCP. Estos elementos deben estar completos y en buen estado, ya que permiten preparar al paciente de forma rápida y segura.
- Gabinete o estuche protector: Es fundamental que el contenedor donde se guarda el equipo proteja de manera adecuada contra polvo, humedad y golpes. En caso de estar ubicado en exteriores, debe contar con protección adicional contra el clima.
Un error común es asumir que si el desfibrilador no ha sido utilizado, sigue estando en perfecto estado. Lo cierto es que factores ambientales, mal manejo, desgaste natural o simplemente el paso del tiempo pueden comprometer su funcionalidad sin que se note a simple vista.
Frecuencia recomendada para realizar mantenimiento
No existe una única regla que aplique a todos los casos, ya que la frecuencia del mantenimiento puede variar según el fabricante y el entorno donde se encuentra el DEA desfibrilador. Sin embargo, hay algunas recomendaciones generales que pueden servir de guía:
- Verificación visual semanal: Revisión rápida del indicador de estado, estado del gabinete y presencia del kit de emergencia completo.
- Inspección mensual: Comprobación del estado de la batería, caducidad de los electrodos y limpieza general del dispositivo.
- Mantenimiento semestral o anual: Puede incluir pruebas más profundas, actualización de software y revisión profesional por parte del proveedor o distribuidor autorizado.
Algunas empresas optan por delegar este proceso a un responsable de seguridad o de salud ocupacional, mientras que otras contratan servicios especializados de mantenimiento preventivo. En ambos casos, es recomendable llevar un registro escrito que documente cada revisión, los componentes reemplazados y las fechas correspondientes.
Riesgos de no realizar mantenimiento al DEA desfibrilador
Ignorar el mantenimiento de un DEA desfibrilador puede acarrear consecuencias graves. En una situación de emergencia, el fallo del dispositivo puede reducir drásticamente las posibilidades de supervivencia de una persona que sufre un paro cardíaco. Además, desde el punto de vista legal y ético, una empresa u organización puede enfrentar sanciones o responsabilidades si se demuestra negligencia en el cuidado de este tipo de equipos.
Entre los riesgos más comunes por falta de mantenimiento se encuentran:
- Batería descargada o dañada.
- Electrodos vencidos o en mal estado.
- Fallos en el software que impiden el análisis correcto del ritmo cardíaco.
- Contaminación por polvo o humedad que afecta los circuitos internos.
- Desconocimiento del estado del equipo por parte del personal.
Estos factores pueden parecer menores, pero se convierten en obstáculos críticos cuando se requiere una actuación inmediata y eficaz.
Capacitación para el uso y revisión del DEA desfibrilador
Además del mantenimiento técnico, es importante que las personas encargadas de usar y revisar el DEA estén debidamente capacitadas. Esto incluye conocimientos básicos de primeros auxilios, reanimación cardiopulmonar (RCP) y el funcionamiento específico del modelo de desfibrilador que se encuentra en las instalaciones.
Existen cursos cortos, presenciales o en línea, que permiten adquirir estas habilidades de forma sencilla. Muchas marcas también ofrecen formación como parte de la compra del equipo o el contrato de mantenimiento. Una capacitación adecuada mejora el tiempo de respuesta y aumenta la confianza de los usuarios al momento de intervenir.
Señalización y registro: elementos que también cuentan
El DEA desfibrilador debe estar claramente señalizado dentro del espacio donde se ubica. Contar con indicaciones visibles y comprensibles puede ahorrar segundos valiosos durante una emergencia. También es útil colocar un instructivo resumido o infografía con los pasos básicos para su uso.
En cuanto al registro, es recomendable llevar un control físico o digital que contenga:
- Fecha de adquisición del equipo.
- Fecha de vencimiento de electrodos y batería.
- Registro de pruebas automáticas realizadas.
- Resultados de inspecciones periódicas.
- Historial de uso, en caso de haber sido activado.
Esto no solo facilita el seguimiento, sino que también puede ser solicitado por autoridades de salud o seguridad ocupacional en caso de auditorías o verificaciones.
Compromiso institucional con la seguridad y la salud
El DEA desfibrilador representa un compromiso con la vida. Su presencia en una empresa, escuela o espacio público refleja una cultura de prevención y responsabilidad. Sin embargo, este compromiso no termina al instalar el equipo; debe mantenerse con acciones constantes que aseguren su operatividad.
Establecer protocolos internos de mantenimiento, asignar responsables y fomentar la capacitación continua son pasos que consolidan una política de salud preventiva dentro de cualquier institución. Esta cultura no solo mejora la preparación ante emergencias, sino que también fortalece la confianza de empleados, usuarios y visitantes.
Tener un DEA desfibrilador en condiciones óptimas es un acto de responsabilidad. Su mantenimiento, aunque sencillo, tiene un impacto directo en la capacidad de respuesta ante una de las situaciones médicas más críticas. Por ello, invertir tiempo y recursos en su cuidado no solo es recomendable, sino indispensable.
-
Guía completa para elegir ventiladores mecánicos según tus necesidades clínicas
Seleccionar el ventilador mecánico adecuado puede marcar la diferencia en la recuperación y estabilidad de un paciente crítico. En el entorno clínico actual, donde la personalización del tratamiento es cada vez más importante, contar con un equipo de soporte respiratorio que se adapte a las condiciones específicas de cada caso resulta esencial. Esta guía te ayudará a comprender los aspectos clave que debes considerar al elegir entre los distintos tipos de ventiladores mecánicos, para que puedas tomar decisiones informadas y eficaces.
¿Qué es un ventilador mecánico y por qué es crucial en medicina?
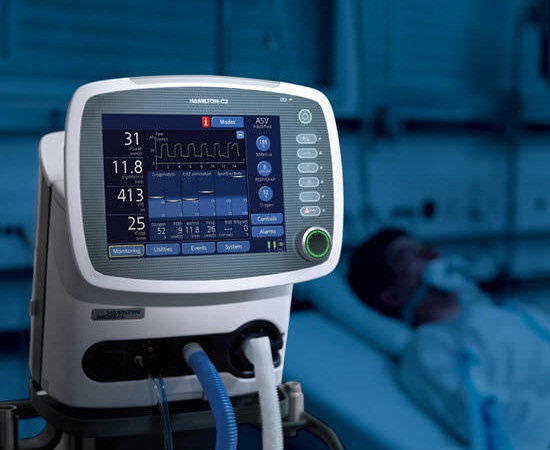 Un ventilador mecánico es un dispositivo médico que asiste o reemplaza la función respiratoria en pacientes con insuficiencia respiratoria aguda o crónica. Su función es proporcionar aire (con o sin oxígeno adicional) a los pulmones con presión, volumen y frecuencia regulada. Este soporte es vital en situaciones como cirugías mayores, enfermedades pulmonares, traumas, sepsis, coma o durante la sedación en unidades de terapia intensiva.
Un ventilador mecánico es un dispositivo médico que asiste o reemplaza la función respiratoria en pacientes con insuficiencia respiratoria aguda o crónica. Su función es proporcionar aire (con o sin oxígeno adicional) a los pulmones con presión, volumen y frecuencia regulada. Este soporte es vital en situaciones como cirugías mayores, enfermedades pulmonares, traumas, sepsis, coma o durante la sedación en unidades de terapia intensiva.Existen diversos modelos de ventiladores para uso clínico, cada uno con características específicas según la condición del paciente, el entorno donde se utilice y los recursos del hospital o centro médico. Elegir correctamente el equipo asegura una mejor adaptación del paciente y reduce el riesgo de complicaciones asociadas.
Clasificación de ventiladores mecánicos por tipo de uso
Al momento de decidir qué ventilador adquirir, es fundamental conocer los diferentes tipos disponibles en el mercado. Cada uno está diseñado para cumplir con necesidades particulares.
1. Ventiladores mecánicos de cuidados intensivos
Estos modelos son los más completos. Ofrecen múltiples modos de ventilación, monitoreo avanzado, alarmas configurables y gran precisión en el ajuste de parámetros. Se utilizan en pacientes críticos que requieren un soporte respiratorio prolongado e intensivo. Son ideales para hospitales con infraestructura completa y personal capacitado.2. Ventiladores mecánicos portátiles
Diseñados para ser compactos, livianos y de fácil traslado. Se emplean en ambulancias, traslados interhospitalarios o áreas donde no hay disponibilidad inmediata de una UCI. Aunque tienen funciones limitadas comparadas con los de terapia intensiva, son eficaces en emergencias.3. Ventiladores de emergencia o de transporte
Suelen ser más simples, con controles básicos de volumen y presión. Son utilizados en zonas rurales, ambulancias o en casos de desastres naturales donde se requiere intervención rápida y sencilla.4. Ventiladores pediátricos y neonatales
Adaptados para funcionar con volúmenes y presiones muy bajas, estos dispositivos están diseñados para atender a recién nacidos y niños pequeños. Su precisión y sensibilidad deben ser superiores debido a la fragilidad de los pacientes.Modos de ventilación: clave para una elección efectiva
Una característica determinante en la elección de ventiladores mecánicos es la variedad de modos de ventilación que ofrece. Algunos de los más comunes incluyen:
- Ventilación controlada por volumen (VCV): Entrega un volumen predeterminado de aire en cada inspiración. Ideal para pacientes sin esfuerzo respiratorio.
- Ventilación controlada por presión (PCV): Mantiene una presión específica durante la fase inspiratoria, útil en pulmones frágiles o con bajo cumplimiento.
- Ventilación asistida: Detecta el esfuerzo del paciente e inicia el ciclo respiratorio, facilitando la transición hacia la respiración espontánea.
- Ventilación de soporte con presión (PSV): Ideal para pacientes en proceso de destete, ya que ofrece ayuda parcial según el esfuerzo del paciente.
Cuantos más modos permita configurar el ventilador, mayor será su versatilidad para adaptarse a distintas fases del tratamiento respiratorio.
Parámetros técnicos a considerar al elegir un ventilador
Además del tipo y los modos de ventilación, existen aspectos técnicos que influyen en la efectividad del equipo:
- Rango de volumen tidal: Es importante que el ventilador permita ajustar el volumen desde cifras muy bajas (para neonatos) hasta valores altos (para adultos con necesidades especiales).
- Presión positiva al final de la espiración (PEEP): Este parámetro evita el colapso alveolar, fundamental en el tratamiento del síndrome de distrés respiratorio agudo.
- Alarmas programables: El equipo debe contar con sistemas de alarma auditiva y visual que alerten en caso de desconexión, presión anormal o apnea.
- Pantalla de monitoreo: Una interfaz clara y de fácil lectura es esencial para ajustar parámetros y monitorear al paciente en tiempo real.
- Fuente de energía y batería de respaldo: En zonas con problemas de suministro eléctrico, contar con una batería recargable o fuente alternativa puede ser vital.
Consideraciones clínicas según el perfil del paciente
Cada paciente requiere un enfoque particular. A continuación, se presentan recomendaciones generales según la condición del usuario:
Pacientes críticos: Necesitan ventiladores complejos con monitoreo avanzado, múltiples modos de ventilación y sensores de flujo. Generalmente están sedados o intubados, por lo que se requiere soporte total.
Pacientes con enfermedades respiratorias crónicas: Como los que padecen EPOC o fibrosis pulmonar, pueden beneficiarse de ventilación no invasiva en ciertos momentos. En estos casos, los ventiladores con mascarillas faciales son adecuados.
Pacientes en recuperación postoperatoria: Pueden necesitar soporte temporal con ventiladores sencillos, solo durante la fase de despertar o eliminación de los efectos de la anestesia.
Niños y neonatos: Deben utilizar ventiladores específicos con sistemas de humidificación, volúmenes extremadamente bajos y alta precisión de control.
Importancia del proveedor y del servicio postventa
Un factor frecuentemente olvidado en la elección de ventiladores mecánicos es la calidad del soporte ofrecido por el proveedor. Más allá de las especificaciones técnicas, es indispensable que el equipo cuente con respaldo en:
- Capacitación del personal médico
- Disponibilidad de repuestos y consumibles
- Mantenimiento preventivo y correctivo
- Garantías y actualizaciones de software
La elección de un proveedor con experiencia en ventilación mecánica puede garantizar que el dispositivo opere de forma óptima durante su vida útil y que siempre esté en condiciones seguras para el paciente.
Accesorios esenciales y compatibilidad
Un ventilador no funciona de manera aislada. Necesita accesorios compatibles para asegurar un tratamiento eficaz y seguro. Entre ellos destacan:
- Filtros antibacterianos y antivirales
- Humidificadores
- Circuitos respiratorios de un solo uso o reutilizables
- Mascarillas para ventilación no invasiva
- Sensores de presión y flujo
La disponibilidad de estos elementos, así como su compatibilidad con el modelo adquirido, debe ser verificada antes de realizar la compra.
La elección del ventilador mecánico ideal depende de múltiples factores: desde el estado clínico del paciente, hasta la infraestructura médica disponible. Conocer en detalle los tipos, modos y características de estos dispositivos permite tomar decisiones responsables, que mejoren la calidad del tratamiento respiratorio y eleven los estándares de atención en cualquier unidad médica.
-
¿Cómo debo prepararme para un ultrasonido obstétrico?
 El ultrasonido obstétrico es una herramienta esencial en el seguimiento del embarazo, ya que permite observar en tiempo real el desarrollo del feto, la placenta, el líquido amniótico y otras estructuras intrauterinas. Este estudio de imagen es seguro, no invasivo y se puede realizar en diferentes etapas de la gestación. Para obtener resultados óptimos, es importante seguir ciertas indicaciones previas que aseguren una buena calidad de las imágenes y una adecuada interpretación por parte del especialista.
El ultrasonido obstétrico es una herramienta esencial en el seguimiento del embarazo, ya que permite observar en tiempo real el desarrollo del feto, la placenta, el líquido amniótico y otras estructuras intrauterinas. Este estudio de imagen es seguro, no invasivo y se puede realizar en diferentes etapas de la gestación. Para obtener resultados óptimos, es importante seguir ciertas indicaciones previas que aseguren una buena calidad de las imágenes y una adecuada interpretación por parte del especialista.Preparación general antes del ultrasonido obstétrico
La preparación para un ultrasonido obstétrico varía dependiendo del trimestre en el que se realiza y de la vía de abordaje, ya sea transabdominal o transvaginal. En términos generales, para los estudios realizados en el primer trimestre por vía transabdominal, se recomienda acudir con la vejiga moderadamente llena. Esto mejora la visualización del útero y del embrión, ya que una vejiga distendida ayuda a desplazar las asas intestinales y proporciona una ventana acústica más clara.
Para lograrlo, se sugiere beber entre 500 y 750 mililitros de agua aproximadamente una hora antes del estudio, evitando orinar durante ese tiempo. Esta recomendación suele aplicarse a estudios realizados antes de la semana 12 de gestación.
En cambio, si el estudio es transvaginal, no se requiere vejiga llena. De hecho, en estos casos se solicita al paciente que vacíe la vejiga previamente, ya que una vejiga llena podría dificultar la visualización detallada de las estructuras pélvicas.
Consideraciones para el ultrasonido obstétrico en segundo y tercer trimestre
A partir del segundo trimestre, la vejiga ya no necesita estar llena para los estudios por vía abdominal, ya que el útero ha aumentado de tamaño y es fácilmente accesible mediante el transductor. Para estos casos, lo importante es usar ropa cómoda que permita exponer el abdomen sin dificultad. También se recomienda acudir con anticipación suficiente para evitar retrasos y permitir que el personal médico recopile antecedentes clínicos relevantes.
En algunas evaluaciones específicas, como el ultrasonido morfológico o el estudio Doppler, el especialista puede requerir condiciones particulares, las cuales serán informadas previamente por el centro médico.
Indicaciones médicas y acompañamiento
Antes del ultrasonido obstétrico, es importante informar al médico si existen antecedentes relevantes como embarazos múltiples, cirugías uterinas previas, sangrados, enfermedades crónicas o factores de riesgo obstétrico. Estos datos permitirán al especialista enfocar el estudio en aspectos clave y garantizar una valoración completa.
En la mayoría de los casos, se permite el acompañamiento de una persona durante el estudio, lo cual puede favorecer el bienestar emocional de la paciente y fortalecer el vínculo familiar. Sin embargo, esta posibilidad puede depender de la política del centro donde se realice el estudio.
Acudir a tus controles prenatales con la preparación adecuada mejora la calidad del seguimiento médico. Agenda tus estudios a tiempo y cuida tu salud. Realiza tus pruebas de laboratorio con pago en línea y aprovecha beneficios exclusivos. Tu bienestar y el de tu bebé son prioridad.
-
Desfibriladores automáticos: cómo funcionan y por qué son vitales
En una situación crítica donde una persona sufre un paro cardíaco repentino, cada segundo cuenta. Es en esos momentos cuando los desfibriladores automáticos marcan la diferencia entre la vida y la muerte. Estos dispositivos han revolucionado la atención de emergencias al permitir que cualquier persona, incluso sin formación médica, pueda intervenir rápidamente para salvar una vida. Su facilidad de uso, diseño intuitivo y alta efectividad los convierten en herramientas esenciales en lugares públicos, empresas, hogares y centros educativos.
¿Qué es un desfibrilador automático y cómo actúa?
 Un desfibrilador automático externo (DEA) es un dispositivo médico diseñado para tratar arritmias potencialmente mortales, como la fibrilación ventricular, que pueden producirse durante un paro cardíaco. Su función principal es administrar una descarga eléctrica controlada al corazón para restablecer un ritmo cardíaco normal.
Un desfibrilador automático externo (DEA) es un dispositivo médico diseñado para tratar arritmias potencialmente mortales, como la fibrilación ventricular, que pueden producirse durante un paro cardíaco. Su función principal es administrar una descarga eléctrica controlada al corazón para restablecer un ritmo cardíaco normal.El proceso es sencillo: una vez encendido, el DEA analiza el ritmo cardíaco de la persona y determina automáticamente si se necesita una descarga. Si es así, el dispositivo indica al usuario cuándo presionar el botón para administrar la descarga o lo hace de manera automática, según el modelo. Todo el procedimiento es guiado por instrucciones visuales y auditivas, lo que permite a cualquier persona seguir los pasos adecuados sin experiencia previa.
La importancia de actuar en los primeros minutos
El tiempo es un factor crítico en casos de paro cardíaco súbito. Se estima que por cada minuto que pasa sin atención, las probabilidades de supervivencia disminuyen entre un 7% y un 10%. Después de 10 minutos sin intervención, las posibilidades de sobrevivir son mínimas.
Aquí es donde los desfibriladores automáticos externos se vuelven vitales. Gracias a su diseño práctico y sus instrucciones paso a paso, permiten que cualquier testigo del evento pueda intervenir de inmediato mientras llega el equipo médico especializado. Esta respuesta rápida puede aumentar las probabilidades de supervivencia hasta en un 70%.
Diferencias entre desfibriladores automáticos y semiautomáticos
Dentro del mundo de la desfibrilación existen dos tipos principales: los desfibriladores automáticos y los semiautomáticos. Ambos comparten la capacidad de analizar el ritmo cardíaco, pero difieren en el momento de aplicar la descarga.
- Desfibrilador automático: Una vez que detecta una arritmia que requiere intervención, el equipo administra la descarga eléctrica de manera automática, sin que el usuario tenga que presionar ningún botón.
- Desfibrilador semiautomático: El usuario debe confirmar y presionar un botón para que se aplique la descarga, siempre guiado por las indicaciones del aparato.
Ambos tipos son efectivos, pero los automáticos suelen recomendarse en entornos donde los usuarios pueden sentirse más inseguros al momento de tomar decisiones bajo presión.
¿Quién puede usar un desfibrilador automático?
Uno de los grandes avances de estos equipos es que están pensados para ser utilizados por cualquier persona, sin necesidad de conocimientos médicos. La mayoría de los desfibriladores automáticos externos están diseñados con sensores que evitan errores, como aplicar una descarga si no es necesaria.
Además, están acompañados de instrucciones por voz claras, algunos con pantallas o diagramas que indican cómo colocar los electrodos y qué hacer paso a paso. Por esta razón, son ideales para ser instalados en escuelas, oficinas, aeropuertos, centros comerciales y otros espacios públicos.
Aunque no es obligatorio, recibir una capacitación básica en reanimación cardiopulmonar (RCP) y uso del DEA puede aumentar la confianza y eficacia en situaciones reales.
Desfibriladores automáticos en espacios públicos
En muchos países, contar con desfibriladores automáticos en lugares de alta afluencia ya es una exigencia legal o una recomendación de salud pública. Su presencia se ha vuelto común en estaciones de tren, aeropuertos, estadios, centros deportivos, plazas comerciales, universidades y edificios gubernamentales.
Esta estrategia responde a la necesidad de reducir los tiempos de respuesta ante una emergencia cardíaca. Tener uno de estos dispositivos a pocos metros del lugar del incidente permite que se actúe con rapidez, incluso antes de que lleguen los servicios de emergencia.
Implementar programas de acceso público al DEA también promueve la conciencia social y la formación en primeros auxilios entre la comunidad.
Mantenimiento y revisión periódica del equipo
Para garantizar su eficacia, los desfibriladores automáticos deben mantenerse en buen estado. Aunque su mantenimiento es mínimo, es importante verificar ciertos aspectos con regularidad:
- Estado de la batería: suele tener una vida útil de 2 a 5 años, dependiendo del modelo.
- Electrodos: tienen fecha de caducidad y deben sustituirse según las recomendaciones del fabricante.
- Autotest del dispositivo: muchos DEA realizan pruebas automáticas periódicas para asegurar su funcionamiento y muestran una luz verde o mensaje si todo está en orden.
También es aconsejable que una persona designada en la institución o espacio público revise el estado del equipo al menos una vez al mes.
Beneficios de contar con un DEA en tu entorno
Tener acceso a desfibriladores automáticos no solo salva vidas, también ofrece otros beneficios tangibles:
- Tranquilidad para el personal y visitantes: Saber que hay un dispositivo de respuesta rápida ante emergencias cardíacas genera confianza.
- Cumplimiento normativo: En ciertos países o industrias, contar con un DEA puede ser parte de los requerimientos de salud y seguridad laboral.
- Responsabilidad social: Las empresas que invierten en este tipo de tecnología demuestran su compromiso con el bienestar de su comunidad y colaboradores.
Además, incorporar desfibriladores a los protocolos de seguridad fortalece la cultura organizacional y promueve una actitud proactiva ante emergencias.
Un aliado indispensable en la cadena de supervivencia
Los desfibriladores automáticos externos forman parte fundamental de lo que se conoce como “cadena de supervivencia”, un concepto creado por la American Heart Association. Esta cadena incluye:
- Reconocimiento rápido del paro cardíaco y activación del sistema de emergencia.
- Inicio inmediato de la RCP por parte de testigos.
- Uso del desfibrilador automático tan pronto como esté disponible.
- Atención avanzada por los servicios médicos de emergencia.
- Cuidados posteriores en el hospital.
Romper esta cadena o retrasar uno de sus eslabones reduce drásticamente las posibilidades de salvar una vida. Por eso, el acceso a un DEA y el conocimiento básico de su uso son pasos decisivos para reforzar cada eslabón y aumentar las tasas de recuperación sin secuelas.
Tecnología al servicio de la vida
En los últimos años, los avances en diseño, conectividad y eficiencia han hecho que los desfibriladores automáticos sean más livianos, más intuitivos y más accesibles. Algunos modelos incluso permiten conectarse con aplicaciones móviles o plataformas de monitoreo en tiempo real para mejorar la trazabilidad de los eventos y la respuesta médica posterior.
La posibilidad de salvar una vida en segundos es real y está al alcance de todos. Incorporar un DEA a nuestro entorno ya no es una opción reservada a hospitales o ambulancias. Es una inversión en seguridad, en humanidad y en responsabilidad colectiva.
-
¿El ultrasonido mamario reemplaza a la mastografía?
El ultrasonido mamario y la mastografía son dos estudios complementarios utilizados para la evaluación y detección de alteraciones en el tejido mamario. Cada uno tiene características específicas que los hacen más adecuados para diferentes contextos clínicos, y comprender sus diferencias es fundamental para saber cuándo se indica uno u otro.
Diferencias entre ultrasonido mamario y mastografía
 La mastografía es una técnica radiológica que utiliza rayos X para obtener imágenes detalladas de la mama, permitiendo detectar microcalcificaciones y alteraciones estructurales con alta resolución. Es el estudio de elección en programas de tamizaje para mujeres mayores de 40 años debido a su capacidad para identificar lesiones tempranas, incluso antes de que sean palpables.
La mastografía es una técnica radiológica que utiliza rayos X para obtener imágenes detalladas de la mama, permitiendo detectar microcalcificaciones y alteraciones estructurales con alta resolución. Es el estudio de elección en programas de tamizaje para mujeres mayores de 40 años debido a su capacidad para identificar lesiones tempranas, incluso antes de que sean palpables.Por otro lado, el ultrasonido mamario utiliza ondas sonoras de alta frecuencia para generar imágenes en tiempo real. No emplea radiación ionizante, lo que lo hace seguro para mujeres jóvenes, embarazadas o con tejido mamario denso, donde la mastografía puede ser menos efectiva debido a la superposición de estructuras glandulares y fibrosas.
Ultrasonido mamario como complemento diagnóstico
El ultrasonido mamario no reemplaza a la mastografía, sino que la complementa. En mujeres con mamas densas, donde las imágenes de mastografía pueden resultar poco claras, el ultrasonido ayuda a diferenciar entre masas sólidas y quistes líquidos. Además, este estudio es útil para evaluar lesiones detectadas en la mastografía y para guiar procedimientos intervencionistas como biopsias o drenajes.
En pacientes con síntomas palpables o alteraciones clínicas, el ultrasonido mamario permite una evaluación más detallada de la lesión, facilitando el diagnóstico diferencial entre tumores benignos y malignos, así como inflamaciones o abscesos.
Indicaciones específicas para cada estudio
La mastografía se recomienda como estudio rutinario para la detección temprana de cáncer de mama en mujeres a partir de los 40 años o antes en casos de alto riesgo. Su capacidad para identificar microcalcificaciones y lesiones mínimas la hace indispensable en programas de tamizaje poblacional.
El ultrasonido mamario, en cambio, es indicado en mujeres jóvenes con tejido mamario denso, en pacientes con implantes mamarios para evaluar el estado del tejido circundante, o como complemento cuando la mastografía muestra resultados inconclusos. También se utiliza para el seguimiento y control de lesiones benignas previamente identificadas.
Ventajas y limitaciones del ultrasonido mamario
Entre las ventajas del ultrasonido mamario destaca su seguridad, al no utilizar radiación, y su capacidad para distinguir entre lesiones sólidas y quísticas. Además, permite estudios dinámicos y evaluación de vasos sanguíneos mediante Doppler, lo que aporta información sobre la vascularización de una lesión.
Sin embargo, tiene limitaciones para detectar microcalcificaciones y lesiones muy pequeñas, aspectos en los que la mastografía tiene superioridad. Por esta razón, no puede considerarse un reemplazo completo, sino una herramienta complementaria.
Mantener un seguimiento adecuado de la salud mamaria es fundamental para la detección oportuna de cualquier alteración. Se recomienda acudir con el especialista para determinar el estudio más adecuado según la edad, antecedentes y síntomas. Cuida tu salud y realiza tus estudios de laboratorio para un diagnóstico preciso y a tiempo.
-
Mantenimiento del DEA desfibrilador: consejos para garantizar su funcionamiento óptimo
El DEA desfibrilador (Desfibrilador Externo Automático) es un dispositivo que puede salvar vidas en segundos. Diseñado para ser utilizado por cualquier persona, incluso sin formación médica, su presencia en espacios públicos, empresas, escuelas o instalaciones deportivas es cada vez más común. Sin embargo, tener uno disponible no es suficiente. Para asegurar su efectividad en una emergencia, es fundamental realizar un mantenimiento periódico y adecuado que garantice su funcionamiento óptimo en todo momento.
Un DEA que no ha sido revisado o que presenta fallas técnicas podría convertirse en un obstáculo más que en una solución durante un paro cardíaco. Por eso, conocer las recomendaciones básicas de conservación y supervisión del equipo es tan importante como saber cómo usarlo.
¿Por qué es importante el mantenimiento del DEA desfibrilador?
Aunque el DEA desfibrilador está diseñado para ser robusto, confiable y de uso sencillo, es un equipo médico que requiere ciertas condiciones para mantenerse operativo. A diferencia de otros dispositivos electrónicos, su papel es crucial en momentos límite, donde no hay margen de error. Un mantenimiento adecuado no solo previene fallas técnicas, sino que también permite detectar a tiempo problemas como baterías descargadas, parches vencidos o mal almacenamiento.
Una revisión periódica asegura que el DEA esté listo para ser usado de inmediato en caso de una emergencia. Su buen estado puede marcar la diferencia entre la vida y la muerte, y forma parte de cualquier protocolo serio de seguridad y prevención en instituciones y espacios públicos.
Componentes que requieren revisión
El mantenimiento del DEA implica una serie de tareas que se centran principalmente en sus componentes críticos. Aunque muchos equipos modernos realizan autocomprobaciones automáticas, es importante verificar manualmente algunos aspectos esenciales:
-
 Batería: Cada DEA cuenta con una batería de larga duración, pero esta no es infinita. El tiempo de vida útil varía entre 2 y 5 años, dependiendo del modelo. Es fundamental revisar su carga periódicamente y reemplazarla según las recomendaciones del fabricante o cuando el equipo lo indique.
Batería: Cada DEA cuenta con una batería de larga duración, pero esta no es infinita. El tiempo de vida útil varía entre 2 y 5 años, dependiendo del modelo. Es fundamental revisar su carga periódicamente y reemplazarla según las recomendaciones del fabricante o cuando el equipo lo indique.
- Electrodos o parches: Son los adhesivos que se colocan en el pecho del paciente para transmitir la descarga. Tienen fecha de caducidad, ya que su gel conductor puede secarse o deteriorarse. Es necesario tener un juego de repuesto disponible y asegurarse de que los almacenados estén en buenas condiciones.
- Indicadores visuales o auditivos: La mayoría de los DEA desfibriladores tiene luces o señales sonoras que alertan sobre su estado. Una luz verde indica que el equipo está listo para usarse, mientras que una luz roja o una alarma son señales de mal funcionamiento o necesidad de revisión.
- Estuche o gabinete: El entorno donde se guarda el desfibrilador también debe mantenerse limpio, seco y bien señalizado. Un mal almacenamiento puede exponer al equipo a humedad, polvo o golpes que afecten su rendimiento.
Frecuencia del mantenimiento y revisiones sugeridas
Las revisiones del DEA desfibrilador deben realizarse con una frecuencia determinada por el fabricante, pero también es recomendable establecer rutinas internas en el lugar donde se encuentra instalado. Algunos consejos prácticos incluyen:
- Inspección semanal visual: Verificar que el dispositivo esté en su lugar, sin obstrucciones, con los indicadores en verde y sin daños visibles en el estuche o los accesorios.
- Revisión mensual completa: Incluir la comprobación de fecha de caducidad de los electrodos, nivel de batería (si aplica) y limpieza del equipo y su entorno.
- Chequeo semestral o anual por técnico autorizado: Algunos modelos requieren revisiones más detalladas o actualización de software que deben ser realizadas por personal capacitado.
También es conveniente llevar un registro físico o digital de todas las inspecciones realizadas, incluyendo fechas, observaciones y responsables de cada revisión. Esto no solo ayuda a mantener el orden, sino que puede ser útil para auditorías internas o externas.
¿Quién debe encargarse del mantenimiento?
Aunque muchas funciones del DEA son automáticas, debe existir un responsable claro de su supervisión. En empresas, escuelas u oficinas, esta tarea suele recaer en el equipo de brigadistas, personal de seguridad o salud ocupacional. En espacios públicos, el mantenimiento puede ser asumido por la administración del lugar o servicios contratados específicamente para esa función.
Capacitar a quienes tengan esta responsabilidad es fundamental. No basta con asignar el rol, también se debe asegurar que comprendan el funcionamiento del equipo, los signos de advertencia y los pasos a seguir en caso de necesitar reparaciones o reemplazos.
Reemplazo de baterías y electrodos
Tanto la batería como los electrodos del DEA desfibrilador tienen vida útil limitada, incluso si no se ha utilizado el equipo. Reemplazarlos a tiempo es una tarea preventiva clave.
- Baterías: La mayoría de los fabricantes indica cuándo es necesario hacer el cambio. Además, el propio desfibrilador suele emitir señales cuando la batería está baja. No se debe esperar a que se agote por completo, ya que un equipo sin energía es inútil en una emergencia.
- Electrodos: Tienen una fecha de caducidad impresa en su empaque. Si están vencidos, deben ser reemplazados inmediatamente. Es recomendable tener siempre un juego extra en reserva.
Mantener estos insumos en condiciones óptimas y dentro del periodo de vigencia es parte esencial del mantenimiento del DEA.
Consejos para un almacenamiento seguro
El lugar donde se resguarda el DEA también influye en su funcionamiento. Algunas recomendaciones para garantizar su conservación incluyen:
- Ubicación accesible y visible: El equipo debe estar a la vista y claramente identificado con señalética internacional de desfibrilador. Nunca debe estar oculto ni bajo llave sin acceso inmediato.
- Protección contra el clima: Si se encuentra en exteriores, debe estar en un gabinete con protección contra lluvia, calor extremo o humedad.
- Libre de obstáculos: El acceso al DEA debe estar siempre despejado. En una emergencia, cada segundo cuenta y no debe perderse tiempo buscando el equipo.
- Revisión del entorno: Además del equipo en sí, conviene revisar que los accesorios, manuales, guantes o mascarillas estén en el gabinete, limpios y disponibles.
Qué hacer si el DEA ha sido utilizado
Después de que un DEA ha sido empleado en una emergencia, aunque haya funcionado correctamente, debe ser inspeccionado inmediatamente. Es probable que sea necesario reemplazar la batería, los electrodos y verificar su operatividad completa.
La mayoría de los fabricantes recomienda que, tras su uso, el equipo sea evaluado por un técnico para asegurar que quedó en condiciones óptimas para su próximo uso. Además, algunos modelos permiten descargar un informe del evento, útil para análisis clínicos o fines legales.
Tener un DEA desfibrilador disponible es una gran responsabilidad. Pero garantizar que funcione cuando más se necesita no es difícil si se cuenta con un plan de mantenimiento adecuado, responsables capacitados y una cultura institucional orientada a la prevención. El cuidado continuo del equipo es parte del compromiso con la vida. Un DEA en buen estado es más que un aparato: es una promesa activa de auxilio en los momentos más urgentes.
-
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.