-
¿Cuándo es recomendable hacerse un ultrasonido mamario?
El ultrasonido mamario es una herramienta diagnóstica fundamental para evaluar el tejido mamario. Utiliza ondas sonoras de alta frecuencia para generar imágenes en tiempo real de la mama, lo cual permite observar la estructura interna sin emplear radiación. Este estudio es particularmente útil en diversas etapas de la vida de la mujer y en diferentes contextos clínicos.
Edad y densidad mamaria como factores clave
Uno de los factores más importantes para determinar cuándo realizarse un ultrasonido mamario es la edad. En mujeres menores de 40 años, suele ser el estudio de elección debido a que el tejido mamario tiende a ser más denso, lo que dificulta la interpretación de una mastografía. En estos casos, el ultrasonido permite detectar con claridad quistes, nódulos o alteraciones en la arquitectura glandular.
En mujeres jóvenes con antecedentes familiares de cáncer de mama o con hallazgos clínicos sospechosos, como masas palpables, el ultrasonido es una herramienta eficaz para evaluar la naturaleza de la lesión. También se utiliza para complementar estudios realizados en mujeres mayores cuando existe duda diagnóstica.
Presencia de síntomas mamarios
Cuando una mujer presenta síntomas como dolor persistente en una zona específica de la mama, secreción anormal por el pezón, enrojecimiento localizado o presencia de una masa palpable, el ultrasonido mamario se convierte en una indicación inmediata. Este estudio permite identificar si se trata de un quiste simple, un fibroadenoma, una inflamación localizada o una lesión con características sospechosas.
Es importante no subestimar la presencia de síntomas, aunque sean leves o intermitentes. El ultrasonido proporciona una visión detallada que ayuda al médico a tomar decisiones clínicas más precisas y oportunas.
Evaluación de hallazgos en otros estudios
En muchas ocasiones, el ultrasonido mamario es solicitado como complemento a la mastografía. Si en este estudio aparecen imágenes dudosas o densidades mal definidas, el ultrasonido puede aclarar si la estructura observada es sólida o líquida. También es de gran utilidad para guiar biopsias con aguja fina o gruesa, aumentando la precisión diagnóstica del procedimiento.
 Cuando se detectan hallazgos con clasificación BI-RADS 3 o 4, el seguimiento mediante ultrasonido permite observar si existe crecimiento o cambios en la forma de la lesión con el paso del tiempo.
Cuando se detectan hallazgos con clasificación BI-RADS 3 o 4, el seguimiento mediante ultrasonido permite observar si existe crecimiento o cambios en la forma de la lesión con el paso del tiempo.Estudios de control y vigilancia en pacientes con riesgo
Las mujeres con antecedentes personales o familiares de cáncer de mama, mutaciones genéticas asociadas (como BRCA1 o BRCA2) o exposición a radiación torácica en la infancia, deben realizarse evaluaciones periódicas. En estos casos, el ultrasonido mamario forma parte del protocolo de vigilancia, junto con otros estudios como la mastografía o la resonancia magnética mamaria.
Asimismo, pacientes con implantes mamarios pueden beneficiarse del ultrasonido para descartar rupturas o desplazamientos, así como para evaluar tejido adyacente sin interferencias por el material protésico.
El cuidado de la salud mamaria es esencial para una detección temprana y un tratamiento oportuno. No esperes a presentar síntomas para actuar. Realiza tus chequeos con regularidad y agenda una prueba de laboratorio. ¡Cuida tu bienestar integral!
-
¿Qué diferencia hay entre un ultrasonido hepatobiliar simple y uno con doppler?
El ultrasonido hepatobiliar es un estudio diagnóstico que permite evaluar con precisión el hígado, la vesícula biliar y las vías biliares. Existen dos modalidades principales de este examen: el ultrasonido hepatobiliar simple y el ultrasonido con doppler. Cada uno tiene características específicas y ofrece información distinta que complementa la valoración clínica y radiológica.
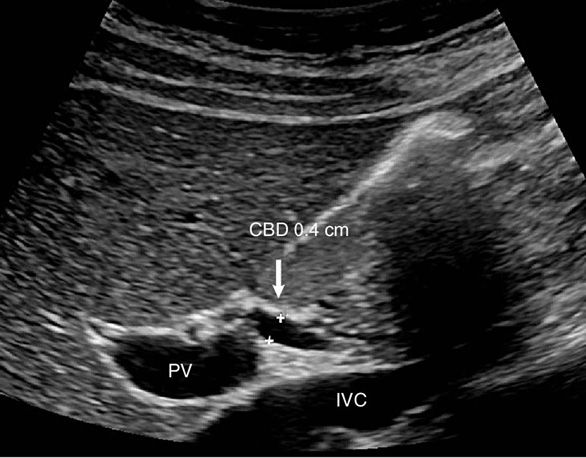 Ultrasonido hepatobiliar simple: evaluación estructural
Ultrasonido hepatobiliar simple: evaluación estructuralEl ultrasonido hepatobiliar simple utiliza ondas sonoras para obtener imágenes en tiempo real de las estructuras anatómicas del sistema hepatobiliar. Este método permite observar el tamaño, forma, textura y presencia de lesiones o alteraciones en el hígado, la vesícula biliar y los conductos biliares.
Con este estudio se pueden identificar patologías como cálculos biliares, colecistitis, hígado graso, tumores hepáticos, quistes y dilatación de conductos biliares. También ayuda a evaluar anomalías en la pared vesicular y detectar líquido libre en la cavidad abdominal.
El ultrasonido simple es el primer paso en la evaluación por imágenes y es altamente efectivo para el diagnóstico estructural de la mayoría de las enfermedades hepatobiliares.
Ultrasonido hepatobiliar con doppler: análisis vascular
El ultrasonido con doppler añade una función especializada que permite estudiar el flujo sanguíneo dentro de los vasos que irrigan el hígado y las vías biliares. Esta modalidad evalúa la velocidad, dirección y características del flujo sanguíneo, lo que resulta crucial para detectar alteraciones hemodinámicas asociadas a enfermedades hepáticas.
Con el doppler es posible identificar complicaciones como trombosis de la vena porta, hipertensión portal, alteraciones vasculares tumorales, malformaciones arteriovenosas o insuficiencia hepática. Además, contribuye a valorar la perfusión hepática y la circulación biliar, datos que no son accesibles mediante el ultrasonido simple.
Este estudio es complementario y generalmente se solicita cuando el médico necesita una evaluación más profunda del sistema vascular hepático.
Diferencias clínicas y aplicaciones de ambas modalidades
La principal diferencia entre el ultrasonido hepatobiliar simple y el doppler radica en la información que cada uno aporta. Mientras que el ultrasonido simple se centra en la morfología y anatomía, el doppler proporciona datos funcionales relacionados con la circulación sanguínea.
En la práctica clínica, el ultrasonido simple suele ser suficiente para la mayoría de los diagnósticos iniciales, mientras que el doppler se emplea en casos específicos donde se sospechan trastornos vasculares o para el seguimiento de enfermedades crónicas que afectan la hemodinámica hepática.
El uso combinado de ambas técnicas permite un abordaje integral, aumentando la precisión diagnóstica y la capacidad de monitoreo.
Importancia de la elección adecuada del estudio
La decisión de realizar un ultrasonido hepatobiliar simple o con doppler depende de la evaluación clínica y los hallazgos previos. El médico especialista determinará cuál modalidad es más adecuada para cada paciente, considerando síntomas, resultados de laboratorio y necesidades diagnósticas.
Si presentas síntomas o factores de riesgo relacionados con el sistema hepatobiliar, acude con un profesional para recibir una evaluación completa. Realizar un ultrasonido hepatobiliar, ya sea simple o con doppler, junto con pruebas de laboratorio, es fundamental para cuidar tu salud y prevenir complicaciones. ¡Agenda tus estudios y protege tu bienestar integral!
-
¿Qué diferencia hay entre una tomografía y una resonancia magnética?
Los estudios de imagen médica han transformado el diagnóstico clínico, permitiendo observar estructuras internas del cuerpo humano sin necesidad de procedimientos invasivos. Entre las herramientas más utilizadas se encuentran la tomografía y la resonancia magnética, dos modalidades avanzadas que, aunque comparten el objetivo de ofrecer imágenes detalladas, difieren en su funcionamiento, indicaciones y características técnicas.
 Comprender las diferencias entre una tomografía y una resonancia magnética es fundamental para elegir el estudio más adecuado en función de la condición clínica del paciente, el área del cuerpo a evaluar y los recursos disponibles.
Comprender las diferencias entre una tomografía y una resonancia magnética es fundamental para elegir el estudio más adecuado en función de la condición clínica del paciente, el área del cuerpo a evaluar y los recursos disponibles.Fundamentos técnicos: cómo funcionan cada una
La tomografía computarizada, también conocida como TAC, utiliza rayos X para obtener imágenes del cuerpo en cortes transversales. Un equipo especializado emite radiación desde diferentes ángulos, y un sistema computarizado procesa esta información para generar imágenes en dos o tres dimensiones de órganos, tejidos y estructuras óseas. La rapidez y resolución de este estudio lo convierten en una herramienta eficaz para detectar múltiples patologías.
En contraste, la resonancia magnética no emplea radiación ionizante. Este método se basa en la aplicación de un campo magnético de alta intensidad y ondas de radiofrecuencia que estimulan los átomos de hidrógeno del cuerpo. La señal emitida por estos átomos es captada y convertida en imágenes de alta resolución. La resonancia magnética es especialmente útil para visualizar tejidos blandos con gran precisión.
Diferencias en el tipo de imagen y nivel de detalle
Una diferencia importante entre ambas técnicas radica en el tipo de estructuras que pueden observarse con mayor claridad. La tomografía ofrece una excelente visualización de los huesos, pulmones, órganos abdominales y estructuras vasculares cuando se utiliza medio de contraste. Es la prueba ideal para identificar fracturas, sangrados, masas tumorales o lesiones internas agudas.
Por otro lado, la resonancia magnética es superior para evaluar tejidos blandos como el cerebro, la médula espinal, músculos, tendones, ligamentos, cartílagos y algunos órganos internos como el útero o la próstata. Su capacidad para distinguir diferencias sutiles entre tejidos la convierte en una técnica insustituible en neurología, ortopedia y oncología.
En general, la elección depende del área anatómica a estudiar y del tipo de información que se necesita obtener. La tomografía se utiliza frecuentemente en contextos de urgencia, mientras que la resonancia se indica cuando se requiere un análisis más detallado de tejidos blandos.
Duración del procedimiento y comodidad del paciente
La tomografía es un estudio rápido, con una duración promedio de 5 a 15 minutos, lo que la hace ideal para situaciones que requieren diagnósticos inmediatos. El paciente permanece acostado sobre una camilla que se desliza brevemente dentro del escáner, y la incomodidad es mínima.
En cambio, la resonancia magnética suele tardar entre 20 y 45 minutos, dependiendo del área examinada. Durante este tiempo, el paciente debe permanecer inmóvil dentro de un túnel estrecho, lo que puede resultar incómodo para personas con claustrofobia o ansiedad. Además, el ruido generado por el equipo puede ser molesto, aunque se suelen ofrecer tapones auditivos o auriculares.
Estas diferencias en duración y experiencia pueden influir en la elección del estudio, especialmente en pacientes pediátricos, ancianos o con limitaciones físicas.
Uso de medios de contraste en cada modalidad
Tanto la tomografía como la resonancia pueden requerir el uso de medios de contraste para mejorar la visualización de ciertas estructuras. En el caso de la tomografía, el contraste más utilizado es a base de yodo y se administra por vía intravenosa o, en algunos casos, por vía oral. Su finalidad es resaltar vasos sanguíneos, órganos abdominales y tumores.
La resonancia magnética emplea un tipo de contraste distinto, basado en gadolinio. Este se utiliza con menor frecuencia y en cantidades menores. Aunque el riesgo de reacciones adversas es bajo, en pacientes con insuficiencia renal grave su uso puede estar contraindicado.
El tipo de contraste, su mecanismo de acción y los posibles efectos secundarios varían entre ambos estudios, por lo que su elección debe individualizarse.
Indicaciones clínicas de cada estudio
La tomografía es especialmente útil en los siguientes contextos:
- Evaluación de traumatismos y hemorragias internas.
- Diagnóstico rápido en emergencias.
- Detección de tumores, metástasis o lesiones en órganos sólidos.
- Estudio de enfermedades pulmonares.
- Identificación de cálculos renales o biliares.
- Angiografía por tomografía (estudio de vasos sanguíneos).
La resonancia magnética se recomienda en situaciones como:
- Estudio del sistema nervioso central: cerebro, médula espinal y nervios periféricos.
- Evaluación detallada de articulaciones, cartílago y tejidos musculares.
- Diagnóstico de enfermedades ginecológicas, prostáticas o de la glándula hipófisis.
- Detección de lesiones isquémicas tempranas o enfermedades neurodegenerativas.
- Seguimiento de tumores en tejidos blandos.
El criterio médico es fundamental para decidir qué estudio es más útil en cada caso clínico, evitando exámenes innecesarios y optimizando los recursos diagnósticos.
Contraindicaciones y precauciones específicas
Ambos estudios presentan contraindicaciones relativas que deben considerarse antes de su realización.
En la tomografía, la principal preocupación es la exposición a radiación ionizante, que debe evitarse en mujeres embarazadas y en pacientes que han recibido múltiples estudios similares en un corto periodo de tiempo. Además, el uso de contraste yodado está contraindicado en personas con alergia conocida al yodo o con función renal comprometida.
La resonancia magnética está contraindicada en pacientes con marcapasos antiguos, implantes metálicos no compatibles o cuerpos extraños ferromagnéticos. También debe evaluarse cuidadosamente en personas con claustrofobia severa, ya que el procedimiento puede resultar difícil de tolerar sin sedación.
Una valoración clínica adecuada permite identificar riesgos y tomar medidas preventivas para realizar el estudio con seguridad.
Disponibilidad y costos asociados
La tomografía computarizada suele estar más disponible en hospitales generales y centros de urgencias, debido a su rapidez y menor costo operativo. Su accesibilidad la convierte en una herramienta de primera línea en contextos hospitalarios.
La resonancia magnética requiere equipos más complejos, infraestructura especializada y personal altamente capacitado. Esto se traduce en una menor disponibilidad en centros de salud públicos y un mayor costo económico, aunque su valor diagnóstico es indiscutible en múltiples especialidades.
El acceso a cada estudio dependerá del sistema de salud, la urgencia del caso y la cobertura médica del paciente.
-
¿Es peligrosa la exposición a rayos X en una tele de tórax?
 La tele de tórax es un estudio radiológico que utiliza rayos X para generar imágenes de la cavidad torácica. Aunque se trata de una técnica segura y de rutina en la práctica clínica, es importante entender los principios de la radiación ionizante, los niveles de dosis empleados y las medidas de protección para minimizar los riesgos asociados.
La tele de tórax es un estudio radiológico que utiliza rayos X para generar imágenes de la cavidad torácica. Aunque se trata de una técnica segura y de rutina en la práctica clínica, es importante entender los principios de la radiación ionizante, los niveles de dosis empleados y las medidas de protección para minimizar los riesgos asociados.Principios de la radiación ionizante
Los rayos X son fotones de alta energía capaces de atravesar tejidos del cuerpo humano. Durante la tele de tórax, el haz de rayos X atraviesa el tórax y es atenuado de manera distinta por huesos, aire y tejidos blandos, lo que permite obtener una imagen de contraste. La exposición a radiación ionizante tiene el potencial de dañar moléculas celulares, especialmente el ADN, por lo que cada examen se justifica clínicamente para mantener un balance entre beneficio diagnóstico y riesgo radiológico.
Niveles de dosis en tele de tórax
La dosis eficaz promedio de una radiografía pulmonar frontal y lateral conjunta suele rondar 0.1 a 0.2 milisieverts (mSv). Para ponerlo en contexto, la radiación natural de fondo a la que una persona está expuesta en un año es de aproximadamente 2.4 mSv. Por tanto, una tele de tórax equivale a pocos días de exposición natural. Estos valores varían según el equipo, el protocolo y el grosor corporal del paciente, pero siempre se mantienen dentro de rangos considerados de baja dosis.
Factores de riesgo y protección
Aunque el riesgo de efectos adversos por una sola radiografía es mínimo, se aplica el principio ALARA (“As Low As Reasonably Achievable”) para reducir la exposición. En la práctica se emplean estrategias como:
- Uso de kilovoltaje alto (110–120 kVp) para disminuir la absorción superficial.
- Barras de campo bien colimadas para limitar el haz al área de interés.
- Delantales plomados y protectores tiroideos en población susceptible.
Estas medidas reducen la radiación dispersa y protegen órganos sensibles, garantizando que la tele de tórax se realice con la máxima seguridad.
Poblaciones vulnerables
Ciertos grupos requieren precauciones adicionales:
- Mujeres embarazadas: la exposición a radiación ionizante puede afectar el desarrollo fetal. Se evalúa cuidadosamente la indicación y, de ser necesario, se consideran alternativas o se implementan protecciones abdominales.
- Niños: por su mayor radiosensibilidad y vida útil más extensa, se ajusta la dosis y se utiliza inmovilización suave para evitar repeticiones.
- Pacientes jóvenes y con múltiples estudios previos: se lleva un registro de exposiciones acumuladas para evitar dosis innecesarias.
Comparación con otros estudios de imagen
En comparación con tomografía computarizada de tórax, cuya dosis puede oscilar entre 5 y 7 mSv, la tele de tórax es claramente de baja irradiación. Por ello, se prefiere como examen inicial ante sospechas de neumonía, derrame pleural, neumotórax o cardiomegalia. Cuando los hallazgos de la placa no son concluyentes, se complementa con estudios de mayor resolución, siempre valorando el riesgo-beneficio.
Recomendaciones para la práctica segura
Para optimizar la seguridad de una tele de tórax, sigue estas indicaciones:
- Comunica al personal médico si existe posibilidad de embarazo.
- Retira objetos metálicos y usa la bata radiológica proporcionada.
- Sigue las instrucciones de respiración y permanencia estática.
- Si has tenido múltiples estudios previos, informa al técnico para ajustar la dosis.
La vigilancia estricta de indicaciones y protocolos garantiza que la exposición a rayos X sea mínima y controlada.
La detección temprana de patologías torácicas es esencial para un tratamiento eficaz. Cuida tu salud y acude a tu médico para realizarte los estudios de laboratorio e imagen que requieras. ¡Protege tu bienestar con pruebas oportunas!
-
¿Qué es el tamiz neonatal y por qué es tan importante?
 El tamiz neonatal es una prueba médica fundamental que se realiza a los recién nacidos para detectar de manera temprana enfermedades congénitas que, sin tratamiento oportuno, podrían causar daño irreversible al desarrollo físico o neurológico del bebé. Esta evaluación se efectúa generalmente entre las primeras 24 y 72 horas de vida y consiste en obtener unas gotas de sangre del talón del recién nacido para su análisis en un laboratorio especializado.
El tamiz neonatal es una prueba médica fundamental que se realiza a los recién nacidos para detectar de manera temprana enfermedades congénitas que, sin tratamiento oportuno, podrían causar daño irreversible al desarrollo físico o neurológico del bebé. Esta evaluación se efectúa generalmente entre las primeras 24 y 72 horas de vida y consiste en obtener unas gotas de sangre del talón del recién nacido para su análisis en un laboratorio especializado.Gracias a su implementación, muchos trastornos que anteriormente pasaban desapercibidos en los primeros meses de vida ahora pueden diagnosticarse precozmente, mejorando de forma significativa el pronóstico y la calidad de vida de los niños afectados.
Enfermedades que puede detectar el tamiz neonatal
El objetivo principal de esta prueba es identificar enfermedades metabólicas, endocrinas, hematológicas y, en algunos casos, genéticas. Entre las patologías más comunes que se pueden detectar se encuentran:
- Hipotiroidismo congénito
- Hiperplasia suprarrenal congénita
- Fenilcetonuria
- Galactosemia
- Deficiencia de biotinidasa
- Fibrosis quística (en versiones ampliadas)
- Anemia falciforme
El número de enfermedades que se pueden detectar depende del tipo de tamiz que se realice, ya que existen versiones básicas y ampliadas. Esta última incluye un panel más extenso de padecimientos, permitiendo una cobertura más amplia en la detección temprana.
¿Cómo se realiza el tamiz neonatal?
El procedimiento es sencillo, rápido y seguro. Consiste en realizar una pequeña punción en el talón del recién nacido para recolectar unas gotas de sangre en un papel absorbente especial. Esta muestra se envía a un laboratorio especializado donde se lleva a cabo un análisis bioquímico que permite identificar posibles alteraciones.
Aunque el procedimiento puede generar una molestia momentánea al bebé, los beneficios de realizar esta prueba son incuestionables, ya que brinda la posibilidad de iniciar un tratamiento oportuno y evitar secuelas irreversibles.
Importancia del diagnóstico temprano
La gran ventaja del tamiz neonatal radica en su capacidad para identificar enfermedades antes de que se presenten síntomas. Esto permite iniciar un tratamiento adecuado en las primeras semanas de vida, momento crucial para evitar daños permanentes. En muchos casos, el diagnóstico precoz marca la diferencia entre una vida con complicaciones severas y un desarrollo saludable.
Además, cuando se identifican estas condiciones a tiempo, se pueden implementar cambios en la alimentación, terapias sustitutivas o tratamientos médicos específicos que permiten controlar o incluso revertir el impacto de la enfermedad.
Acceso al tamiz neonatal y seguimiento clínico
En México, el tamiz neonatal es parte de los servicios básicos de salud para recién nacidos. Sin embargo, existen también opciones privadas que ofrecen versiones ampliadas con tecnología de mayor alcance. Es fundamental que los padres reciban orientación médica adecuada para elegir el tipo de tamiz que mejor se adapte a las necesidades de su hijo.
Cuidar la salud desde los primeros días de vida es una decisión responsable. Si estás por recibir a un nuevo integrante en tu familia, considera realizar el tamiz neonatal y otros estudios de laboratorio que brinden seguridad y bienestar al recién nacido. ¡Pide información y hazte las pruebas necesarias!
-
¿Cómo debo prepararme antes de una resonancia magnética?
 La resonancia magnética es un estudio diagnóstico avanzado que permite obtener imágenes detalladas de órganos, tejidos y estructuras internas del cuerpo humano. Al emplear campos magnéticos y ondas de radio, esta técnica resulta especialmente útil para detectar múltiples patologías sin exponer al paciente a radiación ionizante. Sin embargo, para garantizar la eficacia del estudio, es fundamental conocer las recomendaciones previas al procedimiento.
La resonancia magnética es un estudio diagnóstico avanzado que permite obtener imágenes detalladas de órganos, tejidos y estructuras internas del cuerpo humano. Al emplear campos magnéticos y ondas de radio, esta técnica resulta especialmente útil para detectar múltiples patologías sin exponer al paciente a radiación ionizante. Sin embargo, para garantizar la eficacia del estudio, es fundamental conocer las recomendaciones previas al procedimiento.Indicaciones generales antes de una resonancia magnética
Antes de someterse a una resonancia magnética, el paciente debe proporcionar información médica completa. Es importante mencionar si se tienen dispositivos implantados, como marcapasos, prótesis metálicas, stents coronarios o implantes cocleares. Estos elementos pueden interferir con el campo magnético o representar un riesgo durante el procedimiento.
Además, se debe informar al personal médico si se padece claustrofobia, ya que algunos pacientes pueden requerir medicación para relajarse o, en casos especiales, el uso de un equipo abierto.
Otro aspecto importante es la revisión de alergias, especialmente si la resonancia magnética se realizará con medio de contraste. En estos casos, el personal de salud evaluará el estado renal del paciente y descartará antecedentes de reacciones adversas.
Alimentación y medicamentos antes del estudio
En la mayoría de las resonancias magnéticas no es necesario acudir en ayunas, a menos que el estudio incluya contraste intravenoso. En tales casos, se recomienda evitar alimentos y bebidas al menos 4 horas antes del procedimiento para prevenir náuseas o reacciones adversas.
Es fundamental continuar con la medicación habitual, a menos que el médico indique lo contrario. En pacientes diabéticos, hipertensos o con enfermedades crónicas, se debe consultar con el especialista si es necesario ajustar las dosis o modificar el horario de los medicamentos el día del estudio.
Ropa y objetos personales durante la resonancia magnética
El paciente debe asistir con ropa cómoda y sin elementos metálicos, como cierres, broches, botones o varillas. En muchas clínicas o laboratorios, se entrega una bata hospitalaria para garantizar la seguridad durante el procedimiento.
También se deben retirar todos los objetos metálicos o magnéticos antes de ingresar a la sala, incluyendo relojes, joyería, lentes, audífonos, prótesis dentales removibles y tarjetas bancarias. Estos elementos pueden afectar la calidad de la imagen y representar un peligro por el efecto del campo magnético.
Consideraciones para mujeres embarazadas o en periodo de lactancia
Aunque no se ha demostrado que la resonancia magnética sin contraste represente un riesgo para el feto, es indispensable notificar si existe embarazo confirmado o sospecha del mismo. En general, se evita el uso de medio de contraste durante el primer trimestre, a menos que sea clínicamente indispensable.
En mujeres en periodo de lactancia, se debe informar al especialista si se utilizará gadolinio, el cual puede requerir una interrupción temporal de la lactancia según las recomendaciones del laboratorio.
Proteger tu salud comienza con decisiones informadas. Si tu médico ha solicitado una resonancia magnética, sigue cuidadosamente las indicaciones para obtener resultados precisos y confiables. Realízate tus estudios en un laboratorio de confianza y prioriza tu bienestar.
-
¿La química sanguínea puede detectar problemas en el hígado o los riñones?
La química sanguínea es un estudio clínico que permite evaluar el funcionamiento de órganos vitales mediante el análisis de diversos componentes presentes en la sangre. Entre sus múltiples aplicaciones diagnósticas, destaca su capacidad para detectar alteraciones en el hígado y los riñones, órganos fundamentales para la desintoxicación, el metabolismo y el equilibrio del medio interno. Esta prueba es indispensable en la práctica médica tanto para el diagnóstico inicial como para el monitoreo de enfermedades hepáticas y renales.
Parámetros hepáticos evaluados en la química sanguínea
El hígado cumple funciones esenciales como la producción de proteínas plasmáticas, la metabolización de medicamentos, la síntesis de bilis y la eliminación de toxinas. Cuando este órgano sufre algún tipo de daño, libera enzimas que pueden ser detectadas en la sangre. Los principales marcadores hepáticos que se analizan en una química sanguínea incluyen:
- ALT (alanina aminotransferasa): Se eleva ante lesiones hepáticas agudas o crónicas.
- AST (aspartato aminotransferasa): Su aumento suele acompañar a la ALT, aunque también se encuentra en otros tejidos.
- Fosfatasa alcalina: Se incrementa en enfermedades hepáticas obstructivas y en trastornos óseos.
- GGT (gamma-glutamil transferasa): Es sensible a daños por alcohol y colestasis.
- Bilirrubina total y directa: La elevación puede indicar ictericia, hepatitis o problemas en la excreción biliar.
Estos valores permiten al médico sospechar condiciones como hepatitis viral, hígado graso, cirrosis o colestasis. La interpretación conjunta de los resultados ayuda a distinguir entre daño hepatocelular y obstrucción de las vías biliares.
Marcadores renales en la química sanguínea
 Los riñones son responsables de filtrar desechos metabólicos, mantener el equilibrio de electrolitos y regular la presión arterial. La química sanguínea permite evaluar su función a través de los siguientes parámetros:
Los riñones son responsables de filtrar desechos metabólicos, mantener el equilibrio de electrolitos y regular la presión arterial. La química sanguínea permite evaluar su función a través de los siguientes parámetros:- Creatinina: Es uno de los indicadores más sensibles de la función renal. Su aumento sugiere una disminución en la tasa de filtración glomerular.
- Urea (o nitrógeno ureico en sangre – BUN): Se eleva en insuficiencia renal, deshidratación o exceso de proteínas en la dieta.
- Electrolitos (sodio, potasio, cloro): Los trastornos renales afectan su concentración, lo que puede derivar en desequilibrios graves.
- Ácido úrico: Aunque también está relacionado con otras patologías, puede aumentar en casos de insuficiencia renal crónica.
La combinación de estos resultados permite identificar insuficiencia renal aguda o crónica, nefropatías progresivas y trastornos del equilibrio hidroelectrolítico. Además, facilita el ajuste de tratamientos farmacológicos que puedan ser nefrotóxicos.
Importancia del diagnóstico temprano
Las alteraciones hepáticas o renales no siempre presentan síntomas evidentes en sus fases iniciales, por lo que una química sanguínea puede ser la primera señal de advertencia. Detectar a tiempo cualquier desequilibrio permite actuar de forma preventiva y evitar el deterioro progresivo de estos órganos.
Cuida tu salud de manera proactiva. Realiza tu prueba de química sanguínea en un laboratorio clínico confiable y permite que un profesional evalúe el estado funcional de tu hígado y riñones. La detección oportuna es clave para conservar tu bienestar a largo plazo.
-
¿Las pruebas COVID siguen siendo necesarias si ya estoy vacunado?
 La vacunación contra SARS-CoV-2 ha demostrado ser efectiva para reducir hospitalizaciones graves y mortalidad; sin embargo, la detección mediante pruebas COVID continúa siendo una herramienta clave en el control de la transmisión y la identificación de casos asintomáticos o de casos de infección posvacunal. Aunque las vacunas estimulan la respuesta inmunitaria, no garantizan una inmunidad estéril ni evitan la posibilidad de contagio o reinfección.
La vacunación contra SARS-CoV-2 ha demostrado ser efectiva para reducir hospitalizaciones graves y mortalidad; sin embargo, la detección mediante pruebas COVID continúa siendo una herramienta clave en el control de la transmisión y la identificación de casos asintomáticos o de casos de infección posvacunal. Aunque las vacunas estimulan la respuesta inmunitaria, no garantizan una inmunidad estéril ni evitan la posibilidad de contagio o reinfección.Importancia de la detección de SARS-CoV-2 en vacunados
Los estudios clínicos han mostrado que las personas vacunadas pueden presentar infecciones de avance (breakthrough infections), especialmente en presencia de variantes con mayor capacidad de evadir anticuerpos. En estos casos, las pruebas de diagnóstico COVID permiten detectar tempranamente al virus y aplicar medidas de aislamientos para reducir el riesgo de propagación, incluso cuando los síntomas son leves o ausentes.
Limitaciones de la inmunidad posvacunal
La respuesta inmune generada por la vacuna puede variar según la edad, comorbilidades y el tiempo transcurrido desde la última dosis. Con el paso de los meses, los niveles de anticuerpos neutralizantes tienden a disminuir, lo que incrementa la probabilidad de infección leve o moderada. Por esta razón, los protocolos clínicos recomiendan realizar test de antígenos o PCR en vacunados que presenten síntomas compatibles o que hayan tenido contacto estrecho con un caso confirmado.
Tipos de test recomendados tras la vacunación
- Pruebas de antígenos: ideales para detección rápida en personas con síntomas leves de COVID-19 y para cribados en entornos comunitarios.
- Reacción en cadena de la polimerasa (PCR): método molecular de alta sensibilidad para confirmar infección activa, recomendado en casos de sospecha clínica pese a un test antigénico negativo.
- Pruebas serológicas: útiles para evaluar la respuesta inmune postvacunal, aunque no indican infección activa, ayudan a medir la concentración de anticuerpos IgG tras la vacunación o infección previa.
Escenarios clínicos y epidemiológicos
La indicación de realizar pruebas COVID en individuos vacunados debe basarse en criterios claros:
- Síntomas respiratorios: fiebre, tos, disnea o pérdida de gusto/olfato, incluso tras la pauta completa de vacunación.
- Contacto de alto riesgo: exposición prolongada a un caso confirmado sin el uso de medidas de protección.
- Entornos de alta vulnerabilidad: residencias de adultos mayores o unidades de cuidados intensivos, donde la detección temprana es crítica.
- Viajes internacionales: países que mantienen requisitos de prueba para viajeros vacunados.
El uso coordinado de pruebas rápidas y métodos moleculares permite responder con agilidad a brotes y ajustar las estrategias de salud pública, garantizando la protección tanto de las personas vacunadas como de aquellos que aún no han completado su esquema.
Mantener la vigilancia epidemiológica mediante la realización de pruebas diagnósticas de COVID-19 en poblaciones vacunadas es fundamental para monitorear la eficacia de las vacunas frente a nuevas variantes y planificar campañas de refuerzo.
Cuida tu salud y la de tu entorno. Si presentas síntomas o has tenido contacto estrecho con un caso confirmado, acude a un laboratorio acreditado y realiza tus pruebas COVID a tiempo.
-
¿Qué síntomas podrían indicar la necesidad de una prueba de VIH?
 El Virus de la Inmunodeficiencia Humana puede permanecer en el organismo sin manifestaciones clínicas evidentes durante semanas, meses o incluso años. Sin embargo, existen ciertas señales que, aunque inespecíficas, podrían sugerir la necesidad de realizar una prueba de VIH para confirmar o descartar la presencia del virus. Reconocer estos signos y actuar de forma oportuna facilita el diagnóstico temprano y mejora el pronóstico del paciente.
El Virus de la Inmunodeficiencia Humana puede permanecer en el organismo sin manifestaciones clínicas evidentes durante semanas, meses o incluso años. Sin embargo, existen ciertas señales que, aunque inespecíficas, podrían sugerir la necesidad de realizar una prueba de VIH para confirmar o descartar la presencia del virus. Reconocer estos signos y actuar de forma oportuna facilita el diagnóstico temprano y mejora el pronóstico del paciente.Síntomas durante la infección aguda por VIH
En las primeras semanas posteriores al contagio, algunas personas desarrollan un cuadro conocido como síndrome retroviral agudo, que puede presentarse entre 2 a 6 semanas después de la exposición. Este cuadro clínico suele confundirse con una infección viral común, ya que presenta síntomas generales que no siempre generan sospecha inmediata.
Entre los signos más frecuentes se encuentran:
- Fiebre persistente sin causa aparente.
- Fatiga intensa o debilidad generalizada.
- Dolor de garganta sin infección bacteriana visible.
- Inflamación de ganglios linfáticos, especialmente en cuello, axilas o ingles.
- Erupciones cutáneas de origen no alérgico.
- Sudoraciones nocturnas abundantes.
- Dolores musculares y articulares.
Estos síntomas suelen desaparecer espontáneamente en pocos días, lo que puede generar una falsa sensación de recuperación. Sin embargo, durante esta etapa el virus se replica rápidamente y la persona es altamente contagiosa.
Manifestaciones clínicas en etapas posteriores
Si no se realiza una prueba de VIH y no se inicia tratamiento, la infección progresa lentamente, afectando el sistema inmunológico. A medida que los linfocitos CD4 disminuyen, el organismo se vuelve más susceptible a infecciones oportunistas.
En esta fase, pueden aparecer signos como:
- Diarrea crónica sin causa digestiva evidente.
- Pérdida de peso involuntaria y significativa.
- Infecciones por hongos en boca o genitales con recurrencia frecuente.
- Herpes zóster en adultos jóvenes o de aparición atípica.
- Tos seca persistente.
- Manchas blancas en la lengua o mucosa oral (candidiasis oral).
- Neumonías recurrentes o con evolución lenta.
Cualquier persona que presente estos síntomas sin una causa médica clara debe considerar la realización de una prueba de VIH, especialmente si ha tenido alguna exposición de riesgo, como relaciones sexuales sin protección, múltiples parejas sexuales, uso compartido de agujas o transfusiones en condiciones no controladas.
Evaluación médica y detección oportuna
La evaluación clínica por parte de un médico general o infectólogo es esencial para determinar si existe una indicación formal para realizar la prueba. El profesional puede orientar sobre el tipo de análisis más adecuado según el tiempo transcurrido desde la exposición y los síntomas actuales.
Detectar el VIH en etapas iniciales permite iniciar tratamiento antirretroviral antes de que el sistema inmune se deteriore, mejorar la calidad de vida y prevenir complicaciones graves. Además, una persona con carga viral indetectable no transmite el virus, lo que refuerza el valor del diagnóstico temprano.
Si presentas alguno de estos síntomas o has estado en una situación de riesgo, no lo dejes pasar. Acude a un laboratorio o centro médico confiable y solicita una prueba de VIH. Tu salud es lo más importante.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 Uno de los aspectos más consultados por las pacientes antes de realizarse este análisis es si deben presentarse en ayunas. La duda surge porque muchos exámenes de laboratorio sí requieren condiciones específicas para garantizar resultados precisos, como es el caso de la glucosa o los perfiles lipídicos. Sin embargo, el contexto bioquímico de la prueba de embarazo permite brindar una respuesta clara basada en criterios médicos.
Uno de los aspectos más consultados por las pacientes antes de realizarse este análisis es si deben presentarse en ayunas. La duda surge porque muchos exámenes de laboratorio sí requieren condiciones específicas para garantizar resultados precisos, como es el caso de la glucosa o los perfiles lipídicos. Sin embargo, el contexto bioquímico de la prueba de embarazo permite brindar una respuesta clara basada en criterios médicos.